Мокрота – это выделения различного характера (вязкие, соплеобразные, жидкие), образуемые на слизистом эпителии дыхательных путей. Ее появление связано с патологическими причинами. С целью выявления заболевания, спровоцировавшего появление выделений, а также для определения метода лечения и оценки динамики течения болезни сдается анализ мокроты.
Показания к исследованию
Анализ мокроты сдавать необходимо для исследования качественных, физических, количественных, бактериологических и цитологических характеристик выделений. На слизистом эпителии дыхательных путей регулярно продуцируется слизистый биоматериал, но вырабатывается он в небольшом объеме и не приносит дискомфорта для человека, наоборот он обладает защитными функциями.
При развитии какого-либо заболевания количество выделяемой слизи сокращается, и в составе появляются патогенные субстанции (микробы, лейкоциты, эритроциты и иные).
Показания к исследованию мокроты такие:
- продолжительный кашель с выделением мокроты;

- выделение мокроты при кашле с примесями;
- длительная гипертермия;
- для подтверждения диагноза при выявлении затемнений на рентгенснимках;
- контроль течения заболевания и эффективности медикаментозной терапии.
Анализ мокроты сдавать необходимо практически при любой патологии, сопровождающейся выделением слизистого секрета при кашле. Однако вирусные сезонные инфекции подобной диагностики не требуют из-за отсутствия необходимости в нем.
Но при следующих заболеваниях этот метод исследования является одним из самых важных в комплексном диагностическом мероприятии:
- туберкулез;
- новообразования злокачественного характера;
- астма бронхиальная;
- абсцесс или гангрена;
- бронхит в хроническом течении;
- пневмокониозы.
Существует несколько методик исследования слизистого биоматериала. Общий анализ показывает стадию болезни, характер течения и локализацию очага. При подозрениях на более сложные патологические процессы назначается проведение анализа на БК (бацилла Коха), ВК (специфические бактерии туберкулеза), КУМ (кислотоустойчивые микобактерии), МБТ (микобактерии туберкулеза).
Дополнительные анализы позволяют выявить тип возбудителя и подобрать соответствующий антибактериальный препарат для подавления и устранения его патогенного воздействия.
Для пациентов с диагнозами рак легких, затяжная пневмония, туберкулез, хронический бронхит процедура забора мокроты является неотъемлемой частью лечения. Даже после выздоровления для оценки состояния здоровья такие лица обязаны регулярно проходить обследование, так как подобные заболевания имеют свойство к временному покою.
Назначение на проведение анализа выписывает врач фтизиатр или пульмонолог. В отдельных случаях при обращении в больницу с общими вопросами направление можно получить у своего участкового доктора. Забор мокроты проводится, как правило, в тубдиспансере, но общий анализ мокроты можно сдать и в баклаборатории при городской поликлинике.
Подготовка
Анализ мокроты сдавать необходимо правильно, соблюдая все указания лаборантов и врачей. Это ответственный процесс, требующий тщательной подготовки. При игнорировании врачебных предписаний могут появиться дополнительные примеси в биоматериале, которые в результате исследования будут мешать и путать лаборанта, что в свою очередь влечет недостоверной постановкой диагноза.
Рекомендации по сбору биоматериала для общего анализа на пневмонию и ВК:
- Подготовка контейнера для биоматериала. Его можно приобрести в любом аптечном пункте. Это стерильная емкость с широким горлышком и крышкой. Для мокроты достаточно небольшого контейнера объемом 5 мл.

Памятка: как сдавать анализ мокроты - Мокрота сдается утром натощак. За время ночного отдыха в слизистом эпителии скапливается достаточный объем биоматериала. В отдельных случаях забор мокроты может проводиться в любое время суток.
- Перед сдачей анализа необходимо тщательно прополоскать ротовую полость, зубы при этом чистить строго не рекомендуется. Эта процедура выполняется за 2 часа до забора мокроты.
- Чтобы собрать слизь, нужно выполнить простые манипуляции. Сделать максимальный вдох, задержать дыхание, затем легко выдохнуть. Повторить это следует три раза, после чего резко выдохнуть и выталкивая воздух из легких откашляться. С таким выдохом должна отойти мокрота, поэтому в последний выдох рот закрывается марлей, а контейнер держится возле нижней губы. Появившийся биоматериал выплевывается в контейнер, после чего он плотно закрывается крышкой. При отхождении малого количества мокроты, процедура повторяется. Необходимый объем биоматериала для исследования – 5 мл.
Если при выполнении вышеописанных рекомендаций появляются трудности с выделением мокроты, необходимо лечь на бок или наклониться вперед. Для лучшего отхождения мокроты врачи рекомендуют перед забором сделать увлажняющую паровую ингаляцию, либо в ингалятор добавить отхаркивающее средство.
Перед процедурой в течение предшествующего дня нужно выполнить такие действия:
- пить много теплой воды;
- принимать отхаркивающие препараты;
- полоскать рот и горло раствором фурацилина;
- вечером тщательно почистить зубы.
Иногда вместе с мокротой в контейнер попадает слюна, в таком случае анализ проводиться повторно либо назначается более достоверный способ исследования бронхоскопия, при которой биоматериал достается при помощи катетера непосредственно с дыхательных путей.
Продолжительный кашель с отхождением мокроты в течение 3 недель и более считается поводом для сдачи анализа на туберкулез (БК), КУМ. Это серьезная проблема, поэтому анализ на мокроту сдается только в условиях больницы под наблюдением медиков.
Забор биоматериала для данного исследования происходит в три этапа:
- Первый. Утром натощак.
- Второй. Спустя 4 часа после первого забора в медучреждении.
- Третий. На следующий день. Контрольный забор мокроты.
Если пациент в тяжелом состоянии, что не может самостоятельно посетить лабораторию, к нему на дом направляется лаборант и медсестра с необходимым инструментарием.
Правила подготовки к проведению анализа в медучреждении идентичны правилам подготовки к общему анализу.
Проведение
Анализ мокроты сдавать нужно для обнаружения патогенных микроорганизмов и туберкулезной палочки.
Его проводят несколькими способами:
- общий анализ;
- люминесцентная микроскопия;
- бактериологический (культуральный) метод;
- бактериоскопическое изучение биоматериала.
Общий анализ мокроты
Это самый основной и результативный метод, позволяющий оценить количественные и качественные характеристики биоматериала.
Его цель:
- выявление болезнетворного процесса в системе дыхания;
- оценка характера болезни;
- наблюдение за течением хронической патологии;
- анализ эффективности назначенного лечения.
При данном методе учитываются такие факторы:
- количество;
- характер;
- запах;
- слоистость;
- цвет;
- наличие примесей.
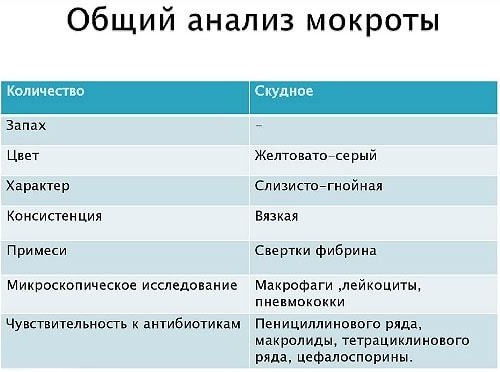
Общий анализ позволяет получить картину сразу же после ее исследования. Этот метод используется много десятков лет и дает достоверную информацию о заболеваниях. Более глубокие данные можно получить, проведя ряд других анализов.
Бактериоскопическое исследование
Данный метод еще носит название окраска по Цилю-Нильсену. Это один из основных способов исследования при подозрениях на развитие туберкулеза. С его помощью выявляются КУМ, свидетельствующие о наличии тяжелой патологии.
Диагностика мокроты проводится по следующему алгоритму:
- обработка биоматериала карболовым фуксином;
- обесцвечивание мокроты 3% раствором солянокислого спирта или 5% раствором серной кислоты;
- последующее окрашивание материала 0,25% раствором метилена синего.
После проведенных манипуляций проводится оценка полученного биоматериала при помощи иммерсионной системы. О наличии КУМ свидетельствует появление красного цвета и синего цвета в округе патогенных организмов.
Просмотр результата проводится стандартно в 100 полей зрения. Если КУМ не обнаруживаются, просмотр ведется в 200 полей зрения.
Анализ бесплатный, оперативность – высокая. Единственный недостаток метода – это низкая чувствительность.
Бактериологический (культуральный) метод
Проводится посев мокроты на питательную среду. Для выявления туберкулезной палочки достаточно всего несколько жизнедеятельных клеток.
В анализе используются такие типы питательных сред:
- жидкие полусинтетические и синтетические;
- полужидкие на основе агара;
- плотные на основе яиц.
Определяется первичный возбудитель туберкулеза, а также чувствительность патогенного организма к антибактериальным лекарственным формам. Это отличный метод, позволяющий в каждом отдельном случае подобрать наиболее эффективное лекарство.
Отрицательная сторона метода в его длительности. Интенсивность роста МБТ определяется от 21 до 90 суток, но с применением современной компьютерной техники этот период снизился до 3-4 дней.
Люминесцентная микроскопия
Данный метод эффективнее бактериоскопического исследования на 30%. В качестве окрашивающего материала используется органические флюорохромы. При помощи люминесцентного прибора под ультрафиолетовой подсветкой они начинают светиться синим или фиолетовым цветом. О наличии КУМ, БК, ВК свидетельствует золотистый цвет на темном фоне.
При использовании люминесцентной микроскопии выявляется не только наличие патогенных микроорганизмов, но и их количественные характеристики. Это позволяет оценить эпидемическую опасность для окружающих и стадию заболевания.
Расшифровка результатов
После забора мокроты расшифровку анализа производит лечащий врач. Но отклонения в результатах можно понять самостоятельно.
Нормой для характеристик мокроты считается:
- отсутствие неприятного аромата;
- цвет сероватый или ближе к белому;
- отсутствие комочков и зернистой консистенции (структура биоматериала однородная и прозрачная);
- отсутствие примесей гноя, кровяных клеток и других патогенных компонентов.
Присутствие каких-либо отклонений свидетельствует о развитии патологического процесса в легких или бронхах. Каждая группа болезней дыхательной системы отличается собственной клинической картиной. На это указывают конкретные факторы, выявленные по результатам анализа.
Общий анализ
Общий анализ мокроты дает информацию о многих факторах. Изменение количественных или качественных характеристик говорит о наличии заболеваний и инфекционных процессов в системе дыхания.
Показатели мокроты, оценивающиеся по общему анализу:
| Показатель | Норма |
Отклонение |
| Количество | В суточной норме мокрота выделяется от 10 до 100 мл. Этой особенности организма мы даже не замечаем, так как большая часть слизи проглатывается нами вместе со слюной. | Течение бронхита или других респираторных заболеваний сопровождается выделением до 200 мл слизи в сутки.
Чрезмерное увеличение количества выделяемой мокроты говорит о скоплении в дыхательных путях крови или гноя. В дальнейшем мокрота выходит через органы дыхания природным путем. Тяжелые заболевания сопровождаются выделением до 1,5 литров мокроты в сутки. Это абсцесс, гангрена или бронхоэктатическое заболевание. |
| Характер | В норме слизь имеет однородную прозрачную консистенцию. | При бронхо-легочных заболеваниях слизь может быть:
|
| Цвет | В нормальном состоянии слизь сероватого, беловатого или прозрачного цвета. |
|
| Запах | Мокрота в 75% случаев не выделяет запахов. | Появление запаха свидетельствует о наличии гнойных примесей. Это может случиться при отмирании клеточной ткани. При разрыве кисты на легком появляется фруктовый запах. |
| Слоистость | При кашле слизистые выделения гомогенны. | Расслоение биоматериала можно увидеть только под микроскопом. Появлению этого фактора способствуют абсцесс или гангрена легочной ткани. При абсцессе наблюдается 2 слоя (гнилостный и серозный). При гангрене появляется дополнительно третий слой (пенистый). Появление третьего слоя обусловлено наличием в клетках жизнедеятельных микроорганизмов, выделяемых пузырьки газа. |
Кроме указанных показателей на наличие патологического процесса указывают такие данные:
- Лейкоциты. Повышенное число лейкоцитов отмечается при любом воспалительном процессе. Здесь важное значение имеет их количество по отношению к норме.
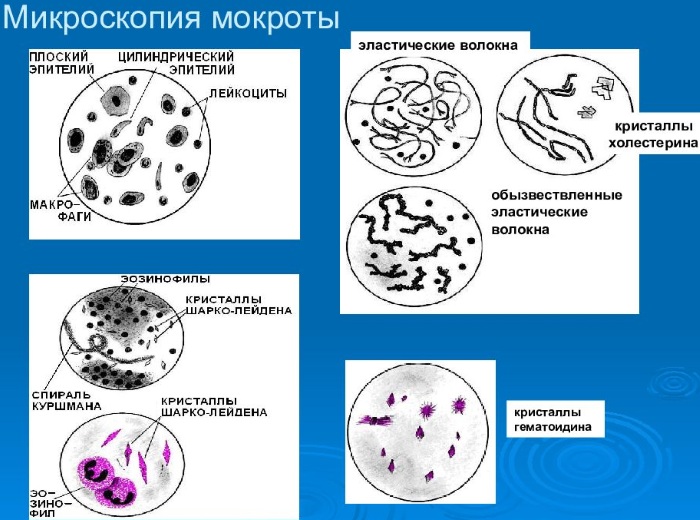
- Эозинофилы. Обнаруживаются в составе лейкоцитов, в норме составляют от 50 до 90% их объема. Увеличение их числа говорит о присутствии аллергических процессов, астме бронхиальной, глистного поражения, эозинофильных инфильтратов.
- Нейтрофилы. При обнаружении более 25 нейтрофилов в поле зрения развивается инфекционный процесс.
- Плоский эпителий. Более 25 эпителиев в поле зрения наличествует о примесях в мокроте.
- Эластичные волокна. При их обнаружении диагностируют пневмонию с абсцессом.
- Спирали Куршмана. Свидетельствуют о бронхоспастическом синдроме, указывает на бронхиальную астму.
Диагностирование отклонений в количественном и качественном составе биоматериала дает возможность пульмонологу оценить тяжесть патологических поражений легочной ткани и определить первопричину.
Люминесцентная микроскопия
При помощи люминесцентного аппарата выявляется не только наличие КУМ, но и их количественный состав.
Интерпретация результатов диагностики проводится по специальному алгоритму.
| Результат диагностики | Число полей зрения | Интерпретация |
| КУМ не выявлены | 300 | «-» |
| Выявлено 1-9 КУМ | 100 | «+» |
| Выявлено 10-99 КУМ | 100 | «+» |
| Выявлено 1-10 КУМ | 50 | «++» |
| Выявлено более 10 КУМ | 20 | «+++» |
Благодаря этой методике выявляются также:
- Альвеольные макрофаги. Свидетельствуют о присутствии хронических процессов.
- Жировые макрофаги. Выявляются при абсцессе, гангрене, актиномикозе, эхинококкозе легких.
- Эозинофилы. Высокое содержание показателя отмечается при бронхиальной астме, инфаркте, эозинофильном воспалении, глистном поражении легочной ткани.
- Клетки мерцательного эпителия. Выявляются при астме, трахеите, бронхите и новообразованиях.
Бактериологический (культуральный) метод
Благодаря современной медицине разработаны высокочувствительные и высокоинформативные методы исследования, одним из которых и является бактериологический (культуральный).
Исследования говорят о патогенности возбудителя, который обнаружен при высевании мокроты и о его чувствительности к антибактериальным препаратам. Используется питательная среда. Для выявления МБТ достаточно малого количества жизнеспособных патологических клеток.
Для оценки интенсивности роста МБТ потребуется от 21 до 90 суток.
Интерпретация результатов роста МБТ:
| Оценка роста | Результат |
| От 1 до 20 колоний | «+», скудное выделение патологических клеток |
| От 21 до 100 колоний | «++», умеренное выделение МБТ |
| От 100 и выше колоний | «+++», обильный рост МБТ |
Чувствительность МБТ к лекарственным формам определяют по методу абсолютной концентрации. Этот способ дает возможность подобрать качественную антибиотикотерапию в индивидуальном порядке, что существенно усиливает медицинский эффект.
Бактериоскопическое исследование
Метод заключается в окрашивании биоматериала по Цилю-Нильсену. Если в поле зрения выявлены микобактерии туберкулеза, на темном фоне их можно обнаружить по золотисто-желтому окрасу. При выявлении КУМ важным показателем выступает их количественный состав. Это позволяет определить эпидемическую угрозу и тяжесть болезни.
Используя метод по Цилю-Нильсену, существует следующая интерпретация результатов диагностики:
| Результат диагностики | Число полей зрения | Интерпретация |
| КУМ не выявлены | 300 | «-» |
| Выявлено 1-9 КУМ | 100 | «+» |
| Выявлено 10-99 КУМ | 100 | «+» |
| Выявлено 1-10 КУМ | 50 | «++» |
| Выявлено более 10 КУМ | 20 | «+++» |
Кроме КУМ при бактериоскопии могут быть выявлены и другие патогенные микроорганизмы, которые дают оценку заболевания и его стадии:
- Пневмококки, пневмобактерии Фридлендера, стафилококки, стрептококки, диплококки Френкеля. Их наличие означает развитие пневмонии.
- Веретенообразная палочка совместно со спиротехой Венсана. Они указывают на гангрену или абсцесс легкого.
- Друзы актиномицета. Обнаруживаются при актиномикозе.
- Палочка инфлюэнции появляется при гриппе.

Если выявлены дрожжеподобные грибы, назначается дополнительный посев мокроты, позволяющий определить их вид.
Расшифровкой результатов анализа мокроты может заниматься лечащий врач (пульмонолог). Только он поставит точный диагноз или направит повторно сдавать мокроту для получения более обширной информации.
Видео об анализе мокроты
Об исследовании мокроты:
