Нормальный уровень гормонов обеспечивает не только физическое здоровье, хорошее самочувствие и репродуктивные функции женщины, но и ее эмоциональное состояние. Важнейший гормон, регулирующий деятельность половой системы – андростендион. Если он повышен, это вызывает у женщин изменения гормонального фона, которые в итоге приводят к бесплодию.
Что такое андростендион, его норма и значение для организма
Андростендион – стероидный половой гормон, присутствующий в крови обоих полов. У женщин он синтезируется яичниками и частично корой надпочечников. Хотя он относится к андрогенам, мужским половым гормонам, он напрямую влияет на производство женских половых гормонов – эстрогенов.
К эстрогенам относятся:
- эстрадиол;
- эстрон;
- эстриол.
На стадии развития плода они стимулируют формирование женских половых органов, а затем обеспечивают их правильное функционирование, менструальный цикл и репродуктивную функцию женщины. Они формируют внешний вид представительниц «прекрасного пола»: развитие груди, отсутствие бороды и усов, особенности фигуры и голоса. Эстрон, второй по значимости гормон, образуется из андростендиона.
Организм женщины вырабатывает андростендион на постоянной основе с момента рождения, но его количество меняется на разных этапах жизни. В среднем с 8 лет содержание этого гормона резко повышается, а затем растет по нарастающей вплоть до достижения 30 лет. В тридцатилетнем возрасте выработка андростендиона наиболее велика, а после 30 – она начинает постепенно уменьшаться.

Содержание этого гормона измеряется в нанограммах на 100 мл крови.
Нормальные значения составляют:
- 20-290 нг/100 мл – на протяжении месяца после рождения;
- 5-68 нг/100мл – от 1 месяца до года;
- 8-50 нг/100 мл – от года до 10 лет;
- 8-247 нг/100 мл – от десяти лет до совершеннолетия;
- 85-275 нг/100 мл – 18 лет и старше.
Для этого гормона характерны колебания его уровня: в утреннее время, в момент овуляции и перед менструацией его количество достигает максимума. Если содержание андростендиона находится в границах нормы, то он преобразуется в эстрон. Если же его концентрация сильно превышает норму, то он может начать преобразовываться в тестостерон, что ведет к серьезному гормональному сбою.
Причины повышения андростендиона
Андростендион повышен у женщин при беременности, и это естественно. Для беременной женщины нормой является увеличение содержания гормонов, ведь после зачатия тело женщины перестраивается на вынашивание ребенка и эмбрион начинает активно развиваться.
Существуют исследования, по которым уровень андрогенов, в том числе андростендиона, во время беременности может повлиять на формирование отдельных черт характера ребенка и даже его будущие сексуальные предпочтения. Однозначного подтверждения этих данных нет.
Врачи не считают повышенное количество андростендиона во время беременности патологичным и не занимаются его лечением. После родов его количество зачастую возвращается к нормальному значению.
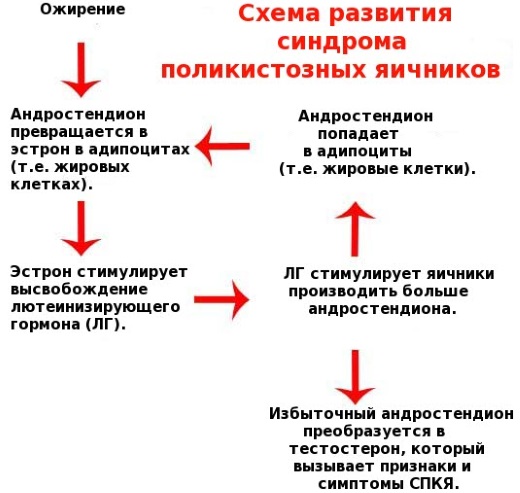
В остальных случаях рост содержания этого гормона вызван болезнями:
- поликистоз яичников – нарушение работы яичников, надпочечников, поджелудочной железы и гипофиза, вызвавшее избыточную выработку андрогенов и эстрогенов;
- гиперкортицизм – синдром, возникающий как результат воздействия на организм избыточного количества гормонов коры надпочечников. Может вызываться опухолями, нарушением работы гипофиза или передозировкой препаратами гормонов при лечении заболеваний надпочечников;
- остеопороз – болезнь, вызванная нарушением обменных процессов в костях человека и последующим формированием хрупкости костей;
- синдром стромальной гиперплазии яичников – доброкачественные новообразования в ткани яичников, иногда считается тяжелой формой поликистоза яичников;
- врожденная гиперплазия коры надпочечников – генетическое нарушение, приводящее к сбою работы надпочечников;
- рак яичников и другие злокачественные опухоли.
Во всех случаях повышения андростендиона, вызванных болезнью, меры по снижению его количества предпринимаются параллельно с лечением основного заболевания.
Симптомы повышенного уровня андростендиона
Симптомы избыточного уровня андростендиона обусловлены его воздействием на организм. Если женщина здорова, он преобразуется в эстроген. Если его вырабатывается слишком много, он способствует формированию избытка мужских гормонов и изменению самочувствия и внешнего вида женщины.

Андростендион повышен у женщин, у которых есть признаки маскулинизации:
- нарушение менструального цикла и даже его прекращение;
- выделение крови из матки;
- изменение голоса в сторону понижения и огрубения;
- появление волос на лице, груди, избыточное оволосение на руках и ногах;
- развитие мышечной ткани в верхней части тела, изменение фигуры;
- акне;
- поредение волос на голове, вплоть до очагового облысения;
- усиление секреции пота, изменение запаха.
Если уровень гормона увеличивается в детстве, это может привести к преждевременному развитию половых органов, изменению их пропорций.
Некоторые женщины, занимающиеся силовыми видами спорта, тяжелой атлетикой или бодибилдингом, стремятся быстро набрать мышечную массу и начинают принимать добавки в пищу или даже медицинские препараты, увеличивающие уровень андростендиона.

Но эндокринная система человека – сложный саморегулирующийся комплекс, вмешиваться в работу которого без необходимости и не под наблюдением врача категорически нельзя.
Важно знать, что прием андрогенов может способствовать увеличению мышечной массы, но при этом избыточное их количество наносит женскому организму вред:
- дестабилизирует работу половых и других внутренних органов;
- приводит к сбою менструального цикла;
- нарушает репродуктивную функцию.
Избыточный уровень андростендиона приводит к тому, что женщина не может зачать или выносить плод.
Диагностика уровня андростендиона
Наличие у женщины нескольких из указанных симптомов – однозначная рекомендация для обращения к врачу. Диагностику уровня андростендиона в организме может сделать эндокринолог, гинеколог, либо гинеколог-эндокринолог, а также педиатр, если признаки проявились у ребенка.
Основной метод диагностики содержания андростендиона в организме – иммуноферментный анализ крови. В биохимической лаборатории у пациентки берут кровь из вены и добавляют реагенты, изменяющие цвет плазмы. Интенсивность изменения цвета и итоговый оттенок определяют уровень гормона. Этот анализ точен, но для объективного результата требуется соблюсти целый ряд условий.
Исследование проводится в следующие дни:
- Если у женщины менструальный цикл длится 28 дней, забор крови производится на второй-пятый день цикла.
- Если цикл составляет более 28 дней, анализ нужно сдавать с пятого по седьмой день.
- Если цикл короткий – 21-23 дней, то кровь берут на второй, либо третий день цикла.

При назначении анализа необходимо поставить врача в известность о всех медицинских препаратах, в том числе гормональных, которые женщина принимает. Гормональные контрацептивы, несмотря на низкие дозы гормонов, искажают результаты теста. За 3-4 недели до сдачи анализа их прием прекращают.
Правила подготовки к сдаче анализа:
- В течение 3 дней перед забором крови важно исключить физические и эмоциональные перегрузки.
- В течение 2 дней – соблюдать диету: убрать из меню жареное, жирное и острое.
- В течение 1 дня – не принимать алкоголь.
- В течение 3 часов перед анализом – отказаться от курения.
Анализ сдается утром, на голодный желудок, допускается только прием чистой, не минеральной воды. В течение месяца уровень андростендиона в крови женщины колеблется, из-за чего для правильной интерпретации результатов его сдают несколько менструальных циклов подряд.
Помимо анализа крови, врач назначает:
- исследование других гормонов – тестостерона, прогестерона, кортизола и других;
- УЗИ щитовидной железы;
- УЗИ почек и органов таза;
- рентген почек и надпочечников.
Эти обследования призваны выявить причины повышения или снижения уровня андростендиона.
Профилактика повышения андростендиона
Нормальный гормональный фон – основополагающий показатель здоровья организма. Если организм здоров, то гормоны работают правильно. Главной профилактической мерой повышения андростендиона является здоровый образ жизни. Андростендион повышен у женщин, которым свойственно часто голодать или резко менять вес.
Выработку гормонов можно скорректировать, соблюдая общие принципы правильного питания:
- отказаться от острой, копченой и жирной пищи;
- ограничить употребление консервированных, жареных и пряных продуктов питания;
- сократить употребление быстрых углеводов;
- увеличить количество белковой пищи, в том числе растительного белка;
- ввести в постоянный рацион достаточное количество овощей и фруктов;
- сократить потребление сахара.

Здоровое питание, соблюдение нормы калорийности ежедневного меню позволит контролировать вес и обеспечить здоровый процент жира в организме. Провоцирующий фактор гормональных сбоев в женском организме – строгие диеты, привычка периодически устраивать голодания и резкие колебания веса.
Важно отказаться от вредных привычек, не злоупотреблять алкоголем, не курить и не принимать наркотические вещества.
В обязательном порядке показаны правильные физические нагрузки, частые прогулки на свежем воздухе, занятия активными видами спорта. Важно избегать перенапряжения. По возможности следует обеспечить отсутствие стрессовых ситуаций и психоэмоциональное здоровье, в частности можно освоить основы медитации или найти другие способы расслабления.
Для профилактики необходимо посещать врача-гинеколога не реже 2 раз в год, а также периодически сдавать анализы крови и делать УЗИ щитовидной железы и других органов. Обязательное условие профилактики высокого уровня этого гормона – своевременное лечение всех выявленных заболеваний.
Прием БАДов, витаминов или любых пищевых добавок, в том числе растительного происхождения, необходимо согласовывать с лечащим врачом. Особенно это касается стероидов и гормональных препаратов.
Методы лечения повышенного уровня андростендиона
Традиционно современная медицина рекомендует лечить увеличение содержания андростендиона в организме женщины медикаментозно. Схемы терапии зависят от причины роста уровня гормона и подбираются лечащим врачом каждой пациентке персонально. Самолечение может не только не помочь, но и усугубить течение заболевания.
Медикаментозная терапия
Андростендион повышен у женщин с сильным гормональным сбоем.
Для восстановления правильной выработки гормонов назначаются следующие медикаменты:
- комбинированные оральные контрацептивы;
- глюкокортикоиды;
- препараты с антиэстрогенным действием;
- препараты с антиандрогенным действием.
Контрацептивы применяются наиболее часто, если женщина не планирует беременность. Подбор оральных контрацептивов производится врачом на основе анализов пациентки. Часто назначаются «Ярина», «Диане-35», «Жанин».
Способ применения: ежедневно по одной таблетке, в одно и то же время. Курс: не менее года. Оральные контрацептивы содержат низкие дозы гормонов, эстрогена и прогестерона и не наносят вреда организму. Прием этих лекарств перезапускает работу эндокринной системы, устраняет гормональные сбои и снижает уровень андростендиона.
Данные препараты имеют ряд противопоказаний и не подходят пациенткам, у которых:
- тромбозы и склонность к ним;
- сахарный диабет;
- болезни и опухоли печени;
- гипертензия и другие.
В случае невозможности приема оральных контрацептивов, для снижения андростендиона врачи прописывают прием глюкортикоидов:
- «Преднизолон». Способ применения: 5-10 мг/сутки, внутрь после еды. Курс: до выздоровления.
- «Дексаметазон». Способ применения: 0,5-1,0 мг/сутки, внутрь после еды. Курс: до выздоровления.
Это препараты гормонов коры надпочечников и применяются они только, если рост уровня андростендиона вызван сбоями работы этого органа. Прием глюкокортикостероидов категорически запрещен, если высокий уровень андростендиона связан с синдромом гиперкортицизма.
При планировании беременности применяются препараты с антиэстрогенным действием, например, «Кломифен».
Способ применения:
- Первые 5 дней – 50 мг/сутки.
- Если беременность не наступила – 100-200 мг/сутки.
Курс: лечение продолжается до наступления беременности. Он регулирует деятельность яичников и гипофиза, нормализует менструальный цикл, стимулирует овуляции. Часто рекомендуется при лечении бесплодия.
Препараты с антиандрогенным действием – «Ципротерон ацетат». Способ применения: 100 мг/сутки, внутрь после еды. Прием начинается в день начала менструаций и длится 10 календарных дней. Курс: 6 месяцев.
Предназначены для снижения выработки андрогенов, в том числе андростендиона. Параллельно с приемом медикаментов для понижения уровня андростендиона, проводится комплексное лечение причины его повышения.
Народные методы
Народная медицина не дает однозначных рекомендаций, что делать, если андростендион повышен. Основным направлением лечения этой проблемы у женщин считается нормализация выработки гормонов путем применения травяных сборов и настоев, предназначенных для налаживания гормонального фона.
Положительная сторона их применения – отсутствие чрезмерных побочных эффектов. Травяные сборы и чаи не поставляют в организм искусственные гормоны, а способствуют правильной работе эндокринной системы. Отрицательная сторона приема таких чаев и настоев – непредсказуемость реакции на них.
Никто не может точно предсказать, каким образом отреагирует организм каждой конкретной женщины на прием отдельных трав. Перед началом приема травяных сборов обязательна консультация с лечащим врачом.
Только он может проанализировать безопасность комбинирования тех или иных трав с медикаментозным лечением. Для нормализации уровня андростендиона народная медицина рекомендует прием трав с эстрогеноподобными свойствами либо антиандрогенным эффектом.

Для лечения повышения андростендиона применяют следующие травы, обладающие антиандрогенными свойствами:
- Экстракт карликовой пальмы. Способ применения: 2 капсулы в день, внутрь после еды, в жидком виде – 1 ч.л. в день. Курс: 6 недель, если появились положительные результаты – до выздоровления. Обладает сильным антиандрогенным эффектом. Помогает не только снизить количество андрогенов в крови женщины, но и в целом отрегулировать ее гормональный фон. Содержит фитостерины, снижающие количество холестерина.
- Прутняк. Способ применения: 100 мл отвара из плодов прутняка, 4 раза в день. Рецепт отвара: 2 ст.л. плодов прутняка на 1 л воды, варить – 20 минут, настоять – 40 минут, процедить. Курс: не менее 3- месяцев. Помогает наладить периодичность менструаций и нормализовать обмен эстрогена и прогестерона. Также оказывает стабилизирующее действие на работу гипофиза.
- Мята перечная. Способ применения: 250 мл чая, 2 раза в день. Рецепт чая: 1 ст.л. листьев на 1 стакан кипятка, настоять – 15 минут, процедить. Курс: не менее года. Применяется для уменьшения выработки андрогенов чаще других. Употребления мятного мяча способно снизить повышенный уровень андростендиона. Для достижения постоянного эффекта требуется принимать мятные чаи на регулярной основе в течение года.
- Иван-чай. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ст.л. листьев на 1 стакан кипятка, настоять – 2 часа, процедить. Курс: 3 месяца, потом перерыв – 1 месяц и заново. Оказывает противовоспалительное действие, лечит болезни половой сферы. Снижает мужские половые гормоны у женщин, способствует правильной работе половых гормонов. Рекомендован при бесплодии.
- Пион уклоняющийся. Способ применения: 1 ст.л. настоя, 3 раза в день перед едой. Рецепт настоя: 1 ч.л. корней на 3 стакана кипятка, настоять – полчаса, процедить. Дозировки не превышать, так как корневище ядовито. Курс: 3 месяца. Способствует установлению регулярного менструального цикла и лечению репродуктивных нарушений. Применяется для лечения мастопатии, миомы и других заболеваний.
Также интенсивным антиандрогенным эффектом обладают стевия, крапива, корень солодки и другие травы.
К травам с фитоэстрогенами относятся:
- хмель;
- вербена;
- зверобой;
- липа;
- шалфей.
Применять можно как настои отдельных трав, так и травяные сборы, но только после согласования с врачом.
Прочие методы
Если повышенная выработка андростендиона вызвана доброкачественными или злокачественными опухолями яичников или надпочечников, помимо медикаментов, показаны:
- химиотерапия;
- хирургическое вмешательство.
После удаления врач назначает пациентке гормонозаместительную терапию, после начала которой выработка гормонов должна вернуться в норму. Также иногда проводится прижигание яичников.

Сюда же относятся меры по косметическому снижению внешних проявлений высокого уровня андростендиона, в том числе процедуры по удалению лишних волос:
- механическая эпиляция (бритье, использование воска);
- химическая эпиляция (крем для депиляции);
- лазерное удаление волос.
Осложнения
Повышение уровня андростендиона в организме комплексно влияет на физическое и эмоциональное состояние женщины. Данная проблема не только нарушает работу эндокринной системы, но и меняет внешний ее вид, создает стрессовую ситуацию для ее психики.
Серьезным осложнением повышения уровня андростендиона является неспособность женщины забеременеть и выносить здорового ребенка.
Данное состояние ни в коем случае нельзя игнорировать, так как в отдельных случаях несвоевременный визит к врачу может закончиться бесплодием или даже смертью, если рост уровня гормона связан с возникновением злокачественного новообразования.
Гормональный фон – сложная система, определяющая внешний вид женщины, ее физическое, эмоциональное и репродуктивное здоровье. Андростендион у женщин может быть повышен по разным причинам, но в любом случае это небезопасное состояние, которое требует своевременного лечения.
Видео об андростендионе и причинах его отклонения от нормы у женщин
Диагностика и лечение гиперандрогении:
Чем опасна надпочечниковая гиперандрогения для женщин:

Спасибо за полезную и интересно написанную статью!!!