Аппендицит – опасное воспалительное состояние червеобразного отростка слепой кишки, самое частое хирургическое заболевание брюшной полости. Симптомы такой патологии у взрослых мужчин и у женщин отличаются из-за физиологических особенностей их организма.
Симптомы воспаления аппендицита у мужчин
Заболевание возникает у 50 человек на 10000 населения с разной возрастной категорией и наиболее часто у людей 20–45 лет. Мужское население реже, чем представительницы слабого пола подвержены воспалению аппендикса, но у них чаще бывают разрывы и некроз.
Основным признаком недуга является боль, которая появляется с первых моментов воспалительного процесса. Она бывает различной интенсивности. Усиливается при кашле, движении, ходьбе. Уменьшается, когда находится человек в позе эмбриона.
Выделяют еще такие общие симптомы:
- повышение температуры тела, но выше 38С не поднимается. В редких случаях может оставаться до выздоровления без изменений;
- тошнота, рвота (происходит 1 или 2 раза) – появляется сразу после приступов боли. Проявляется эпизодически, в зависимости от стадии воспаления;
- слабость;
- нарушение ритма сердца;
- понос – если расположение отростка близко к кишечнику;
- язык с белым налетом;
- частые позывы к мочеиспусканию – если размещение аппендикса вблизи мочевого пузыря;
- сухость во рту;
- потеря аппетита – вначале он снижается, а потом исчезает вовсе.
На проявление заболевания влияет возраст мужчины, на какой стадии находится патология и имеются ли другие заболевания ЖКТ.
К критическим, наиболее опасным признакам относят:
- На несколько часов утихшая боль. Это говорит о том, что произошел разрыв воспаленного отростка. В случае резкого увеличения непрекращающейся боли говорят о перитоните.
- Резкое повышение температуры до 39С или опускание до низкого уровня.
- Частая рвота.
- Высокая мышечная напряженность живота.
К отличительным проявлениям патологии относят то, что при легком надавливании правой стороны живота яичко подтягивается вверх, а также в нем появляется неприятное болезненное ощущение при легком потягивании мошонки.
Локализация и особенность болей при воспалении аппендикса
Аппендицит (симптомы у взрослых мужчин зависят от его локализации) отличается от других заболеваний присутствием боли с первого момента воспалительного процесса. Иногда она бывает очень сильной, что вынуждает человека не двигаться.
Воспаление аппендикса провоцируют и заболевания тех органов, возле которых он располагается:
- при расположении отростка у мужчин в области таза, боль отражается в мошонку;
- если находится сзади прямой кишки – возникает в боку живота или в районе поясницы;
- если срединное расположение, то охватывает центральную область;
- нахождение в подпечёночном пространстве – напоминает печеночную колику.
Несмотря на типичное местонахождение отростка, болевые приступы в начале болезни распространяются по всему животу, в половине случаев локализуется возле желудка. И только через 5ч останавливается в правой подвздошной области (Синдром Кохера-Волковича). В таких случаях принимать обезболивающие лекарства нельзя.
Для постановки правильного диагноза врач проводит осмотр разными способами на основании болевых ощущений, наблюдая за такими симптомами:
- Бартомье-Михельсона – брюшную полость мужчины обследуют легкими нажатиями руки. Боль увеличивается справа.

- Воскресенского – доктор проводит поверх рубашки от эпигастральной части к правой стороне. Возрастание болевых приступов внизу живота.
- Образцова – лежа на спине и поднимая правую ногу.
- Ровзинга – при надавливании подушечками пальцев толчками с одной стороны, идет увеличение боли с другой.
- Ситковского – усиление неприятных ощущений в позиции на левом боку.
При различных стадиях воспалительного процесса характер болевых ощущений разный.
Виды аппендицита у мужчин
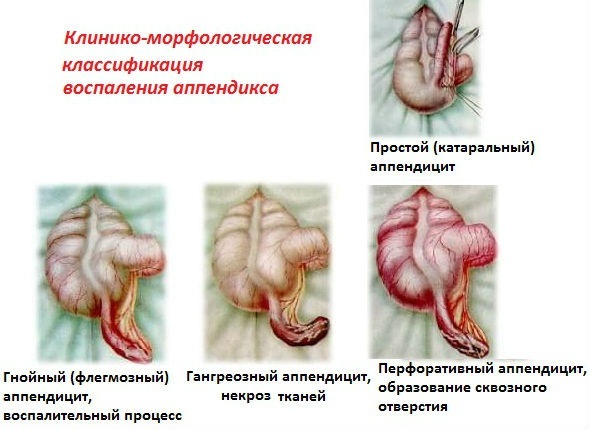
Виды воспаленного аппендицита зависят от силы и длительности спазмов сосудов. Изменения во флоре червеобразного отростка также влияют на определение формы заболевания. Первоначально разделяют на два вида – острый и хронический.
Первый, в свою очередь, бывает:
- катаральный – имеет слабые воспалительные изменения, касается только слизистой оболочки самого отростка. Слабо выражены симптомы. Происходит его отечность. Развитие длится 6 ч после появления первых признаков;
- флегмонозный – необратимые процессы распространяются по всему аппендиксу, появляется гной, язвочки. Длится во временном промежутке после 7 ч и до 24ч;
- гангренозный – начинают отмирать ткани червеобразного отростка и воспалительный процесс переходит на органы, находящиеся рядом с ним. Может затянуться это явление до 3 суток;
- перфоративный – представляет наибольшую опасность для жизни человека. В стенках аппендицита появляются перфорированные трещины, через которые в брюшную полость попадает его содержимое. Это причина возникновения перитонита. При этой степени заболевания возможен летальный исход.
Хронический аппендицит развивается после перенесенного острого или как самостоятельная патология. Процесс его длительный.
При любом виде воспаления отростка необходима немедленная госпитализация для точного диагноза. Лечение на любой стадии проводится исключительно хирургическим путем.
Острое катаральное воспаление отростка
Катаральное воспаление червеобразного отростка с морфологическими изменениями слизистой его оболочки является наиболее распространенным видом хирургической патологии (90%). В возрасте от 12 до 25 лет представителей мужского пола госпитализируют чаще, чем женщин.
Причины возникновения данного заболевания до конца не изучены. Хотя придерживаются таких версий возможных путей возникновения:
- Механический – перегораживается выход из отростка спайками, каловыми камнями. Повышается давление внутри него и начинается воспалительный процесс.
- Инфекционный – связано с попаданием инфекции вовнутрь органа.
- Аллергический – снижение защитных функций приводит к воспалению.
- Сосудистый – поражаются сосуды аппендицита.
- Алиментарный – нарушенное прохождение пищи через ЖКТ в случае маленького употребления клетчатки в пищу.
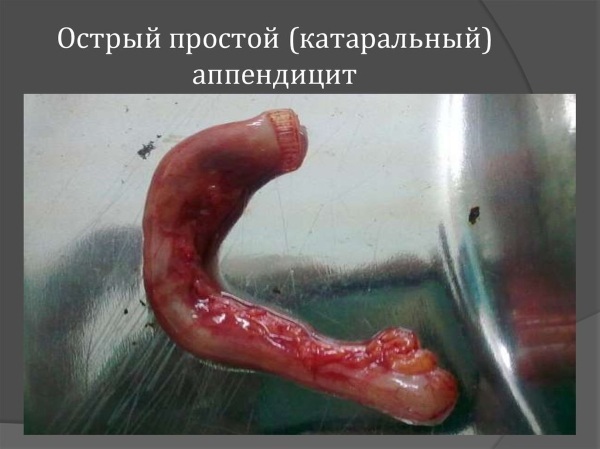
Аппендицит (симптомы у взрослых мужчин легко спутать с другими заболеваниями кишечника) катаральный тяжело правильно определить даже опытному хирургу. Имеет значение расположение отростка, индивидуальные особенности организма.
Врачи при постановке диагноза обращают внимание на такие признаки:
- температура тела – поднимается до 37,1С;
- есть ли запор или понос;
- присутствие слабости;
- рвота;
- боль – основной ориентир. Дислоцируется в пупочной зоне или правом боку. Носит ноющий характер.
Состояние мужчины при катаральном аппендиците удовлетворительное. При диагностике используют общий осмотр, УЗИ. Проводят анализ крови, результаты которого показывают повышенное количество лейкоцитов. Под наблюдением в хирургическом отделении находится пациент около 6 ч.
Поверхностный аппендицит
При поверхностном аппендиците воспалительный процесс продвигается внутри него дальше. Он распространяется не только на слизистую отростка, а уже и на ткани. Появляется нарушение лимфообращения из-за сбоев в работе сосудов.
От такого воздействия воспаления на орган, человек ощущает боль сильнее. Она проявляется чаще всего в правом боку, не распространяется на соседние органы брюшины. К симптомам добавляется ощущение интоксикации.
Около 75% случаев заболевание выявляется именно на этой стадии.
Острый флегмонозный вид воспаления аппендикса
Аппендицит (симптомы у взрослых мужчин через 12-24 ч усиливаются) следующей стадии острого воспаления называется флегмонозным. Характеризуется появлением в нем отека, скоплением гноя. На поверхности отростка откладываются фибриновые пленки. Если закрыт отток в отростке, то он напоминает форму колбы.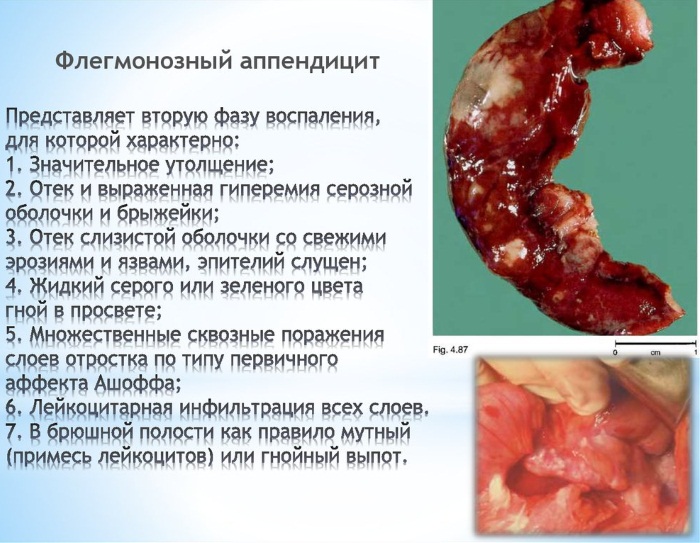
В сложных случаях на отростке образовываются язвы и эрозии. При такой форме воспаления аппендицит значительно увеличивается в размерах, стенки его становятся прозрачными. Воспалительный процесс почти всегда переходит на соседние ткани.
На этом этапе проявляются такие симптомы:
- Боль – непрерывная, очень сильная, пульсирующая.
- Температура тела – поднимается до 38,5С.
- Тошнота – присутствует, но без рвотных позывов.
- Пульс – учащенный, до 90 ударов в секунду.
Состояние больного значительно ухудшается, он имеет бледный вид, его бросает в пот. При обследовании врач наблюдает напряженный живот. Бывают случаи, когда отросток очень длинный и располагается в тазовой части организма. Тогда боль чувствуется над лобком или в паховой области справа. Крайне редко смещается в левую сторону из-за разворота внутренних органов.
Аппендицит определить при такой диагностике доктору не тяжело. Симптомы ярко выражены у взрослого мужчины, также помогает выявить заболевание результат анализа крови.
Воспаление брюшины при флегмонозном воспалении происходит всегда. Однако стенками других органов он блокируется. Перитонит бывает редко, только у очень ослабленных пациентов (5-8%).
Гангренозный острый аппендицит
Аппендицит (симптомы у взрослых мужчин часто говорят о тяжелой форме заболевания) гангренозный возникает в том случае, если вовремя не был выявлен и удален хирургическим путем.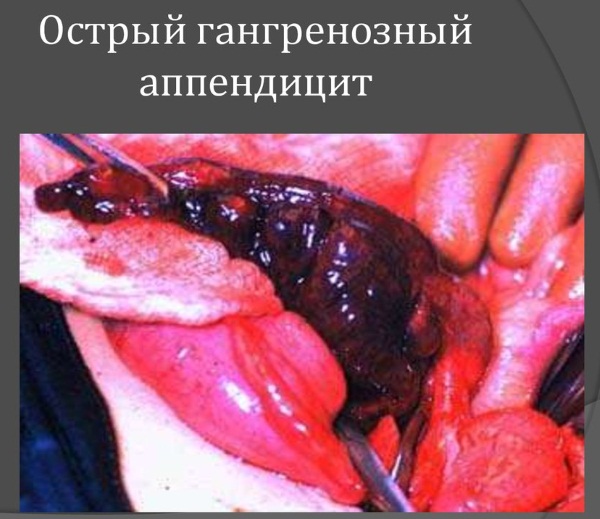
Он возникает через 2-3 дня после начала воспалительного процесса. Возникает вследствие нарушенного кровотока внутри отростка.
Отмирание тканей в этой форме приводит и к омертвению нервных окончаний. Поэтому боль отсутствует. Однако воспаление распространяется дальше, на всю брюшную полость. У мужчины появляется слабость, многократная рвота.
Температура может и не подниматься, поэтому она ориентиром для точного диагноза не бывает. Язык зачастую сухой, с белым налетом у корня. Сердцебиение достигает до 120 ударов в минуту (норма 70-80). Живот очень болезненный и напряженный.
При гангренозном остром аппендиците присутствует огромный риск для жизни человека. Червеобразный отросток в таком воспаленном состоянии может надорваться или появиться в нем отверстия. Это уже наступит гангренозно-перформативная стадия. Происходит резкая боль, которая распространяется по всему животу. Такая форма воспаления несет еще большую опасность для пациента.
Необходимо срочное удаление органа. В противном случае происходит заражение крови, что приводит к летальному исходу.
Аппаратная, лабораторная диагностика и осмотр у врача
При выявлении острого аппендицита происходит очень много ошибок, так как клиническая картина его очень схожа с другими заболеваниями (печени, почек, кишечника). Поэтому врач использует все возможные способы диагностики.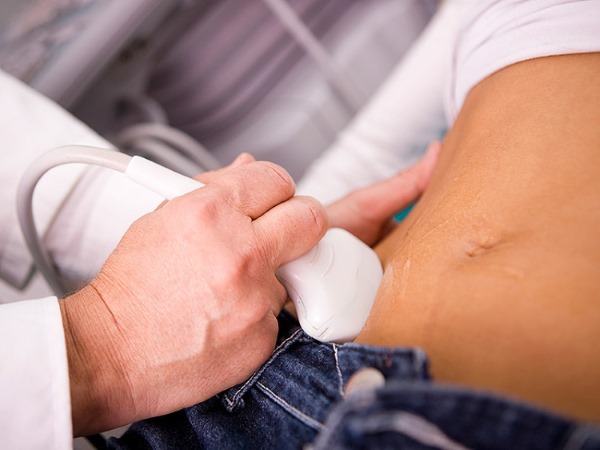
При лабораторных исследованиях для более точного диагноза проводят анализ мочи и крови. При воспалительных процессах лейкоциты в крови всегда будут повышены. А вот биохимический ее состав не меняется. Однако при перитоните и осложнениях после операции такой анализ обязателен к проведению. Эритроциты в моче повышаются, если отросток расположен возле мочевого пузыря.
Во время хирургической операции проводят бактериологическое исследование. Из брюшины берут на посев экссудат, а в случае его отсутствия, то из висцеральной основы отростка.
К инструментальным методам определения заболевания относят:
| Способ | Функция |
| Рентгеноскопия живота | Проводить не всегда обязательно, но помогает выявить наличие калового камня в отростке, а также другие причины разрушения его стенок. |
| Компьютерная томография | Целесообразно проводить при хорошо проявляющихся признаках осложнений. |
| Ультразвуковое исследование | Дает много полезной информации, у 95% пациентов при помощи УЗИ ставился точный диагноз. Этому способствует наличие жидкости в брюшной полости, увеличение размеров отростка, утолщение его стенок. |
При осмотре доктор проводит дифференциальную диагностику, исключая возможность других заболеваний. Обращает внимание на общее состояние пациента (слабость, тошнота, рвота), болезненные ощущения.
Для обследования мужчина ложится на спину, а хирург руками прощупывает живот, начинает это делать с левой стороны.
Эффективными являются такие симптомы:
- Щеткина-Блюмгера –плавно надавливают на брюшинную стенку, а после 2 с отпускают;
- Хорна – при потягивании за мошонку, появляются болезненные ощущения в правом яичке;
- Бриттена – при пальпации живота уменьшается в размерах яичко;
- Ларока – при проверке руками живота спереди, правое яичко подтягивается. Иногда это происходит самопроизвольно.
Проводить диагностику обязательно должен только квалифицированный специалист в медицинском учреждении. Попытки прощупать живот самостоятельно может привести к разрыву аппендицита.
Подготовка к операции
После поступления в стационарное отделение и проведения осмотра (если диагноз воспаления червеобразного отростка подтверждается) мужчину готовят к операции. В случае сомнения относительно заболевания пациента оставляют в клинике для наблюдения.
Единственным известным медицине вариантом лечения острого аппендицита остается его удаление хирургическим путем (аппендэктомия).
Бывает она двух видов:
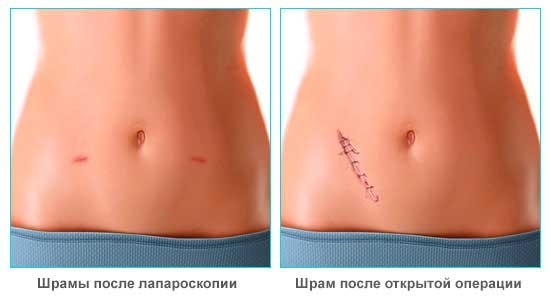
- Открытая – происходит через разрез в брюшной полости. Проводят ее используя общий или местный наркоз. В случае осложнений такой способ эффективный. Когда бывают разрывы отростка, разрез делают не с правой стороны, а снизу и посередине живота.

Купирование симптомов и лечение аппендицита у мужчин производится только одним методом — аппендэктомия! - Лапароскопия – позволяет диагностировать заболевание и проводить операцию. Производится прокол в стенке живота, через который вводят аппарат с видеокамерой на конце. А при подтверждении диагноза и необходимости удаления отростка, делают еще 3 прокола. Целесообразно воспользоваться таким способом, если пациент наблюдается определенное время, а точный диагноз установить очень сложно. А также в случае избыточного веса мужчины.
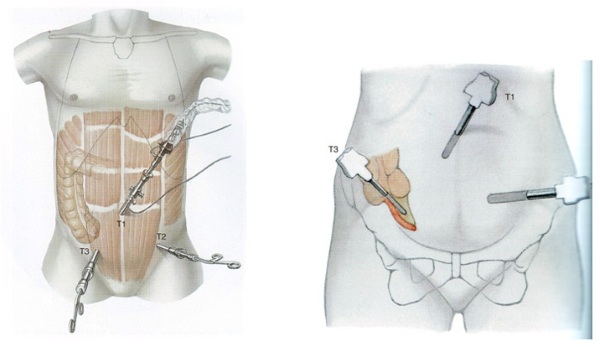
После лапароскопии раны быстро заживают, шрамов практически не остается. Перед ее началом операции анестезиолог должен получить необходимую информацию о пациенте. Для этого проводит исследование сердечно-сосудистой системы, узнает о возможных аллергических реакциях организма мужчины.
Готовят операционное поле так:
- обработка кожи живота;
- выбривание волосяных участков;
- обезжиривание и дезинфекция области операционного поля.
До начала операции доктор проводит беседу с пациентом и его родственниками о способах хирургического воздействия, анестезии, возможных осложнениях.
Особенности послеоперационного периода
Восстановительный (послеоперационный) период считается от окончания хирургического вмешательства до снятия операционных швов. В первый день после процедуры удаления аппендицита при необходимости проводят детоксикацию организма, дают больному пить.
Ведут наблюдение за состоянием пациента, чтобы не было кровотечения. Со 2 по 10 день следят:
- за восстановлением самостоятельного выполнения физиологических функций (мочеиспускание, дефекация);
- за температурой тела;
- наличием болей;
- состоянием швов.
В стационаре больной проводит до 10 дней, если не возникли осложнения. Ходить разрешает доктор на 3 день. Питание разрешено на 2 сутки. Оно должно быть диетическим.
Швы при классической операции составляют 3-7 см. Скорость заживления зависит от качества их наложения. Снимают их после появления корочки. Это обычно происходит на 7 день.
Сроки реабилитации
Для полного восстановления человеку необходимо около 1,5 месяцев при соблюдении режима и регулярного посещения врача. Первую неделю больной проводит в стационаре. Четких временных рамок придерживаться необязательно. Все зависит от особенностей организма. Молодые и худощавые мужчины реабилитируются после операции быстрее.
Для полного благополучного выздоровления рекомендуют:
- Пользоваться бандажом.

- Заниматься сексом только через 2 недели.
- Прогуливаться пешком.
- Выполнять физические упражнения.
А также рацион человека должен состоять из легкоусвояемой пищи. В первые дни после удаления отростка рекомендована протертая пища, каши, бульоны.
Следующих 2 месяца целесообразно употреблять:
- теплую пищу;
- отказаться от продуктов, вызывающих брожение, вздутие ЖКТ;
- кушать часто, но небольшими порциями;
- рацион обогатить продуктами, насыщенными витаминами и минералами;
- в рацион ввести некалорийные блюда.
В случаях возникновении осложнений до или после операции сроки реабилитации индивидуальны.
Возможные осложнения
При несвоевременно оказанной медицинской помощи могут возникнуть осложнения. Их разделяют на ранние (3-7 суток) и поздние (после 10 дней).
К первым относятся такие:
- Кровотечения – если операция проходила на крупных сосудах.
- Бледность, одышка – происходит при сильных болях.
- Паралитическая непроходимость кишок.
- Перитонит.
- Пневмония.
- Сердечная недостаточность.
- Расхождение ран.
- Рвота.
- Сепсис – при плохой обработке раны.
- Тромбофлебиты.

Поздние осложнения отмечают такие:
- послеоперационные грыжи – попадание кишечника между мышечными волокнами. Чаще всего проявляются после тяжелых нагрузок. Удаляют или подшивают хирургическим путем;
- спайки – появляется тянущая боль и ощущение дискомфорта. Трудно их определить наличие, так как не видны на ультразвуковом исследовании и рентгене. Лечатся рассасывающими препаратами;
- свищи – появляются между кишечником и кожей (другими органами). Причиной становится некачественное удаление аппендицита, воспалительного процесса органов, находящихся возле отростка. Трудно поддаются лечению. Удаляют пораженный участок.
Причинами возникновения осложнений являются:
- Позднее обращение к врачу.
- Врачебные ошибки во время операции.
- Хронические болезни соседних органов.
- Несвоевременно установленный диагноз.
- Игнорирование советов доктора пациентом.
Одним из самых опасных хирургических заболеваний остается аппендицит. Игнорировать симптомы категорически нельзя, так как при несвоевременном лечении возможны необратимые последствия. И хоть у взрослых мужчин по статистке заболевание встречается реже, все-таки обратиться за помощью к врачу необходимо.
Оформление статьи: Владимир Великий
Видео о воспалении аппендикса
Как распознать первые признаки аппендицита:


Забрали с гнойным аппендицитом. Симптомов не было никаких, только дискомфорт внизу живота и невысокая температура. Ни тошноты, ни рвоты, и даже аппетит был в норме!