Атеросклероз – это хроническая патология, сопровождаемая отложением холестерина и некоторых фракций липопротеинов в просвете сосудов сердца. Отложения формируются в атеросклеротические бляшки.
В результате просвет сосуда сужается, возможна его закупорка с прекращением прохождения крови. Заболевание встречается не только у пожилых людей, но и молодых.
Опасность атеросклероза – возможность бессимптомного протекания и обнаружение на поздних стадиях, когда требуется срочное лечение.

Дополнительно не исключается инфаркт. Остановить развитие патологии можно при помощи своевременной терапии. Поэтому необходимо изучить симптомы заболевания, чтобы обратиться к специалисту как можно раньше, а также способы лечения атеросклероза.
Механизм развития атеросклеротической бляшки в сердечных сосудах
Атеросклероз сосудов сердца (симптомы и лечение взаимосвязаны между собой) – это заболевание, которое имеет стадии развития.

Существуют следующие фазы патологии:
- Первая. Дополнительное название – начальная стадия. Постепенно снижается скорость кровотока, на стенках сосудов образуются маленькие трещины. Далее происходит разрастание микротрещин и увеличение их размера. То есть формируются более заметные и клинически значимые дефекты. В сосуды проникают липидные отложения, постепенно образуются жировые пятна.
- Вторая. Другое название – липосклероз. В очаге поражения накапливается и усиливается инфильтрация (проникновение) жировых клеток. Но атеросклеротическая бляшка нестабильна. То есть она может оторваться, поэтому данную стадию характеризуют повышенным риском тромбообразования.
- Третья. Другое название – атерокальциноз. Бляшки уплотняются, в нарост присоединяются соли кальция, сверху формируется фиброзный слой. Просвет сосудов уменьшается, а тромб растёт и деформирует артерию. На данной стадии есть высокая вероятность окклюзии – это перекрытие просвета сосуда элементами разорвавшейся бляшки с последующим некрозом (отмиранием).
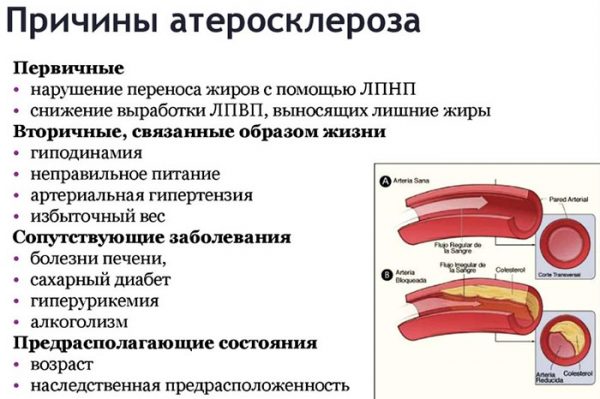
Причины, факторы риска
Атеросклероз сосудов сердца может появиться по разным причинам.
Самые распространённые из них:
- инфекционные поражения – проникновение вирусов, бактерий в организм;
- аутоиммунные патологии – рассеянный склероз, сахарный диабет и другие;
- врождённые дефекты в стенках сосудов;
- хронические патологии сердца и сосудов;
- артериальная гипертензия – стойкое увеличение давления (более 140/90 мм рт. ст.).
Дополнительно к причинам, способствующим атеросклерозу сосудов сердца, можно отнести нарушенный баланс липопротеинов и накопление разновидностей, имеющих низкую плотность (ЛПНП), очень низкую плотность (ЛПОНП), промежуточную плотность (ЛППП) в стенках сосудов.
Общая классификация:
- липопротеины высокой плотности (ЛПВП) – самые маленькие частицы, содержат фосфолипиды, которые не дают холестерину покинуть кровяное русло;
- липопротеины промежуточной плотности (ЛППП) – у них короткое время жизни в крови, потому что в норме они должны быстро поглощаться печенью и превращаться в ЛПНП, но при нарушенном обмене липидов возможно накопление ЛППП;
- липопротеины низкой плотности (ЛПНП) – содержат много холестерина и белков (до 30%), меньшее количество триглицеридов (до 10%), транспортируют холестерин по всему организму;
- липопротеины очень низкой плотности (ЛПОНП) – это самые крупные частицы, содержат большое количество триглицеридов (до 70%), 10% холестерина и белков, ЛПОНП транспортируют триглицериды из печени в жировую ткань;
- хиломикроны (ХМ) – доставляют жиры (поступающие с пищей) к печени для дальнейшего расщепления триглицеридов.

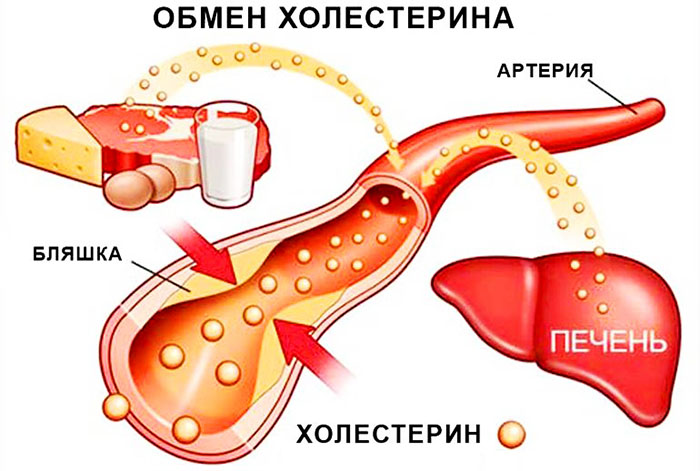
ЛПНП, ЛПОНП, ЛППП – это атерогенные липопротеины. Если в крови содержится большое количество этих фракций, формируются холестериновые бляшки, развивается атеросклероз и другие сопутствующие заболевания сердца.
Холестерин подразделяется на следующие виды:
- хороший – содержит ЛПВП;
- плохой – содержит ЛПНП, ЛПОНП, ЛППП.
Название холестерина появилось не случайно.
Связано со следующими заключениями:
- если в крови повышено содержание ЛПНП, ЛПОНП, ЛППП, то это негативно влияет на сердечно-сосудистую систему;
- хороший холестерин изымает плохой из бляшек и переносит его в печень для дальнейшего распада и удаления из организма.
Помимо причин, способных повлиять на атеросклероз сосудов сердца, выделяют факторы, которые увеличивают вероятность возникновения заболевания.
Пункты:
- сидячий образ жизни;
- излишняя масса тела;
- вредные привычки – курение, употребление алкогольных напитков и наркотических веществ;
- частый стресс;
- приём лекарственных препаратов из группы противозачаточных (Клайра, Джес, Ярина);
- приём медикаментов, которые могут увеличить уровень плохого холестерина – к примеру, анаболические стероиды способны повысить ЛПНП на 20% и снизить ЛПВП на 20 – 70%;
- повышенная свёртываемость крови и высокая вероятность тромбообразования;
- хронический недостаток сна и отсутствие отдыха;
- нарушения в гормональном фоне – к примеру, климакс, беременность;
- возрастная категория – вероятность атеросклероза увеличивается с возрастом;
- неправильное питание – преобладание жирной пищи;
- половая принадлежность – у мужчин риск развития сердечно-сосудистых заболеваний больше, чем у женщин;
- проживание в местах с неблагоприятной экологией.
Признаки атеросклероза сердца
Атеросклероз сосудов сердца (симптомы и лечение являются взаимосвязанными факторами) – это патология, которая имеет определённые признаки. На начальной стадии заболевания они могут не проявиться или присутствовать в малой степени.
Симптомы атеросклероза сосудов сердца:
- болевые ощущения в грудине;
- частая боль в голове;
- головокружение;
- одышка, которая усиливается во время активности (ходьба, поднятие по лестнице), затем проявляется в состоянии покоя;
- быстрая утомляемость при минимальной нагрузке;
- сниженная работоспособность;
- недомогание;
- ухудшение памяти;
- онемение ног;
- отёк нижних конечностей;
- болевые ощущения в спине и конечностях;
- нарушенная речь;
- частые обмороки;
- снижение массы тела;
- тошнота и нарушенное проглатывание пищи;
- бледность кожного покрова;
- нарушенная координация движений;
- сухость кожного покрова;
- боль в челюсти с правой стороны (редко).

При атеросклерозе сосудов сердца возможна полная блокировка артерии, это приводит к инфаркту миокарда. Симптомы состояния – сильная и продолжительная боль в середине груди, одышка и повышенное потоотделение. Инфаркт требует незамедлительной медицинской помощи.
Современные методы диагностики
При подозрении на атеросклероз сосудов сердца необходимо посетить врача. Заболевание находится в компетенции кардиолога. Если данного врача посетить невозможно, допускается обращение к терапевту.
До назначения диагностики специалист проводит следующие действия:
- опрос – врач задаёт различные вопросы, которые касаются симптоматики и сопутствующих заболеваний;
- измерение показателей здоровья человека (артериальное давление, температура тела, пульс);
- осмотр – специалист осматривает кожный покров и слизистые оболочки.
Далее назначают обследование, которое позволяет определить атеросклероз.
Методы диагностики указаны в таблице:
| Название | Описание |
| Общий анализ крови | При помощи исследования можно определить значение различных показателей (гемоглобин, эритроциты и другое). Для анализа берут кровь из вены или пальца. Чаще всего применяют первый способ, так как результат будет точнее. |
| Общий анализ мочи | Исследование позволяет выявить отклонения в работе сердечно-сосудистой, мочеполовой и эндокринной системы. В листе результата указывают следующие данные:
|
| Определение глюкозы | Показатель может определяться в крови или моче. При помощи анализа выявляют сахарный диабет. |
| Липидный профиль | В скрининг входит определение ЛПВП и ЛПНП, общего холестерина. А также включают триглицериды (ТГ).
Если профиль расширенный, то дополнительно в анализ входит ЛПОНП, аполипопротеин. По результатам выявляют риск атеросклероза. |
| Ангиография | Обследование предусматривает изучение сосудов любого участка (сердце, голова и другое). Ангиография – это воздействие рентгеновского излучения. Процедура позволяет определить:
Проведение обследования:
Процедура даёт возможность определить распространённость, степень развития атеросклероза и других заболеваний сердечно-сосудистой системы (инфаркт, ишемическая болезнь). |
| Электрокардиограмма (ЭКГ) | Другое название – электрокардиография. Процедура предусматривает определение электрической активности сердца. Для регистрации биологических потенциалов используют электроды. Результат отображается в виде графика на мониторе аппарата или распечатывается на бумаге. При помощи ЭКГ есть возможность определить:
Существуют разные виды ЭКГ. А именно:
|
| Ультразвуковое исследование (УЗИ) сердца | Среди разновидностей УЗИ используют эхокардиографию (ЭхоКГ). Процедура позволяет изучить строение и функциональность сердца, а также сосудов. Среди всех методов ЭхоКГ, чаще всего применяют доплер-эхокардиографию. При проведении процедуры есть возможность выявить нарушенный кровоток в сердце и сосудах.
Этапы ЭхоКГ не отличаются от обычного УЗИ. Если необходимо, перед выполнением процедуры могут ввести контрастное вещество для улучшения визуализации. Схема проведения ЭхоКГ:
|
| Плетизмография | Обследование, которое позволяет регистрировать изменения объёма отдельного органа или части тела. Чаще всего процедуру применяют, чтобы определить тонус мелких сосудов и кровоток в них.
Исследование используется при постоянном сужении сосудов в разных частях тела. |
| Сфигмография | Процедура, которая предусматривает измерение артериального пульса и других показателей сердечно-сосудистой системы. Сфигмограф – это аппарат, который производит мониторинг. В результате процедуры получается сфигмограмма (кривая линия с частями, каждая из них отвечает за разное давление внутри сосудов).
При помощи данного обследования есть возможность оценки состояния сосудов. На проведение процедуры уходит 10 – 15 мин. На кожный покров устанавливают датчик, который считывает всю информацию и передаёт данные на регистрирующее устройство. |
| Магнитно-резонансная томография (МРТ) сердца и сосудов | Метод предусматривает воздействие электромагнитного излучения. При помощи процедуры есть возможность выявить следующие заболевания:
Дополнительно МРТ выполняют для оценки эффективности проведённой операции. К примеру, при шунтировании. Чтобы улучшить визуализацию, перед МРТ в организм человека могут ввести контрастное вещество. Проведение процедуры зависит от разновидности аппарата:
По результатам процедуры получаются трёхмерные снимки. МРТ проводится 40 – 60 мин. |
Перед проведением диагностики врач должен рассказать о мерах подготовки к каждому исследованию. Стоимость обследования может различаться. Всё зависит от списка процедур, города, организации. Поэтому цену лучше узнавать в конкретной клинике.
Можно пройти диагностику бесплатно. Для этого необходимо обратиться в поликлинику с полисом обязательного медицинского страхования (ОМС).
Атеросклероз сосудов сердца (в качестве симптомов выделяют боль в грудине) – заболевание, которое требует обращения к дополнительным специалистам.
До назначения лечения кардиолог или терапевт могут направить пациента на консультацию к другим врачам.
Чаще всего дополнительно рекомендуют обратиться к следующим специалистам:
- диетолог – составляет план питания;
- эндокринолог – определяет и лечит нарушения обмена веществ (сахарный диабет и другое);
- нарколог – лечит наркотическую, алкогольную и табачную зависимость;
- психолог – помогает человеку нормализовать эмоции;
- гематолог – определяет и лечит заболевания крови;
- хирург – проводит оперативное вмешательство.
Способы лечения атеросклероза сердца. Какие из них самые эффективные, какие подходят для пожилых людей?
Атеросклероз сосудов сердца (симптомы и лечение – это связанные факторы) нуждается в терапии. Она назначается после получения результатов диагностики.
Лечение атеросклероза может включать в себя следующие методы:
- лекарственные препараты;
- хирургическая операция;
- народные средства;
- правильное питание.

Нельзя выделить какой-то один метод лечения и сказать, что он лучше других. Назначением терапии занимается врач. Он определяет, какой метод лечения подходит пациенту, исходя из протекания заболевания, индивидуальных особенностей, сопутствующих патологий. Специалист может использовать комплексную терапию, то есть одновременное сочетание нескольких способов.
Чаще всего при атеросклерозе 1 и 2 стадии назначают медикаментозное лечение совместно с правильным питанием. Дополнительно возможно применение народной терапии. Оперативное вмешательство рекомендуют при выявлении 3 стадии заболевания.
https://www.youtube.com/watch?v=gOKgDly51pM
Полностью вылечить атеросклероз сосудов сердца невозможно. Поэтому необходимо определить заболевание на начальных стадиях, чтобы задержать развитие при помощи терапии.
Лекарственные препараты. Названия и схемы лечения
Медикаменты направлены на улучшение состояния человека, нормализацию липидного обмена и кровотока. Дополнительно стабилизируются атеросклеротические бляшки.
При заболевании возможно назначение медикаментов следующих групп:
- гиполипидемические;
- антикоагулянты;
- антигипертензивные.
Гиполипидемические средства
Препараты данной группы нормализуют липидный профиль.
Гиполипидемические средства назначаются в следующих случаях:
- стенокардия;
- атеросклероз;
- профилактика сердечно-сосудистых заболеваний при наличии факторов риска (курение, артериальная гипертензия и другое);
- повышенное содержание атерогенных липопротеинов;
- вторичная профилактика сердечно-сосудистых заболеваний после ишемической болезни.
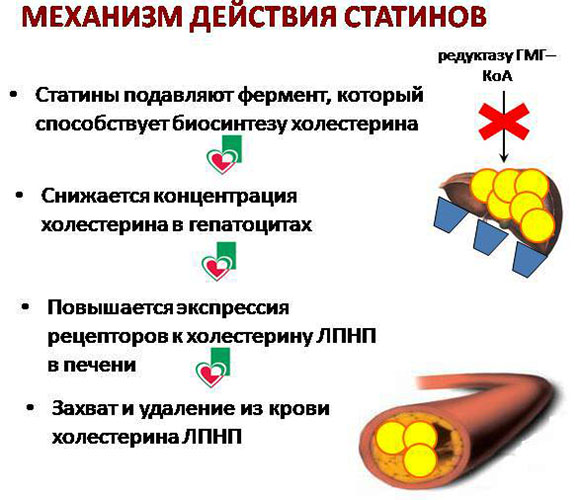
Препараты данной группы подразделяются на следующие разновидности:
- Статины (Аторис, Аторвастатин, Крестор). Препараты снижают концентрацию холестерина в крови.
- Фибраты (Ципрофибрат, Фенофибрат, Клофибрат). Угнетают синтез ЛПОНП и ЛПНП, могут увеличивать разрушение ЛПНП. При системном применении снижается содержание атерогенных фракций липопротеинов, повышается количество ЛПВП.
- Витамин РР (Никотиновая кислота, витамин В3). Нормализует концентрацию липопротеинов, снижает уровень ЛПНП, увеличивает содержание ЛПВП.
- Секвестранты желчных кислот (Гуарем, Квестран). Препараты связывают желчные кислоты, которые поступают в кишечник, комплексы выводятся с калом. То есть организм синтезирует новые желчные кислоты и использует при этом холестерин в качестве сырья. Дополнительно снижается количество ЛПНП и общего холестерина.
- Ингибиторы всасывания холестерина (Эзетрол). Группа замедляет всасывание холестерина, организм расщепляет ЛПНП. В итоге жировой обмен нормализуется.
- Полиненасыщенные жирные кислоты (Омакор, ОмегаТрин, Линетол). Медикаменты положительно влияют на липидный профиль, обладают мягким действием.
Антикоагулянты
Препараты снижают свёртываемость крови, она становится жидкой и легче проходит по сосудам.

Антикоагулянты предотвращают образование тромбов. Дополнительно препараты снижают вероятность сердечного приступа, инсульта, закупорки сосудов. Но тромбы, которые ранее образовались, не рассасываются под действием медикаментов данной группы.
Антикоагулянты подразделяются на следующие виды:
- прямого действия (Гепарин, Натрия цитрат, Фраксипарин)– влияют на факторы свёртывания непосредственно в крови;
- непрямого действия (Варфарин, Синкумар, Фенилин) – угнетают синтез факторов свёртывания крови в печени.
Антигипертензивные медикаменты
Препараты данной группы назначают людям с повышенным артериальным давлением.
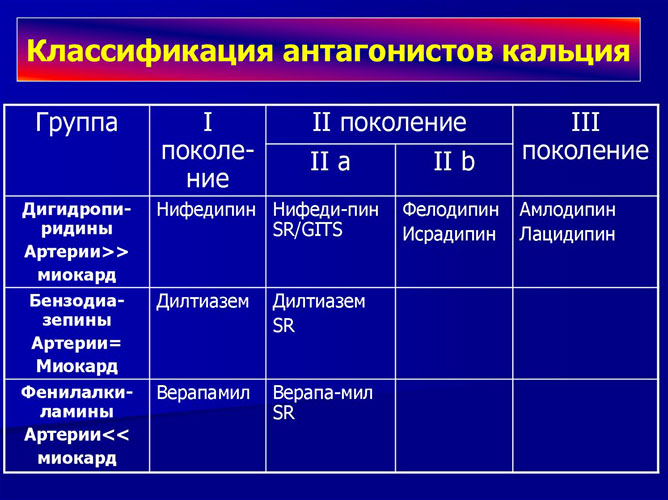
Антигипертензивные средства подразделяются на следующие виды:
- ингибиторы ангиотензинпревращающего фермента или АПФ (Каптоприл, Эналаприл, Энап) – расширяют просвет сосудов, уменьшают давление без изменения ЧСС и сердечного выброса;
- диуретики (Фуросемид, Верошпирон, Спиронолактон) – выводят лишнюю воду из организма, разгружают сердце и сосуды;
- блокаторы рецепторов ангиотензина (Валсартан, Ирбесартан, Вальсакор) – нарушают контакт ангиотензина с рецепторами клеток внутренних органов, сосудистая стенка расслабляется, артериальное давление снижается;
- адреноблокаторы (Бисопролол, Беталок, Конкор) – блокируют адренорецепторы, снижают давление и урежают сердечный ритм;
- антагонисты кальция (Верапамил, Дилтиазем, Нифедипин) – уменьшают проникновение ионов кальция в мышечные клетки сосудов, устраняют спазм артерий.
Хирургическое лечение
Если применение консервативных методов лечения не будет эффективно, врач может порекомендовать хирургическую операцию.
При атеросклерозе используют следующие разновидности вмешательства:
- коронарная ангиопластика;
- шунтирование коронарной артерии;
- трансплантация сердца.
Коронарная ангиопластика
При проведении операции в крупную артерию вводят катетер, на конце которого находится спущенный баллон. Врач продвигает катетер по сосудам, пока не достигнет участка сужения. Всё проводится под контролем аппаратуры. Затем баллон надувают и сдувают несколько раз, просвет сосуда расширяется.
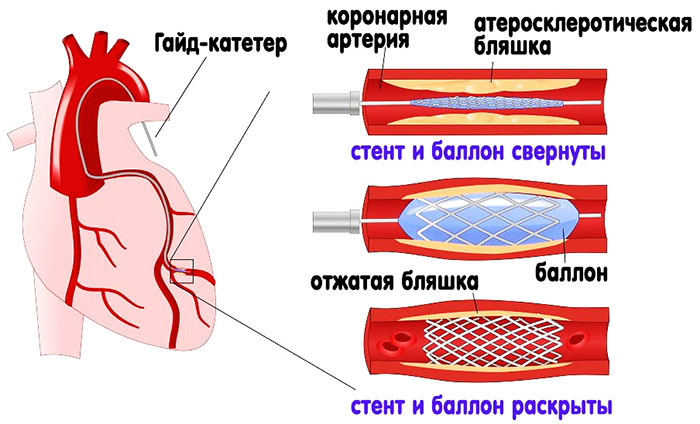
Далее необходимо закрепить результат. Для этого устанавливают стент, который представляет собой маленький металлический каркас. Его вставляют в сосуд для устранения его сужения.
Во время операции атеросклеротическую бляшку не извлекают.
Шунтирование коронарной артерии
При помощи ангиопластики не всегда возможно восстановить кровоток. Поэтому допускается применение шунтирования. Операция является сложной. Её цель – создание запасного пути в обход суженого сосуда. У пациента вырезается участок грудной, лучевой артерии или подкожной вены на ноге. Затем выше места, где произошло сужение, делают надрез и пришивают сосудистый протез.

Шунтирование занимает 3 – 4 часа, а также сопровождается длительной реабилитацией. Поэтому такая операция проводится только тяжелобольным. Чаще всего вмешательство сопровождается подключением аппарата искусственного кровообращения.
Трансплантация сердца
Если сердце в плохом состоянии, шунтирование и ангиопластика не принесёт результата, возможна трансплантация органа.

Операция требует высокой квалификации врача, современного оборудования, финансовых вложений. Поэтому не всегда удаётся провести вмешательство.
Рецепты народных средств
Атеросклероз сосудов сердца (симптомы и лечение являются связанными факторами) – это заболевание, при котором возможно использование растительных рецептов.

Народные методы применяются в составе комплексной терапии. Так можно добиться максимального эффекта от использования.
Народные методы, разрешённые при атеросклерозе:
- Настойка чеснока. Для приготовления рецепта необходимо взять 250 г очищенных долек чеснока, размолоть до состояния кашицы. Затем залить 1 л очищенного пищевого спирта (40 градусов) или водки. Поместить в тёмное, прохладное место на 21 день. Отжать смесь, профильтровать через марлю. В первые сутки принять 1 каплю средства, затем увеличивать количество ежедневно. Когда показатель будет равен 25, нужно начать обратный отсчёт. В чистом виде капли лучше не пить, необходимо смешивать их с водой. Рецепт применяется для очищения сосудов, так как чеснок расслабляет стенки артерии и расширяет её просвет.
- Чабрец. Чтобы приготовить рецепт, необходимо взять 1 ст.л. сушёной травы и 500 мл горячей воды. Оставить на 60 мин. в плотно закрытой ёмкости. Профильтровать через марлю, принимать перед едой по 1/3 стакана 3 раза в день. Рецепт расслабляет мышечный слой сосудистых стенок, обладает расширяющим свойством. Дополнительно смесь улучшает кровоток.
- Шиповник. Чтобы приготовить рецепт, необходимо измельчить 100 г свежих плодов растения, залить сырьё очищенным этиловым спиртом или водкой (400 мл). Ёмкость закрыть крышкой, убрать в тёмное и прохладное место на 15 суток. Ежедневно нужно встряхивать тару. Принимать по 25 капель в сутки.
Диета
Правильное питание необходимо применять в составе комплексной терапии, то есть совместно с другими методами.
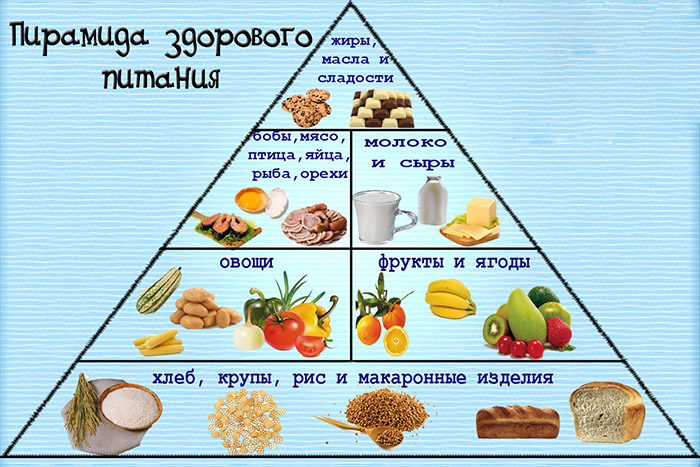
Принципы диеты:
- питаться 5 – 6 раз в день;
- не превышать размер порции (150 – 300 г);
- кушать через каждые 3 – 4 часа;
- исключить жареное, солёное, копчёное;
- исключить сладкое, мучное, острое;
- добавить в рацион овощи, фрукты;
- готовить пищу паровым, отварным методом или запекать блюда в духовке;
- в рационе должны быть овощные супы, каши на воде или молоке;
- жирные продукты заменять низкокалорийными – к примеру, вместо свинины покупать курицу или индейку;
- исключить крепкий кофе, чёрный чай, алкоголь – лучше пить компот, зелёный чай, сок;
- не забывать о питьевом режиме – не менее 1,5 л чистой негазированной воды в сутки.
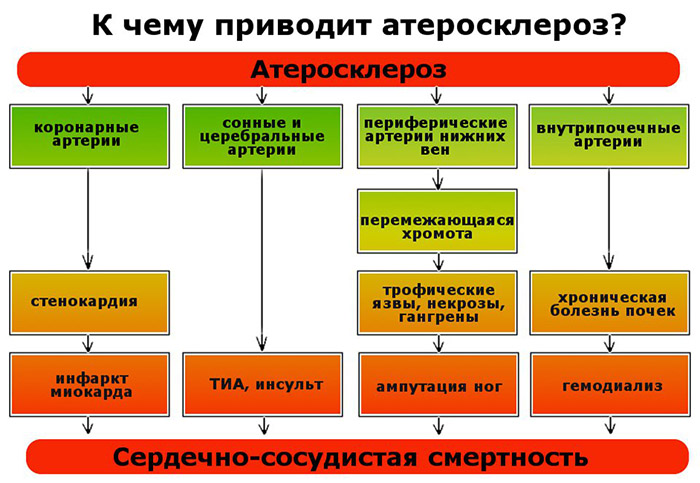
Возможные осложнения
Атеросклероз сосудов сердца – это заболевание, при котором возможно развитие осложнений. Чаще всего последствия появляются при отсутствии терапии патологии.
Возможные осложнения:
- инфаркт миокарда – форма ишемии, протекающая с развитием некроза;
- стенокардия – патология, при которой доставка кислорода до миокарда не соответствует потребности;
- мерцательная аритмия – нарушенный сердечный ритм, то есть быстрое и нерегулярное сокращение органа;
- летальный исход.
Заболевание под названием атеросклероз – это хроническая патология, при которой в стенках сосудов откладывается холестерин и фракции липопротеинов. В результате просвет сужается, возможна полная закупорка. Если заболевание поражает сосуды сердца, среди симптомов выделяют боль в области органа, одышку, быструю утомляемость.
При появлении признаков патологии следует посетить врача, который направит человека на обследование. После получения результатов диагностики назначают лечение. Терапия зависит от стадии развития заболевания – на 1 и 2 фазе рекомендуют лекарственные препараты, правильное питание и народную терапию, а в тяжёлых случаях необходима операция.
Заболевание невозможно полностью вылечить. Поэтому необходимо своевременно обратиться к специалисту и соблюдать все его рекомендации, чтобы уменьшить вероятность дальнейшего развития патологии, облегчить состояние человека.
Видео об атеросклерозе сосудов сердца
Всё об атеросклерозе сердца в программе «Жить здорово!»:
https://www.youtube.com/watch?v=Yha7KLS6MiE

Лучше статинов в плане лечения ничего нет и быть не может. А побочные явления от них я давно уже убрала благодаря тому, что принимаю коэнзим Q10 эваларовский. У него хорошая дозировка-100 мг, сырье высокого качества из Японии. Так организм получает максимум пользы и никакого вреда. Холестерин снижается безвредно.