Болезни поджелудочной железы сказываются на работе всего организма. Орган не только способствует перевариванию пищи, но и отвечает за выработку важных гормонов. Опытный терапевт даже по симптомам сможет определить, что послужило расстройством и вызвало сбой в работе (воспаление, опухоль или камни).
Симптомы и причины заболеваний поджелудочной железы
Поджелудочная железа является довольно уязвимым органом и чаще всего заболевания связаны с образом жизни человека. Реже болезнь может быть вызвана возрастными изменениями или генетическим заболеванием.
Причины, вызывающие патологии поджелудочной железы:
- нерегулярное употребление пищи с перерывом более 10 часов;
- некачественная и нездоровая еда;
- излишки употребления алкоголя и выкуривания сигарет;
- несоблюдение дозировки лекарственных средств;
- генетические отклонения в строении органа;
- ушибы или травмирование органа;
- наличие инфекции в организме;
- отравление ядами или пищевое отравление;
- частые стрессы и хроническая усталость;
- развитие патологических процессов в близлежащих органах;
- гормональный сбой в организме связанный с возрастом или приемом лекарственных средств;
- окружающая экология.
С возрастом организм становится более слабым и легко подвергается различным заболеваниям, в том числе и нарушении работы поджелудочной железы. Отрицательное действие алкоголя на орган не доказано полностью, если употребляется продукт хорошего качества.
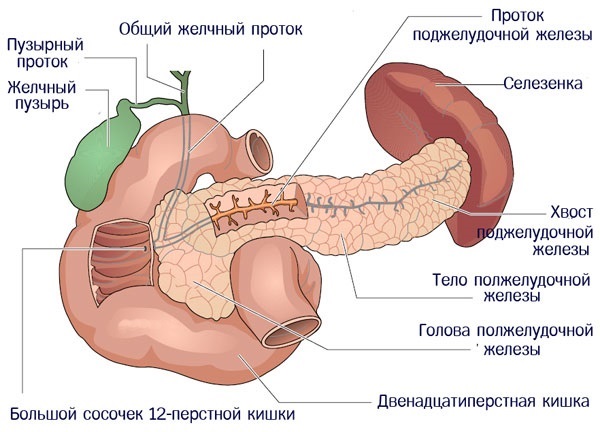
При нарушении работы органа болезнь может протекать без ярко выраженных симптомов (в легкой стадии). При обострении все сопровождающие признаки болезни усиливаются.
Симптомы, сопровождающие патологические изменения:
- общая слабость и упадок сил;
- болевые ощущения в области желудка, опоясывающие боли, приступообразно или после приема пищи (особенно жареной, и острой);
- болевые ощущения в области сердца и ребер;
- нерегулярный стул, сопровождающийся запорами или диареей. Может быть единичный жидкий стул;
- изменение цвета каловых масс до оранжевого. Консистенция маслянистая;
- постоянная сухость в ротовой полости и желание пить;
- возможно повышение температуры тела;
- сильная тошнота и ухудшение аппетита;
- рвота с содержанием желчи;
- вздутие живота и метеоризм;
- повышение давления, не всегда;
- урчание в животе вне зависимости от приема пищи;
- ухудшения состояния, кожи, ногтей и волос;
- кожа и белки глаз могут приобрести желтый оттенок;
- потеря в весе.
Данные симптомы могут подходить под несколько заболеваний органов ЖКТ, поэтому самостоятельно определить, точно ли они связаны с патологией поджелудочной железы, невозможно. Необходима консультация у терапевта или гастроэнтеролога.
Воспаление поджелудочной железы
Панкреатит — тяжелая и серьезная патология сопровождающаяся воспалением органа. Осложнения от болезни могут нести угрозу для жизни. Чаще всего процесс протекает в хвосте поджелудочной железы. Иногда причиной воспаления могут быть ферменты, которые вырабатывает сама железа.
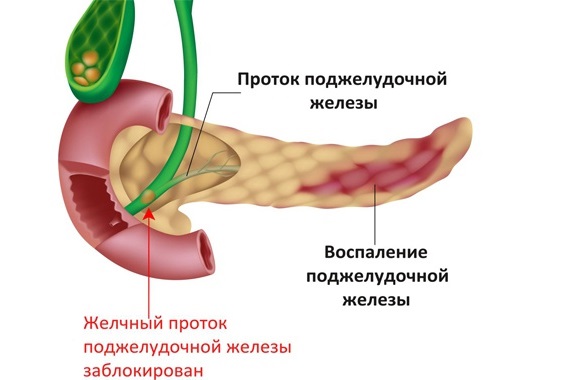
Их предназначение, помогать переваривать пищу. Из-за закупорки протоков, они остаются в органе и начинают его разъедать. Поврежденные клетки замещаются обычной соединительной тканью, которая не способствует нормальной работе поджелудочной железы. Возможно, начало развития омертвления тканей.
Это провоцирует развитие сахарного диабета, так как инсулин не вырабатывается в нужном объеме. Могут образоваться камни, из-за воспалительного процесса. Нарушается работа пищеварительных органов, что влечет за собой сбой в работе всего организма.
Воспалительный процесс может протекать в 1-х видах:
- острый;
- хронический.
При хронической форме симптомы выражены слабо. Могут появляться боли после приема пищи и распития спиртных напитков. При остром течении заболевания все симптомы ярко выражены, и сопровождаются сильными резями и болями в животе.
Острый панкреатит
Болезни поджелудочной железы, симптомы которых могут указывать на острый панкреатит, влияют на работу всего организма. Чаще всего боль и другие признаки обостренного воспаления, появляются внезапно и резко.
Оно может сразу начать сопровождаться некрозом, кровотечением и нагноением органа.
Спровоцировать приступ могут:
- злоупотребление некачественного алкоголя. Эта причина занимает до 71% случаев обострения поджелудочной железы;
- переедание вредной пищи (особо вредны жирные и острые блюда);
- передозировка сильнодействующими лекарствами;
- тяжелое инфекционное заболевание;
- осложнение после операции на железе или рядом расположенных органах;
- воспалительный или инфекционный процесс, протекающий в двенадцатиперстной кишке или желчном пузыре;
- крайне редко причиной может быть наследственная предрасположенность к заболеванию.
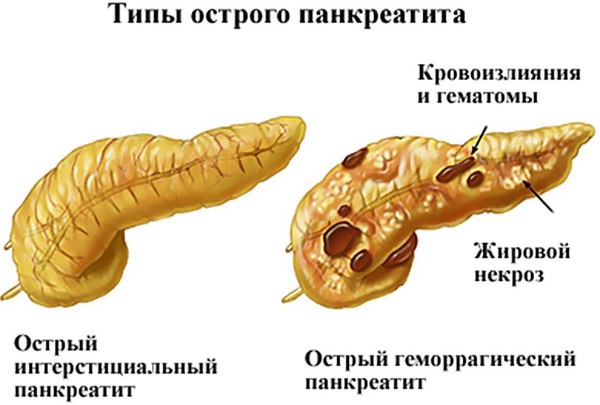
При воспалении поджелудочной железы, ферменты начинают переваривать сам орган, а не пищу. Что и провоцирует появление сильных болей. Облегчить их может принятие положения, лежа на боку, с поджатыми коленями и прикладыванием льда к животу.
Дополнительно присутствуют и другие симптомы:
- рвота, поначалу выходит не переваренная пища, а потом желчь. Улучшение после выхода рвотных масс не наступает;
- резко падает давление;
- температура может достигнуть отметки в 10 градусов;
- из-за резких болей пациент не дает притронуться к животу, невозможно ни покашлять, ни вздохнуть из-за боли;
- жидкий стул;
- учащается сердцебиение;
- кожа становится сухой и бледной, может быть и с желтым оттенком.
В домашних условиях лечение исключается, необходима срочная госпитализация. Особенно если кожные покровы и белки глаз стали с желтым оттенком. При соответствующем лечении симптоматика снижается на третий день. Если болезнь не начать лечить вовремя, то последствием болезни может стать сахарный диабет, в тяжелых случаях, летальный исход.
Хронический панкреатит
Когда при лечении острого панкреатита не было должного лечения, или больной нарушал диету, то болезнь может перейти в хроническую форму. Чаще всего причиной развития хронического панкреатита являются алкогольные, газированные напитки и вредная пища (жареная, острая и сладкая).
При хроническом панкреатите возможно проявление всех симптомов (не столь сильно). Ярко выражен только стул, он сопровождается присутствием жира в кале (так как он не переваривается из-за недостатка ферментов).
Причиной появления симптомов служат:
- плохое кровоснабжение органа;
- накопление воздуха и жидкости;
- возможно отмирание клеток и замещение их соединительной тканью;
- плохая выработка ферментов и гормонов.
Боли на этой стадии могут быть приступообразными, в основном через 10 мин после принятия пищи. Если болезнь запустить, то это может послужить началом развития раковых опухолей. Болезнь не проходит самостоятельно без медикаментозного лечения, даже при соблюдении диеты.
Опухоли поджелудочной железы
Болезни поджелудочной железы (симптомы не стоит упускать из виду в виду серьезности заболевания) могут быть вызваны и опухолями (доброкачественными и злокачественными). Располагаться новообразования могут в разных частях органа (головке, теле или хвосте).
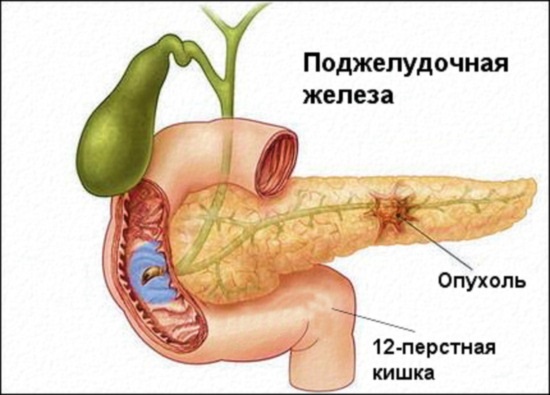
В зависимости от места расположения меняются и симптомы:
- если опухоль находится в головке, то начинает развиваться желтуха, вызванная сдавливанием желчного протока;
- при расположении в теле и хвосте, увеличивается содержание сахара в крови и может развиться диабет;
- резко снижается аппетит и вес;
- кал в жидком состоянии, содержит частички жира;
- тошнота, сопровождающаяся рвотой, так как воспаленный участок поджелудочной железы может давить на желудок (в основном это опухоль, расположенная в теле);
- сильные опоясывающие боли.
Доброкачественная опухоль может начать развиваться из-за излишка вырабатываемых гормонов. Это сопровождается нарушением работы органов пищеварения. Злокачественная опухоль, может быть также вызвана гормональным дисбалансом или наличием в воспалительном процессе раковых клеток.
Причины развития опухоли железы:
- никотин, у курящих людей риск развития опухоли превышен в 1 раза;
- люди пенсионного возраста (за 60 лет);
- наличие избытка веса;
- хронический панкреатит и диабет;
- язва и воспаление желудка;
- наличие в пище большого количества продуктов содержащих жиры и углеводы;
- наследственность (если у родственников имелась опухоль железы, то риск заболеть увеличивается более чем на 10%).
Чаще всего новообразования появляются в головке органа (более чем у 70% больных). Если болезнь не будет вылечена на ранней стадии, то закончится летальным исходом. Даже доброкачественная опухоль очень опасна, единственное отличие, что ее можно удалить без последствий. Раковая опухоль может успеть дать метастазы на другие органы.
Киста поджелудочной железы
Киста (пузырек с жидкостью) может располагаться как внутри поджелудочной железы, так и снаружи. Это мешает нормальному функционированию органа. Если образование небольшого размера (до 1-х см), то болевых симптомов не ощущается. При значительных объемах, киста давит на железу, изнутри или снаружи, и вызывает болевые ощущения.
Когда киста располагается в головке органа, то больной теряет в весе, страдает жидким стулом и метеоризмом. Если пузырек располагается в теле или хвосте, то ярко выражены рвотные позывы, запоры, а если стул имеется, то он практически не имеет цвета. При больших размерах, кисту можно прощупать при пальпации.
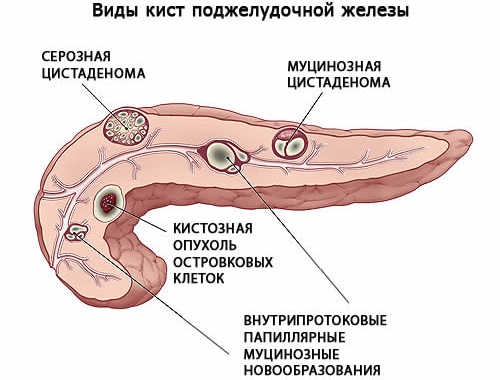
Дополнительные симптомы появления кисты:
- пожелтение кожи;
- тошнота с рвотными массами;
- запоры или жидкий стул;
- моча и кал меняют цвет на желтый;
- даже при нормальном употреблении пищи идет сбавление веса;
- если в кисте появился гной или попала инфекция, то температура повышается до 19 градусов;
- отеки ног и появление одышки.
С момента появления до полного развития кисты иногда уходит до полугода. Именно с этого времени вышеперечисленные симптомы становятся явными. На поздней стадии с кистой бороться становится сложнее. Так как она уплотняется, может отсоединиться от места крепления, и перемещаться по органу.
Причины развития кисты в поджелудочной железе:
- травмы органа, особенно вследствие осмотра эндоскопом или во время операции;
- осложнение от панкреатита или опухоли;
- наличие инфекции в железе;
- высокое количество холестерина;
- неправильное питание и стрессы.
Киста чаще всего образуется в теле поджелудочной железы, основной причиной их появления является воспаление органа в любой форме. Или вторичное появление после удаления первой кисты. Вследствие травмы болезнь появляется редко.
Камни поджелудочной железы
К болезням поджелудочной железы относится и наличие камней в органе. Основным симптомом заболевания являются опоясывающие боли, резкие и сильные. Причиной их появления является смещение камней.
Камни могут появиться вследствие действия следующих факторов:
- воспалительные процессы, которые нарушают проходимость протоков, и происходит накапливание ферментов и солей;
- частое употребление спиртных напитков;
- наличие излишнего веса;
- нарушение гормонального фона;
- наследственный фактор.
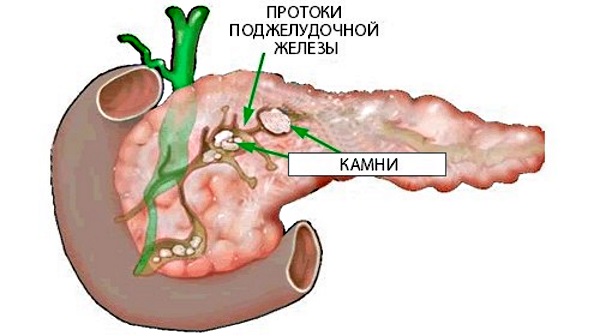
По размерам камни могут быть с песчинку и до более серьезных величин. В основном они располагаются в головке железы, реже в теле и хвосте. Если камни небольших размеров, то они могут находиться в поджелудочной железе без выраженных симптомов и выявить их можно с помощью рентгена.
Симптомы при наличии камней:
- боли в области желудка, нередко отдают в поясничную область, усиливаются после приема пищи, когда железа вступает в работу по перевариванию пищи;
- уменьшение аппетита;
- появления желтушности кожи;
- запоры сменяются диареей;
- вздутие живота, сопровождающееся метеоризмом.
Боли могут быть крайне редко (зависит от размера камней) до 1-го раза в год, а могут быть и регулярными.
Их продолжительность варьируется от нескольких минут, до нескольких часов. Опасность заболевания заключается в том, что камни могут смещаться и закрывать собой протоки, тем самым могут вызвать развитие панкреатита, кисты или кровоизлияние.
Методы лечения поджелудочной железы
В зависимости от того какая болезнь у пациента и как она протекает, терапевтом будет подобрано соответствующее лечение. Смотрится, в каком состоянии находится больной, и имеются ли противопоказания. Единственное, что врач обязательно назначит больному, вне зависимости от болезни, это соблюдение диеты.
Лечение поджелудочной железы от вида болезни:
- Острый панкреатит. Больного сразу помещают в стационар. В период обострения назначается голодовка до 1-х дней. Рекомендуется пить только щелочную минеральную воду без содержания газов. Иногда, для снятия болевого синдрома и очищения крови, назначаются капельницы. Постепенно вводится легкая и жидкая пища. При дальнейшем лечении рекомендуется принимать ферменты уменьшающие действие желудочного сока. А также препараты, снимающие острую боль. Лечение занимает длительное время. После завершения лечения, соблюдается диета, а также идет прием необходимых ферментов.
- Хронический панкреатит. Лечение происходит на дому (если нет обострений). Врач назначает препараты содержащие ферменты и особое питание. Маленькими порциями и не реже 7 раз в сутки. Назначаются лекарственные средства помогающие перевариванию пищи.
- Опухоли. Если имеется необходимость, назначаются антибиотики и обезболивающие препараты. Опухоль (доброкачественную или злокачественную) удаляют хирургическим путем. В редких случаях и при малых размерах, опухоль может рассосаться (доброкачественная). Если же их имеется большое количество или сильно повреждена железа, то орган могут удалить полностью. После операции назначается прием ферментов и препаратов, улучшающих переваривание пищи. Если было удаление органа, назначаются более сильные препараты, заменяющие гормоны и ферменты, вырабатываемые поджелудочной железой.
- Киста. Лечение аналогичное опухоли.
- Камни. Если размер небольшой, то лечение будет похожим, как и при хроническом панкреатите. В дополнение будут препараты растворяющие камни. Если их размер большой, то удаляют оперативно. Для дальнейшего восстановления поджелудочной железы назначаются ферменты и диета.
Самостоятельно принимать лекарства не рекомендуется, особенно обезболивающие, до приезда врача. Это только помешает постановке диагноза. Обязательное соблюдение диеты и полного курса лечения.
Группы препаратов, применяемых в терапии болезней поджелудочной железы: таблица
Болезни поджелудочной железы, симптомы которых были описаны выше, можно вылечить только при комплексном приеме препаратов.
Их назначить может только терапевт, так как нужно учитывать ряд факторов:
- какая патология у пациента;
- как протекает болезнь;
- имеются ли сопутствующие заболевания;
- общее состояние больного;
- сочетание препаратов друг с другом;
- непереносимость лекарственных средств.

Используемые лекарственные средства:
| Вид лекарственного средства | Названия | Для чего назначают (их действие) |
| Противовоспалительные и обеззараживающие препараты | Де-Нол | Для снятия отечности органа |
| Препараты, снимающие спазмы и боль | Папаверин, но-шпа, парацетамол, аспирин, баралгин | Снимают спазмы в поджелудочной железы и приступы боли |
| Блокаторы | Цеметидин, ранитидин, глюкагон, соматостатин | Для уменьшения количества вырабатываемой кислоты, снижают активность работы желудка |
| Ферменты | Фестал, креон, панкреатин, вобэнзим | Способствуют перевариванию пищи |
| Антациды | Контролок, фосфалюгель, маалокс, промедол | Нормализуют или полностью блокируют выработку соляной кислоты |
| Антибиотики | Ампициллин, гентамицин, метронидазол | Снимают воспаление, уничтожают инфекцию |
| Для очищения организма от токсинов | Гемодез, физраствор, глюкоза, альбумин | Очищают организм от повышенного содержания токсических веществ |
| Для снижения температуры | Парацетамол, | Для уменьшения температуры, которая появляется при осложнениях |
Если было сильное поражение поджелудочной железы, дополнительно будут назначены инсулиновые препараты. А также при остром течении заболевания, лекарственные средства вводятся внутривенно или внутримышечно, чтобы миновать ЖКТ. Не все лекарства сочетаются друг с другом, поэтому комплекс и курс назначает терапевт.
Народные средства: рецепты, показания к приему
Народные средства для лечения поджелудочной железы можно применять только когда болезнь не находится в обострении. Обычно их сочетают с диетой.
Для улучшения работы железы и снятия воспалительного процесса можно использовать отвары трав, которые продаются в аптеках уже в готовом виде:
- чистотел;
- мята;
- укропные семена;
- бессмертник;
- боярышник;
- одуванчик (только корень).
Способы приготовления напитка указаны на упаковке. Используют их на пустой желудок не позднее, чем за 10-10 мин до приема пищи. Желательно курс лечение и способ приема также согласовать с терапевтом. Так как некоторые травы могут не сочетаться с медикаментозными средствами.

Снять воспалительный процесс хорошо помогают свежие соки (отжимать рекомендуется перед употреблением) из картофеля, моркови и огурца. За сутки достаточно выпивать до 100 мл сока (делится на равные части на 1 приема, утром и вечером). Рекомендовано использовать для лечения панкреатита. Этот метод используется летом и осенью, пока овощи свежие.
Для снятия воспалительного процесса и болей можно использовать отвар из коры барбариса. Для этого нужно запарить в стакане кипятка 10 г коры. Когда остынет принимать перед каждым приемом пищи по 11-10 мл.
Настой из цветков бессмертника, ромашки и полыни (в соотношении 1:1:1) помогает успокоить поджелудочную железу. Для этого потребуется 71-80 г смеси на 110-170 мл кипятка. Употреблять до 100 мл в сутки (делить на 1 приема).
Отвар из семян льна обладает обволакивающим свойством, тем самым защищает орган от агрессивного воздействия. Для приготовления нужно 10 мин варить 10 г семян в 100-110 мл воды. После остывания отвар процеживается и делится на 1 части. Достаточно употреблять 1 раз в сутки в утренние часы. Напиток благотворно влияет на работу всех органов ЖКТ.
Настой из овса используют для снятия воспаления и очищения от токсинов поджелудочной железы. Употреблять его нужно до 100 мл (делить на 1 приема). Курс лечение до 1 месяца. Для приготовления требуется на 1 литр воды 100-110 гр. овса. Варить до 11 мин и настаивать в термосе до 11 часов.
Прополис, настоянный на воде полезен для укрепления организма и нормализации работы поджелудочной железы. Для приготовления в 110 мл воды (температура не выше 60 градусов) поместить 11 гр. прополиса. Настаивать в термосе до 11-х часов. Употреблять до 10 мл в сутки (делить на 1-1 приема).
Эти средства получили большее распространение, так как просто готовятся, пациенты отмечают улучшение в работе органа. Полный курс лечения и дозировку желательно уточнять у терапевта.
Диета при заболеваниях поджелудочной железы
Болезни поджелудочной железы (симптомы — это первый повод начинать соблюдать диету) чаще всего начинаются из-за неправильного питания. При обостренном протекании заболевания необходимо отказаться от пищи до 1-х суток. Разрешена только вода или отвар шиповника. Далее пациента переводят на легкое меню.

В употребление разрешены продукты и приготовленные блюда перечисленные ниже:
- поначалу разрешены супы пюре, приготовленные из вязких круп и овощей;
- мясо, рыбу и яйца можно готовить только на пару;
- овощи только в отварном виде и измельченном состоянии до пюре;
- кисели, компоты и слабо заваренный зеленый чай;
- продукция из молока;
- макаронные изделия;
- хлеб можно употреблять только пшеничный и суточной давности.
Порции обязательно должны быть маленькими, не горячие и не холодные. Желательно питаться не менее 6-им раз в течение дня. Рекомендовано тщательно пережевывать пищу, чтобы органам ЖКТ было легче усваивать пищу.
Исключаются из рациона:
- жареная и жирная пища, даже отварное жирное мясо;
- спиртные напитки;
- кислые блюда, а также овощи и фрукты;
- специи, особенно острые;
- соленая, маринованная и копченая продукция;
- консервированные продукты и полуфабрикаты;
- сладкие торты и пирожное;
- шоколад и сладости.
Нельзя употреблять в пищу продукты с высоким содержанием клетчатки, а также провоцирующие увеличение газов и создающих процесс брожения в кишечнике. В свежем виде, после острой фазы заболевания, свежие продукты и овощи из рациона исключаются. Можно только после термообработки.
Упражнения при заболеваниях железы
При болезнях поджелудочной железы нужно аккуратно подходить к физическим нагрузкам. Так как любое перенапряжения мышц, в брюшной полости, может вызвать сильную боль и еще сильнее травмировать поврежденный орган. Но легкие физические нагрузки даже рекомендованы, для ускорения выздоровления.
Проводить их можно после завершения основного лечения, когда состояние поджелудочной железы стабилизируется.
Виды упражнений:
- Спокойная ходьба. По времени не более 1 мин.
- Хождения на носках, руки желательно расположить на затылке. Длительность не более 10 сек.
- Поднятие прямых ног до 1-ти раз.
- Поднятие рук вверх и опускание вниз, до 11-ти раз.
- Лежа на полу, руки поднять вверх и поочередно поднимать прямые ноги. Не более 1-ти раз на каждую ногу. Если ощущаются болезненные ощущения в области железы, то это упражнение на время убирается.
- Лечь на пол и согнуть ноги в коленях, поочередно их наклонять вправо и влево. До 1-ти раз в каждую сторону.
- Заканчивается гимнастика спокойной ходьбой не более 1 мин.
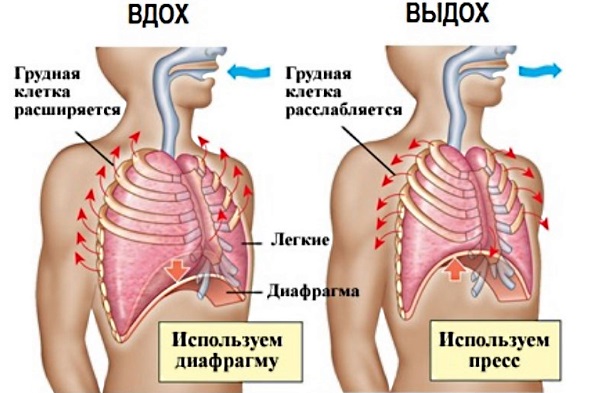
Важную роль для быстрого восстановления имеет и дыхательная гимнастика. Для этого нужно при вдохе надувать живот и задерживаться в таком положении не 1-1 сек. При выдохе живот втягивается на такой же промежуток времени. Между ними обязательно делать перерыв для отдыха мышц. Такая гимнастика развивает мышцы и увеличивает кровоснабжение в органах.
Когда необходима операция?
Не всегда лечение поджелудочной железы заканчивается успехом, нередко болезнь возвращается с новой силой и ухудшением состояния. Тогда необходимо хирургическое вмешательство, для устранения причины возвращения болезни.
Операции могут быть назначены и по иным причинам:
- обостренное воспаление с кровотечением;
- отмирание тканей в органе и начало гнойного процесса;
- травмы с повреждением поджелудочной железы;
- опухоли и кисты;
- удаление больших камней.
Провести такую операцию может только врач с узкой специализацией, так как орган расположен неудобно. Неудачное хирургическое вмешательство может навредить работе всех органов ЖКТ. После операции следует длительный восстановительный период.
Болезни поджелудочной железы не стоит обходить вниманием. Даже при проявлении первых симптомов необходимо обратиться за консультацией к специалисту, для назначения обследования и лечения.
Автор: Котлячкова Светлана
Полезные видео о разных типах заболеваний поджелудочной железы
Признаки заболеваний поджелудочной железы:
Диета и лечение панкреатита:

Интересно и познавательно, спасибо!