ЧДД и ЧСС (частота дыхательных движений и сокращений сердца) во многом зависит от возраста ребенка. У новорожденных детей норма этих физиологических показателей в 2 раза выше, чем у взрослого человека. Хронические и острые заболевания легких, бронхов, а также сердечно-сосудистой системы замедляют или резко увеличивают частоту пульса, заставляют ребенка делать большое количество вдохов в течение 1 мин.
Определение частоты сердечных сокращений и дыхательных движений
Норма или отклонения показателей ЧДД и ЧСС у детей могут быть установлены во время планового осмотра у врача-педиатра, либо же определяются самостоятельно одним из родителей. В данном случае диагностика ребенка осуществляется в домашних условиях.
Подсчет частоты совершаемых актов дыхания и ритмических сокращений сердца требует соблюдения следующих правил:
- ЧДД и ЧСС необходимо посчитывать в период физического спокойствия ребенка (смех, увлеченность игрой или плачь способствуют искажению физиологических результатов);
- считать количество вдохов и ударов сердца следует ровно 1 мин.;
- наиболее объективные данные определения частоты дыхания и сердечного ритма получают в тот момент, когда ребёнок спит;
- фиксация общего количества вдохов осуществляется путем визуального наблюдения за сокращением мышечных тканей грудной клетки;
- ЧСС ребёнка определяется методом подсчета количества пульсаций кровеносного сосуда, расположенного в области запястья.
Для проведения данной диагностики потребуется спокойная обстановка и наличие часов с секундомером. Если после обследования обнаружены незначительные отклонения показателей ЧДД и ЧСС в сторону их повышения или снижения, то это является основанием для проведения дополнительного осмотра у врача-педиатра.
Важность показателей у детей
ЧДД и ЧСС у детей (норма количества актов дыхания и ритмических сокращений сердца более высокая у новорожденных) — это важный биологический маркер общего состояния здоровья ребенка. Любые отклонения от физиологически нормальных показателей могут указывать на заболевания сердечно-сосудистой или дыхательной системы.
Патологии бронхов, легочной ткани, сердечной мышцы и кровеносных сосудов способны иметь острую и хроническую форму течения. Ранняя диагностика позволяет начать своевременное лечение болезней на начальных стадиях их развития. Соблюдение данного подхода минимизирует риск тяжёлых осложнений и возникновения негативных последствий для детского организма.
Связь ЧДД и ЧСС
Частота дыхательных движений и ритмической активности сердца имеют тесную связь. Для стабильной и полноценной работы сердечно-сосудистой системы в организм ребенка должно поступать достаточное количество воздуха. Кислород разносится по тканям внутренних органов и мускулатуре опорно-двигательного аппарата вместе с потоком крови. Замедление дыхательной активности, спазм бронхиального просвета или воспалительные заболевания легких приводят к кислородному голоданию.
На фоне патологического состояния легких и бронхов автоматически снижается деятельность сердца, артериальное давление, замедляются все метаболические процессы. В тот же момент дисфункциональные нарушения в работе сердечной мышцы точно также негативно влияют на работоспособность бронхолегочной ткани.
Нормы ЧДД и ЧСС у детей по возрасту
ЧДД и ЧСС у детей (норма общего количества актов дыхания и ритмических сокращений сердца определена врачами-педиатрами на основании множественных клинических исследований) меняется на разных этапах их физического развития. В таблице ниже перечислены основные физиологические показатели частоты пульса для ребенка соответствующего возраста.
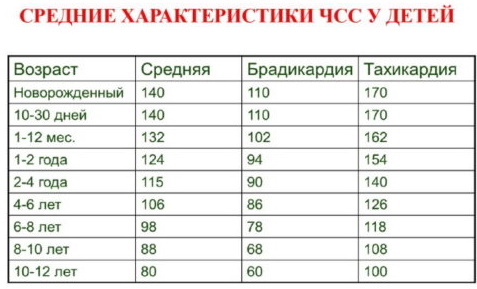
| Возраст ребенка | Норма частоты сокращений сердца (количество ударов в течение 60 с) |
| С первых дней после рождения и до 1 месяца | От 110 до 170 |
| От 1 месяца до 1 года | от 102 до 162 |
| От 1 года до 2 лет | От 94 до 154 |
| От 2 до 4 лет | От 90 до 140 |
| От 4 до 6 лет | От 86 до 126 |
| От 6 до 8 лет | От 78 до 118 |
| От 8 до 10 лет | От 68 до 108 |
| От 10 до 12 лет | От 60 до 100 |
| От 12 до 15 лет | От 55 до 95 |
Для детей старше 15 лет действуют взрослые нормы частоты сердечных сокращений. Это синусовый ритм с диапазоном ЧСС от 60 до 90 ударов в 1 мин., когда организм ребенка находится в состоянии физического спокойствия.
В таблице ниже перечислены нормы частоты актов дыхания для детей с первых дней после их рождения и до достижения подросткового возраста.
| Возраст ребенка | Норма частоты актов дыхания за 1 мин. |
| Первые 14 суток после рождения | От 40 до 60 |
| От 2 недель до достижения 3 месяцев | От 40 до 45 |
| От 4 до 6 месяцев | От 35 до 40 |
| От 7 до 12 месяцев | От 30 до 35 |
| От 2 до 3 лет | От 25 до 30 |
| От 5 до 6 лет | В пределах 25 |
| От 10 до 12 лет | От 20 до 22 |
| От 14 до 15 лет | От 18 до 20 |
Для детей старше 15 лет действуют взрослые нормы ЧДД, которые составляют от 16 до 20 вдохов в течение 1 мин. Во время измерения частоты актов дыхания необходимо учитывать тот факт, что в состоянии эмоционального возбуждения резко учащается сократительная активность мышц, которые отвечают за наполнение легких воздухом.
Как проводят измерения показателей
Фиксация показателей ЧДД и ЧСС не является сложной диагностической процедурой. Для ее проведения не требуется специальное аппаратное оборудование.
Частота сердечных сокращений
Измерение частоты ритмических сокращений сердца проводится врачом-педиатром или детским кардиологом с помощью следующих методов: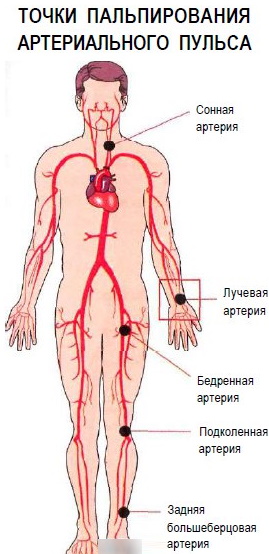
- фиксируется количество ударов пульса в области запястья;
- подсчитывается частота сокращений стенок сонной артерии на шее;
- определяется количество ударов сердечной мышцы.
В последнем случае доктор использует фонендоскоп. Частота ритмических сокращений сердечной мышцы ребенка фиксируется на протяжении 60 сек. По результатам обследования делаются соответствующие выводы о функциональном состоянии сердца и кровеносных сосудов ребенка.
Частота дыхательных движений
Определение частоты дыхательных движений проводится с применением метода визуального наблюдения за грудной клеткой. Доктор фиксирует численное количество вдохов и выдохов, которые сделаны в течение 1 мин.
При этом ребенок должен находиться в горизонтальном положении в состоянии физического и психоэмоционального покоя.
Даже незначительная двигательная активность, смех или резкие перепады настроения сразу же отражаются на результатах подсчетов ЧДД. После обследования врач-педиатр подтверждает факт нормальной работы органов дыхания, а если обнаружены признаки патологии, то назначаются дополнительные методы диагностики.
Специфика дыхательной системы у новорожденных
ЧДД и ЧСС у детей (норма количества актов дыхания и ритмических сокращений сердца уменьшается по мере взросления ребенка) имеют свои специфические отличия.
Особенности дыхательной системы новорожденных заключаются в следующих характеристиках:
- раскрытие легких младенца происходит сразу же после его рождения в момент выполнения первого вдоха;
- объем бронхолегочной ткани новорожденного существенно меньше, чем общие параметры его грудной клетки;
- в первые 30 суток после рождения в легких ребенка находится повышенное количество кровеносных сосудов, которые компенсируют маленькие размеры органов дыхания;
- новорожденные дети вынуждены совершать в 2 раза больше дыхательных движений, чем люди взрослого возраста;
- у младенцев основное количество кислорода поступает в легкие через носовые каналы (малейшее раздражение слизистой оболочки носоглотки приводит к нарушениям в работе дыхательной системы).

Во время дыхания новорожденный ребенок практически не задействует ротовую полость, так как данный навык у него еще не развит. В связи с этим родителям необходимо следить за тем, чтобы у их младенца носовые ходы всегда оставались чистыми от слизи.
От чего зависит частота сердцебиения ребенка?
Снижение или повышение частоты сердцебиения у детей разных возрастных групп зависит от общего состояния здоровья, а также условий окружающей среды, в которой он проводит основное количество своего времени.
Выделяют следующие факторы, влияющие на ЧСС у ребенка:
- качество рациона питания (у детей, которые систематически не получают достаточное количество витаминов, минералов, белков, жиров, углеводов и незаменимых аминокислот развивается истощение организма, снижаются показатели артериального давления и ЧСС);
- наличие сопутствующих заболеваний сердца, артериальных и венозных сосудов;
- температура воздуха в комнате, где находится новорожденный ребенок;
- психоэмоциональное состояние младенца (у детей, которые развиваются в благоприятной обстановке, показатели ЧСС практически все время остаются стабильными без резких перепадов к учащению или замедлению ритма);
- соотношение периодов бодрствования и сна;
- наследственная предрасположенность к нарушениям сердечного ритма;
- уровень артериального давления (резкое повышение и снижение АД влияют на частоту сокращений сердца);
- состояние здоровья центральной и периферической нервной системы;
- родовые травмы и аномалии внутриутробного развития;
- инфекционные заболевания сердечной мышцы.
Существует тесная взаимосвязь между работой сердца, кровеносных сосудов и органов дыхания. Сопутствующие заболевания легких и бронхов нарушают стабильную работу сердечно-сосудистой системы ребенка. В зависимости от вида патологии возможно повышение или периодическое снижение показателей ЧСС.
О чем свидетельствует учащенный или замедленный пульс?
Замедленный или учащенный пульс не всегда является признаком патологии. При наличии подобных показателей работы сердца и кровеносных сосудов учитываются сопутствующие факторы, которые присутствуют в жизни ребенка.
Учащенный пульс
К физиологическим причинам возникновения учащенного пульса относят чрезмерную физическую нагрузку, которая присутствует в жизни ребенка. Также подобную симптоматику могут вызвать стрессовые ситуации и слишком высокая температура воздуха.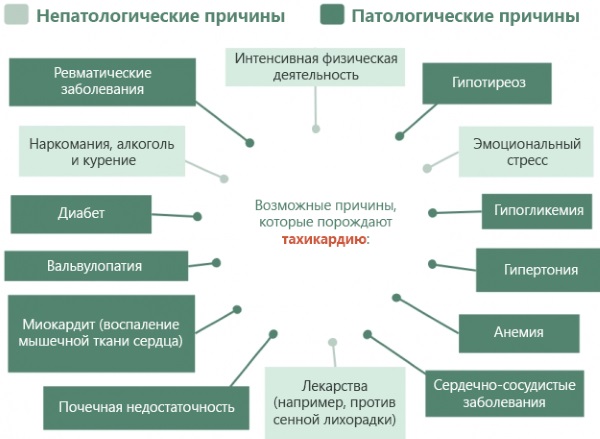
Если ребенок постоянно находится в комфортных условиях, не проявляет гиперактивности, а его пульс все равно остается учащенным, то возможно наличие патологических факторов. В первую очередь рассматриваются версии чрезмерного переутомления, сопутствующих болезней сердца и кровеносных сосудов, а также нарушение функций дыхания. Ребенок с учащенным пульсом должен быть незамедлительно осмотрен врачом-педиатром или детским кардиологом.
Замедленный пульс
Слишком медленный пульс у новорожденного ребенка практически всегда указывает на сопутствующие патологии сердца, кровеносных сосудов или бронхолегочной ткани. У детей старшего возраста с низкой ЧСС, которые чувствуют себя удовлетворительно, подобные признаки указывают на хорошую натренированность сердечной мышцы.
Патологическими считаются случаи, если замедленный пульс у ребенка сопровождается следующей симптоматикой:
- головокружение;
- физическая слабость;
- нарушение координации движений;
- сухой лающий кашель, возникающий внезапно, когда отсутствуют признаки инфекционного или воспалительного заболевания организма;
- нестабильное артериальное давление с его периодическим повышением и снижением;
- приступы головного боли;
- синюшность кожных покровов;
- потеря сознания или предобморочное состояние;
- тошнота и выделение рвотных масс;
- спазм органов дыхания.
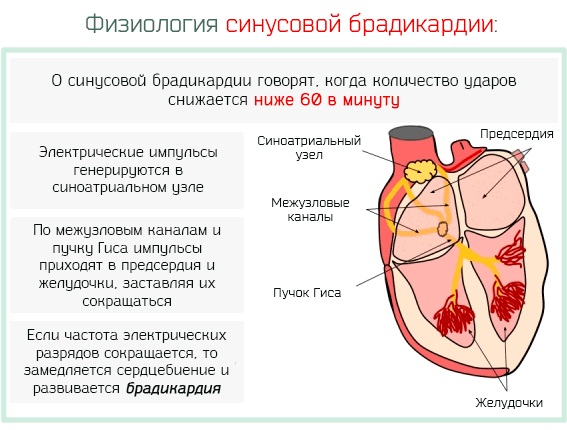
Вышеперечисленные симптомы, сочетающиеся с замедленным пульсом, являются признаками болезненного состояния сердца и кровеносных сосудов. Ребенок с подобной симптоматикой должен быть госпитализирован в стационар детского отделения для проведения комплексной диагностики с назначением дальнейшего лечения.
Возможные отклонения в скорости сердцебиения и частоте дыхательных движений
ЧДД и ЧСС у детей (норма меняется под воздействием внешних факторов окружающей среды) может отклоняться в стороны повышения и резкого замедления. Диапазон нарушения абсолютно разный. В педиатрии встречаются случаи, когда у ребенка присутствует только отклонение в частоте ритмических сокращений сердца, а количество вдохов остается относительно стабильным.
У детей с приступами бронхиального спазма аллергической природы возможно нарушение ЧДД, но при этом сердечный ритм остается в пределах нормы. Отклонения в скорости сокращения сердца и частоте дыхания носят индивидуальный характер в зависимости от того, какие факторы создали дополнительную нагрузку на организм ребенка.
Причины патологических нарушений ЧДД и ЧСС у ребенка
Наиболее опасными считаются патологические причины, нарушающие ЧДД и ЧСС у детей разных возрастных групп.  Это заболевания с острой и хронической формой, которые могут переходить в латентное состояние, либо же прогрессируют в течение очень короткого промежутка времени. Большинство патологий сердца, кровеносных сосудов и органов дыхания являются опасными для жизни и здоровья ребенка.
Это заболевания с острой и хронической формой, которые могут переходить в латентное состояние, либо же прогрессируют в течение очень короткого промежутка времени. Большинство патологий сердца, кровеносных сосудов и органов дыхания являются опасными для жизни и здоровья ребенка.
Учащенное дыхание
Учащенное дыхание у ребенка любого возраста возникает под воздействием следующих болезненных состояний организма:
- спазм мелких бронхов, когда происходит резкое сокращение их просвета (в данном случае наблюдается частое, но поверхностное дыхание);
- диффузное воспаление, которое поразило слизистую оболочку бронхиального дерева (эта патология также известна под определением бронхиолит);
- недостаточное насыщение альвеол необходимым объемом воздуха;
- вирусная пневмония с крупозным поражением легочной ткани;
- спадение правого или левого легкого, когда происходит уменьшение дыхательного потенциала;
- плеврит с выделением большого количества экссудативной жидкости, которая сдавливает органы дыхательной системы;
- локальный или обширный инфаркт легкого;
- гидроторакс;
- тромбоз артериального сосуда, который осуществляет кровеносное питание легочных тканей;
- пневмоторакс;
- эмфизема легкого;
- приступ бронхиальной астмы аллергической природы происхождения;
- доброкачественная или злокачественная опухоль, которая находится в области средостения;
- сопутствующие патологии сердечно-сосудистой системы, вызывающие отек легких, а также переполнение их сосудов избыточным объемом крови;
- межреберная невралгия различной этиологии;
- сухой плеврит, когда воспаление плевральной оболочки протекает без выделения серозного экссудата;
- метастазирование раковой опухоли из других отделов организма в структуру бронхолегочной ткани;
- травмы грудной клетки и ребер;
- резкое повышение давления внутри брюшной полости;
- острая форма миозита;
- метеоризм, вызванный различными причинами;
- обострение неврологических расстройств, спровоцированных приступом истерии.
Учащенное дыхание может возникнуть у ребёнка, который пережил стрессовую ситуацию. Наличие патологически высокой ЧДД является основанием для госпитализации ребенка и проведения комплексного обследования. Промедление с оказанием медицинской помощи может привести к летальному исходу.
Задержка дыхания
Брадипноэ (задержка дыхания) является результатом следующих патологических состояний детского организма:
- инсульт головного мозга;
- высокое внутричерепное давление;
- состояние, близкое к диабетической или печеночной коме;
- почечная недостаточность;

- интоксикация организма биологическими ядами или химическими веществами токсической этиологии;
- последствия острых инфекционных заболеваний с сохранением высокой температуры тела и обширным воспалительным процессом (при наличии подобного симптома существует вероятность септического шока);
- опухолевые новообразования в тех участках мозга, которые отвечают за функцию дыхания;
- менингит;
- отек оболочки мозга различной этиологии.
У ребенка со здоровыми бронхами и легкими наблюдается синхронный подъем правой и левой части грудной клетки. Дисфункция определенного участка грудины является признаком патологии.
Высокий пульс
Слишком высокий пульс у детей может быть вызван следующими патологическими факторами:
- приступ панической атаки или негативные последствия стрессовой ситуации;
- интоксикация организма;
- гиперфункция тканей щитовидной железы, при которой в кровь ребенка поступает избыточное количество гормонов тиреоидной группы;
- острая нехватка магния и калия;
- побочные эффекты от приема лекарственных препаратов;
- ишемия тканей миокарда;
- эндокринные нарушения с одномоментным выбросом слишком большого количества норадреналина и адреналина в состав общего кровотока.
Дети, у которых слишком высокий пульс, могут жаловаться на чувство сдавливающей боли в груди, головокружение, физическую слабость, мигрень. В 80% случаев подобные состояния сопровождаются нестабильным артериальным давлением в сторону его повышения.
Замедленная ЧСС
Возникновение замедленной ЧСС связано с негативным воздействием следующих патологий:
- кардиомиопатия;
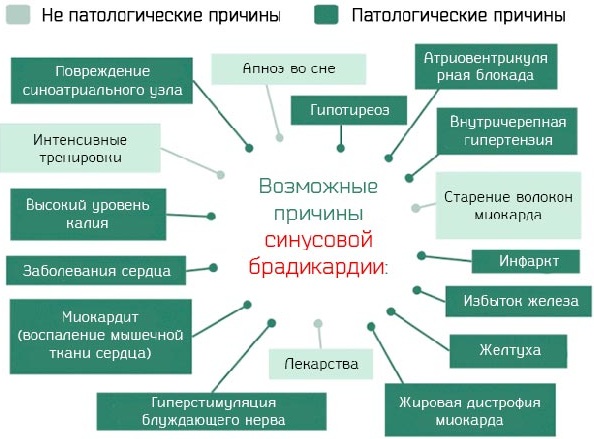
- врожденные пороки сердца и магистральных сосудов;
- блокада сердечной мышцы;
- слабость синусового узла;
- миокардит;
- брадикардия;
- стенокардия.
В медицинской практике периодически встречаются случаи, когда замедление ЧСС у детей вызывает сердечная недостаточность. Склонность к возникновению большинства вышеперечисленных патологий может передаваться от родителей к ребенку вместе с генетической информацией.
Что делать, если пульс и дыхание у ребенка не соответствует усредненным значениям?
Частота пульса и количество актов дыхания у ребенка должны соответствовать усредненным значениям. Наличие отклонений от показателя нормы является основанием для обращения за медицинской помощью. Категорически запрещено предпринимать самостоятельные попытки по восстановлению нормальной ЧДД и ЧСС с помощью средств медикаментозной терапии. Данные действия могут усугубить общее состояние ребенка.
ЧДД и ЧСС — это взаимосвязанные физиологические показатели, которые являются биологическими маркерами общего состояния здоровья ребенка. Норма частоты сердечного ритма и количества дыхательных движений меняется по мере взросления детей. Заболевания сердца, кровеносных сосудов и бронхолегочной ткани вызывают нарушения ЧДД и ЧСС в сторону их повышения или резкого снижения.
Дети, у которых наблюдаются симптомы тахикардии, замедляется пульс, присутствует частое, но поверхностное дыхание, должны быть обследованы педиатром, кардиологом или пульмонологом. Определение показателей ЧДД и ЧСС предусматривает подсчет количества вдохов и сокращений пульса. Для выполнения данной диагностики используют фонендоскоп и секундомер.
Видео о ЧСС у детей
Нарушение ритма сердца у ребенка:
