Поздний перикардит, называемый постинфарктным синдромом или болезнью Дресслера, обнаруживается у 3-7% пациентов через 2-8 недель после перенесенного приступа острой функциональной недостаточности сердечной мышцы. Патологическое состояние развивается преимущественно под влиянием аутоиммунных факторов.
Причины
К позднему перикардиту приводит обширное ишемическое повреждение структурных элементов и эластичных тканей сердечного мускула, вызывающее отмирание клеток.
Состояние чаще возникает при крупноочаговом приступе. Ведущим этиогенетическим фактором считается резкий ответ иммунной системы на некротизированные частицы.
Синдром Дресслера провоцируют поступающие в системный кровоток продукты тканевого распада, погибшие кардиомиоциты, денатурированные белки. Такие биологические элементы иммунная система воспринимает в качестве чужеродных.
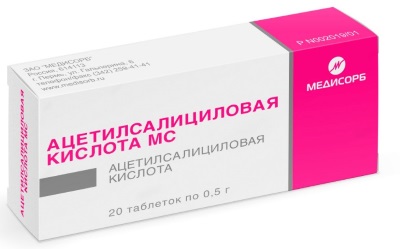
Ятрогенные причины постинфарктного осложнения:
- Применение ацетилсалициловой кислоты. Нестероидное средство используют для купирования болевого синдрома, устранения гипертермии, подавления воспалительных реакций. Использование таких препаратов предположительно вызывает сложно диагностируемую стертую форму позднего перикардита.
- Эндоваскулярное вмешательство под рентгеновским контролем. Провоцирующая аутоиммунные реакции у предрасположенных пациентов лечебно-диагностическая техника применяется в современной кардиохирургической практике для изучения степени поражения миокарда, стентирования коронарных сосудов.
- Тромболизис. Называемая реперфузионной терапевтическая тактика заключается в растворении тромбов внутри сосудистых русел. Технику применяют для устранения последствий инфаркте миокарда, восстановления кардиального кровотока. Вызывает специфическое осложнение в виде позднего перикардита.
- Использование ингибиторов ангиотензинпревращающего фермента и гиполипедемических препаратов группы статинов. Иммунологические нарушения считаются побочными эффектами таких лекарств. К постинфарктному синдрому приводит длительное лечение подобными препаратами.
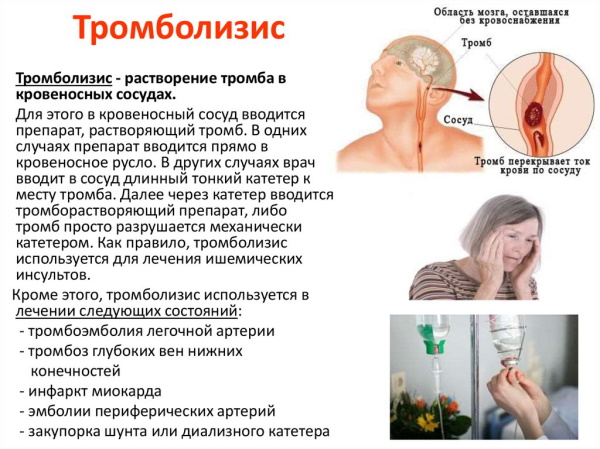
Вероятность развития осложнения при терапии инфаркта миокарда представленными способами зависит от индивидуальной переносимости пациента. Существенная роль в возникновении аутоиммунных реакций принадлежит специфическим кровяным антигенам.
Иммунокомпетентные вещества внедряются в предсердную оболочку при нарушенной целостности кардиального мускула. К факторам риска причисляют склонность к сенсибилизации, хронические аутоиммунные патологии в анамнезе, ослабленную резистентность организма к инфекционным агентам.
Патогенез
Развитие комплексного патологического процесса обусловлено активной секрецией антител к кардиальным клеткам. Нарушенное кровоснабжение сердечного мускула приводит к гибели миоцитов с формированием и резорбцией (распадом) некротических очагов.
Денатурированные белковые компоненты выбрасываются в системный кровоток.
Звенья патогенетической цепи отложенного перикардита:
- обострение сенсибилизации – специфической гиперчувствительности чужеродным веществам или воспринимаемым таковыми;
- нагнетание концентрации антител к миокардиальным, серозным, паренхиматозным и синовиальным белкам;
- снижение объема циркулирующих в крови Т- и В-лимфоцитов;
- уменьшение количества глобулинов класса lgG;
- нарастание внутритканевых морфологических изменений с увеличением числа гистиоцитов – блуждающих клеток рыхлых соединительных волокон;
- накопление эозинофилов в иммуновоспалительном экссудате.
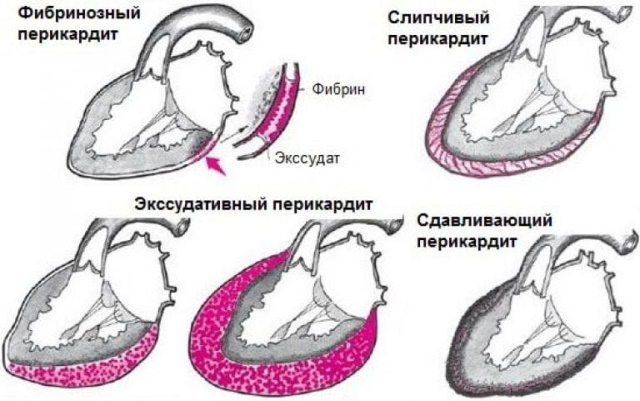
В соответствии с патогенетическими особенностями выделяют 3 формы отложенного перикардита – типичную, неспецифическую и стертую. Для последней характерно полное отсутствие симптоматики или незначительно выраженные клинические проявления.
При неспецифической (атипичной) форме иммуновоспалительному поражению подвергаются сосудистые ткани, суставные капсулы среднего и крупного калибра, кожный покров.
Синдром Дресслера типичного протекания подразделяется на многочисленные клинические варианты в зависимости от локализации и патогенетических характеристик. Разновидности такого постинфарктного состояния представлены в таблице.
| Патогенетический вариант | Классификационные признаки |
| Перикардиальный | Аутоиммунный воспалительный процесс охватывает исключительно висцеральную ткань с париетальным листком околосердечной капсулы, не выходя на пределы указанной локализации. |
| Плевральный | Органической мишенью для интенсивно выделяющихся антител служат плевральные волокна, составляющие серозную оболочку легких. |
| Пневмонический | Клинический вариант иммуновоспалительного поражения характеризуется инфильтрацией легочных тканей лимфоцитарными телами. Для позднего перикардита этой разновидности свойственно развитие пневмонита. |
| Комбинированный | Такой вариант постинфарктного синдрома содержит признаки представленных выше клинических вариантов в разных сочетаниях. Характерная особенность – комплексная полиорганная сенсибилизация. |
Содержащиеся в кровяной плазме постинфарктных пациентов антитела составляют иммуноагрессивные комплексы с клетками тканей-мишеней, усиливая асептический воспалительный процесс.
Симптоматика и клиническая картина
Среднее время формирования выраженных признаков позднего перикардита – 2-4 недели. Сроки могут растягиваться или уменьшаться в зависимости от этиологического фактора, индивидуальной предрасположенности, обширности поражения.
Типичная клиническая картина постинфарктного осложнения содержит:
- лихорадочный синдром;
- колющие боли в загрудинном пространстве и левом подреберье;
- интенсивную одышку, не связанную в физическим напряжением;
- активизацию кашлевого рефлекса при поражении легочных тканей.
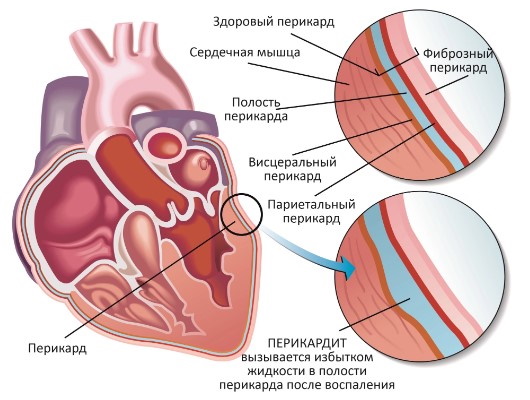

Симптоматически отложенный перикардит проявляется сниженным тонусом скелетной мускулатуры, аномально быстрой утомляемостью, субфебрилитетом. Болевые пароксизмы обычно усиливаются в лежачем положении, глубоких дыхательных движениях.
При обострении постинфарктного синдрома наблюдаются головокружения, вестибулярные расстройства, учащенный пульс. В зависимости от формы позднего перикардита болевые проявления бывают тупыми, колющими, спазматическими (сжимающими).
Развитие пневмонита добавляет в клиническую картину мелкопузырчатую хриплость, усиленное потоотделение. Иммуновоспалительное поражение суставных капсул характеризуется типичными признаками полиартрита. Кожная симптоматика выражается в отеках, гиперемии, эритематозной высыпке.
Методы диагностики
Для выявления постинфарктного осложнения учитывают клиническую картину, результаты комплексного аппаратного обследования и лабораторных тестов. Ниже представлен применяемые методы диагностики позднего перикардита.
Осмотр и сбор анамнеза
Кардиолог при первичном обследовании пациента анализирует установленные клинические критерии, косвенно указывающие на иммуновоспалительное осложнение инфаркта миокарда.

К таковым относят сочетание следующих нарушений:
- субфебрильной лихорадки;
- повышенного артериального давления;
- характерных болезненных проявлений в загрудинном пространстве;
- иррадиирующих пароксизмов колючего или сжимающего типа в межлопаточную область с распространением вдоль трапециевидного мускула;
- периодических приступов сухого или влажного кашля;
- различающейся степенью выраженности и частотой возникновения одышки.
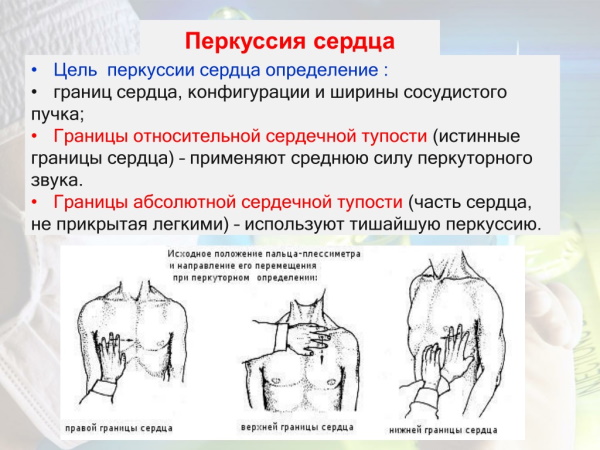
Синдром позднего перикардита требует обязательного выполнения в рамках физикального обследования перкуссии (простукивании) грудной клетки и реберных конструкций.
Для первичной диагностики болезни Дресслера профильный специалист выполняет аускультацию – прослушивание физиологических шумов стетоскопом.
В ходе процедуры обнаруживаются звуки трения перикарда – соединительнотканной оболочки сердечного органа. Характер плевральных шумов зависит от объема патологического выпота. Перкуссионное обследование фиксирует приглушенный звук в зонах тканевого поражения.
Сбор анамнеза предполагает изучение амбулаторной карты для поиска сведений о примененных способах лечения инфаркта миокарда и перенесенных инфекционных заболеваниях, которые считаются потенциальными триггерами иммуновоспалительных реакций.
Электрокардиография
При накоплении в тканях перикарда воспалительного экссудата на ленте самописца заметно уменьшение амплитуды комплекса QRS относительно физиологической нормы.
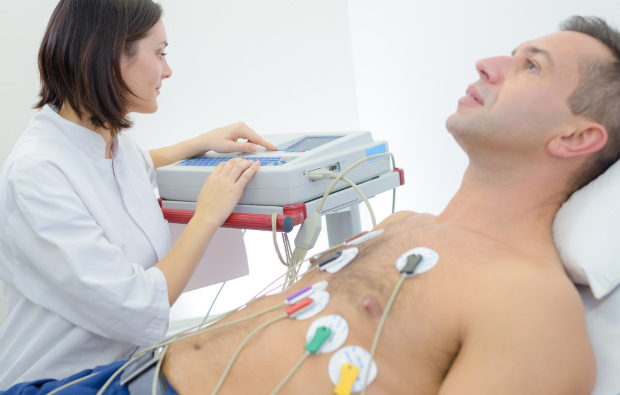
На развитие постинфарктного синдрома указывают:
- аномальный подъем интервала ST, имеющий наибольшую диагностическую ценность и сигнализирующий о нарушении кровотока в коронарных артериях;
- подъем пика T с изменением полярности (инверсией);
- патологические отклонения в участках aVL и V4-V6 отведений II и III;
- завышенное положение зубца R.
Рекомендован динамический ЭКГ-мониторинг, позволяющий установить точные характеристики синусовой тахикардии, нарушений ритмичности сокращений миокарда и атриовентрикулярной проводимости для подбора результативной терапевтической схемы. Стоимость ЭКГ – 800 руб.
Эхокардиография
Методика нацелена на выявление морфологических изменений и функциональных расстройств. Сканирование проводится волнами акустического диапазона.
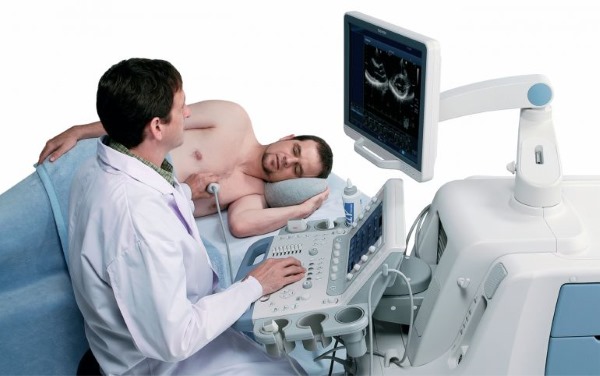
Во время процедуры определяют:
- линейные размеры всего органа и отдельных участков;
- объем камер;
- зональную и общую частоту сердечных ритмов;
- скоростные характеристики кровотока в клапанном аппарате.
Скопление воспалительного экссудата в тканях перикарда проявляется формированием пространства в передней и задней проекциях с эхо-негативными свойствами. На отложенный постинфарктный синдром указывает ускоренная рефлекторно-двигательная активность стеночной плоскости правожелудочковой камеры.
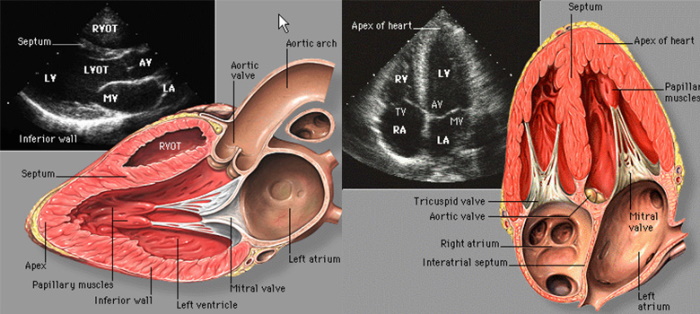
Развитие сердечной тампонады с ростом показателя перикардиального давления приводит к выявляемой ЭхоКГ компрессии одной или нескольких полостей сердца. Диагностическая техника позволяет точно установить участки угнетенной сократительной функции миокарда.
Характерный эхо-признак постинфарктного синдрома – уменьшение интервала между перикардиальными листками в диастолической фазе из-за скопившейся жидкости. Расстояние при расслаблении сердечной мышцы в большинстве случаев не достигает показателя в 10 мм.
Цена обследования в коммерческой клинике – 1200 руб.
Рентгенография
Воспалительных процесс в перикарде приводит к утолщению междолевого участка плевры, расширенному затенению контуров кардиального органа. При развитии пневмонита процедура обнаруживает ограниченную зону легочного затемнения, диффузное усиление сосудистого рисунка в прикорневой области.
Синдром Дресслера имеет характерный рентгенографический признак в виде кардиомегалии – увеличенной массы и размеров сердечного аппарата за счет утолщения стенок, расширения желудочковых пространств. Кардиальные тени приобретают треугольную или шаровидную конфигурацию. Стоимость рентгена – 1600 руб.
Компьютерная или магнитнорезонансная томография
Применяется в неясных клинических ситуациях для дифференциации болевых пароксизмов, обнаружения заполненных воспалительной жидкостью зон, определения степени диффузной инфильтрации легочных тканей. МРТ более информативная процедура, чем КТ, но и стоит гораздо дороже.
Магнитный резонанс позволяет:
- получить трехмерное изображение сердца;
- выполнить послойное сканирование;
- изучить функциональные характеристики клапанного механизма;
- исследовать внутренне строение полостей;
- обнаружить скрытые морфологические изменения, не определяемые другими методами аппаратной диагностики;
- установить параметры гемодинамики.

Ориентировочная стоимость магниторезонансной томографии сердца с контрастом – 6200 руб. В большинстве клинических ситуаций достаточно выполнить КТ перикарда и коронарных артерий. Процедура предназначена для сканирования мягкотканных структур. Цена компьютерной томографии – 3400 руб.
Плевральная и перикардиальная пункция
Предусматривает извлечение тонкой медицинской иглой воспалительного содержимого из целевых полостей или тканей для последующего гистологического анализа. При позднем перикардите экссудат бывает исключительно серозным либо смешанным серозно-геморрагическим.
Исследование извлеченной жидкости у пациентов с постинфарктным синдромом демонстрирует повышенное содержание с-реактивного белка и эозинофилов, предназначенных ликвидации многоклеточных паразитов, очищения крови от токсических и аллергенных веществ.
Лабораторные анализы
Для дифференцирования позднего перикардита с повторным ишемическим инфарктом выполняют исследование гематологической жидкости на предмет содержания специфических сывороточных маркеров, свидетельствующих о повреждении тканей сердечной мышцы.

Анализ венозной крови демонстрирует:
- высокую концентрацию незрелых нейтрофилов;
- сдвиг лейкоцитарной формулы;
- увеличенную скорость реакции оседания эритроцитов;
- насыщение плазменной фракции с-реактивным белком – ведущим индикатором воспалительного процесса.
Обнаруживается повышение концентрации в контрольном образце биологического материала кардио-специфических ферментных веществ – тропонинов классов I и T. Фиксируется выработка иммунных антител к тканям перикарда.
Методы лечения
Острое состояние требует проведения стабилизирующей терапии в условиях медицинского стационара. Ведущая роль в лечении позднего перикардита отводится медикаментозным средствам разнонаправленного действия.
Лекарственные препараты
Синдром Дресслера предполагает комплексное применение фармацевтических продуктов. Стандартно назначают нестероидные противовоспалительные средства. Препаратом 1-го выбора считается Ибупрофен в форме раствора для внутривенных инфузий.
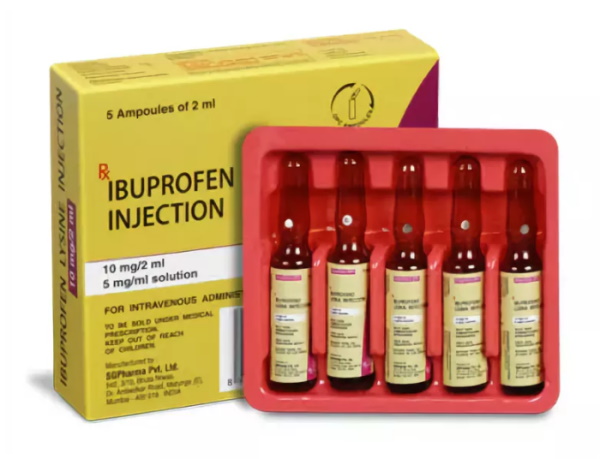
Стандартная суточная доза – 400 или 800 мг действующего вещества в зависимости от остроты клинических проявлений. Другие представители группы НПВС практически не применяются из-за негативного влияния на сердечный аппарат.
Для достижения стойкого иммуносупрессивного эффекта в схему терапии включают глюкокортикостероиды на основе метилпреднизолона кратким интенсивным курсом. Дополнительно по показаниям применяют антикоагулянты – Аксарботан или Эксанту.
При угрозе развития тампонады такие препараты используют в субклинических дозах.
Хирургическое вмешательство
При возникновении острой кардиальной недостаточности, повышенном риске рецидива выполняют перикардэктомию – частичное или тотальное иссечение пораженных тканей.
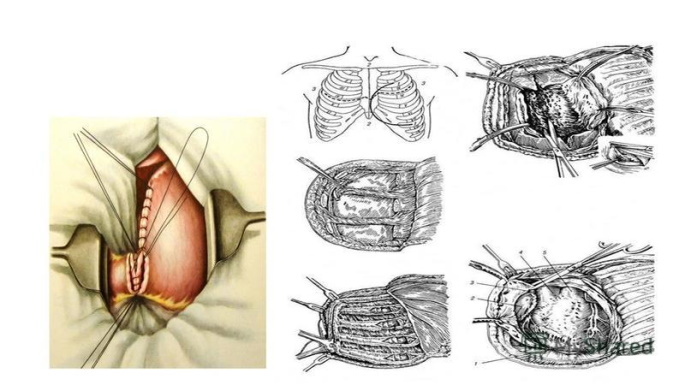
Хирургическое вмешательство показано пациентам с хроническим либо констриктивным постинфарктным синдромом, жизнеугрожающей компрессии коронарных сосудов.
Манипуляцию проводят под эндотрахеальным наркозом с торако- или стернотомическим доступом. Пациента на время хирургического вмешательства подключают к системам жизнеобеспечения, реализуют дыхательную поддержку.
После хирургического вмешательства выпот и кровотечение контролируют дренажным способом.
Прогноз
При своевременном лечении консервативными методами или выполнении радикального иссечения исход заболевания сравнительно благоприятный. В большинстве случаев симптоматика быстро исчезает.
Повышенным риском рецидива чреват перикардиоцентез – терапевтическая процедура, предусматривающая прокол грудной стенки для удаления кровяного выброса, воспалительного экссудата, патологического выпота.
Самый неблагоприятный прогноз для склонного к рецидивированию и затяжным обострениям позднего перикардита. Стабилизировать состояние позволяет постоянная поддерживающая терапия кардиотропными лекарствами.
Возможные последствия и осложнения
В условиях отсутствия своевременного врачебного вмешательства поздний перикардит чреват развитием острой сердечной недостаточности с перспективой летального исхода.
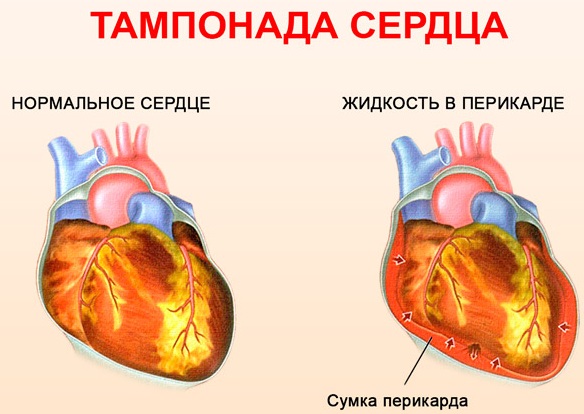
Наиболее грозными и потенциально жизнеугрожающими осложнениями считаются:
- тампонада сердца;
- нарушение кровотока в коронарных артериях;
- неконтролируемый рост внутрисосудистого давления;
- компрессия поврежденных тканей и функциональных полостей кардиального механизма.
Опасным последствием представляется развитие резистентности к медикаментозным средствам из-за нарушения действующего протокола применения лекарственной терапии. Распространенное осложнение – инфекционное поражение сердца.
Постинфарктный синдром – состояние, для которого не существует методов специфической профилактики. В настоящее время частота развития перикардита Дресслера существенно снизилась благодаря совершенствованию фармакотерапии.
Видео о заболевании
Синдром Дресслера:
