Гемолитическая болезнь, возникшая у новорожденного ребенка, – это патологическое состояние организма, которое сопровождается развитием врожденной желтушности кожных покровов.
Процесс гемолиза возникает в связи с нарастающим конфликтом антител иммунной системы роженицы и младенца. Патология характеризуется несовместимостью резус-факторов крови. Клетки иммунной системы матери идентифицируют клеточный состав крови плода, как чужеродные агенты, и начинают их усиленно атаковать.
В связи с этим в организме беременной женщины берет начало процесс выработки антител, которые проникают сквозь ткани плаценты и насыщают кровь, а также мягкие ткани ребенка.
Данный процесс развивается на поздних сроках беременности, а его последствия отражаются на общем состоянии здоровья грудничка в первые дни его жизни. После появления на свет в крови ребенка сохраняются антитела, которые продолжают атаковать его клетки, разрушая их структуру.
Новорожденные дети с гемолитической болезнью страдают от массированного внутрисосудистого гемолиза эритроцитов. Происходит преждевременная гибель красных кровяных телец. В первую очередь страдают такие внутренние органы как печень, сердечная мышца, кишечник, почки, изменяется структура кровеносных сосудов.
Выделительная система ребенка переживает колоссальные нагрузки, так как разрушенные антителами клетки крови выводятся из организма вместе с мочой, предварительно проходя фильтрационный барьер почек.
Впервые признаки гемолитической болезни новорожденных были описаны в 1609 году в одном из французских медицинских изданий.
В 1932 году доктора Луис Даймонд, а также Кеннет Блэкфэн провели исследование, которое показало прямую взаимосвязь развития тяжелой анемии новорожденных с активным гемолизом эритроцитов. Несмотря на открытие причинно-следственной связи заболевания, ученые так и не смогли установить природу происхождения недуга детей грудного возраста.
В 1941 году доктор Филлип Левин выполнил комплексное диагностическое обследование организма беременной женщины и новорожденного ребенка. По результатам исследования было установлено, что гемолитический синдром и стремительный гемолиз эритроцитов наблюдается только у тех грудничков, у которых возникает конфликт резус-факторов.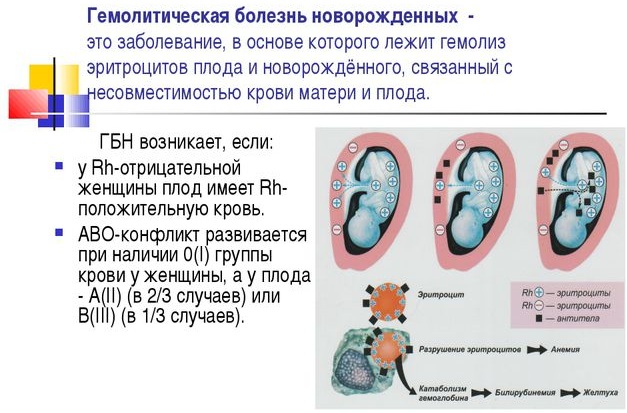
После данного открытия этиология болезни стала более понятной, что позволило организовать эффективное лечение, направленное на купирование симптомов и восстановление стабильного биохимического состава крови младенца.
Виды заболевания
Гемолитическая болезнь новорожденных возможна только в том случае, если у ребенка резус-фактор Rh+, а у его матери он является отрицательным.
В 95% всех клинических случаев заболевание возникает после достижения 29 недели внутриутробного формирования плода.
Вид и тяжесть патологии напрямую зависит от того, какой количественный состав антител матери проник в организм младенца. В связи с этим выделяют следующие разновидности ГБН.
| Вид гемолиза |
Клиническая характеристика и особенности |
| Врожденная | Одна из самых тяжелых форм гемолитической болезни у детей новорожденного возраста. Развивается в первые дни самостоятельной жизни. Характеризуется острой формой течения с обширным внутрисосудистым гемолизом эритроцитов. Считается, чем раньше появятся признаки желтушности кожных покровов, тем тяжелее будет течение болезни и клиническая симптоматика ее проявления. Пик гемолиза красных кровяных телец достигается спустя 3-4 дня от момента рождения ребенка. Все это время грудничок находится под круглосуточным наблюдением врачей. |
| Желтушная | Одна из самых распространенных разновидностей гемолитической болезни новорожденных. Встречается в 90% случаев конфликта резус-фактора матери и ребенка. В процессе быстрого гемолиза эритроцитов происходит образование избыточного количества билирубина. Это вещество распространяется по всем тканям и внутренним органам ребенка. Развивается цитотоксический эффект, тяжесть которого зависит от количества антител матери, проникших в кровь новорожденного ребенка. В зоне поражения оказываются клетки головного мозга, сердца, почек, печени, надпочечников, иммунной системы. Билирубин, образующийся в результате гемолиза эритроцитов, является веществом, которое не растворяется в воде. Поэтому вся нагрузка его выведения возлагается на ткани печени. Большая концентрация билирубина в крови грудничка приводит к снижению выработки инсулина тканями поджелудочной железы. Данная реакция организма ребенка может привести к резкому повышению сахара в крови и наступлению гипогликемической комы. Основной признак гемолитической болезни желтушного вида – это изменение цветового оттенка кожного покрова и слизистой оболочки. |
| Постнатальная | Данный вид заболевания проявляется в первые часы после рождения ребенка, либо же спустя несколько дней. Отличается более низкой иммунной реакцией организма и в большинстве случаев протекает без острой симптоматики. Возникновение гемолитической болезни постнатального типа свидетельствует о том, что в кровь грудничка попало небольшое количество антител от резус-отрицательной матери. Этот вид заболевания также требует госпитализации ребенка в условия стационара и наблюдения со стороны медицинского персонала. |
| Анемическая | Эта разновидность болезни встречается в 20% случаев развития процесса гемолиза. Сопровождается выраженной бледностью кожных покровов и может проявляться без признаков желтушности. Во время обследования ребенка обнаруживается систолический шум и нарушение ритмической активности сердечной мышцы. По мере повышения билирубина в крови происходит снижение уровня гемоглобина. Дети становятся вялыми, снижаются или полностью пропадают физиологические рефлексы, а также простейшие психофизиологические реакции на внешние раздражители. В связи с резким снижение красных кровяных телец возникают признаки анемии, тяжесть которой зависит от концентрации антител в крови ребенка. При наличии гемолитической болезни анемического типа основной задачей врача является стабилизация биохимического состава крови ребенка и стимуляция повышения уровня гемоглобина. |
| Отечная | Данный вид заболевания характеризуется образованием множественных отеков слизистой оболочки и эпителиальных тканей ребенка. Эта реакция организма развивается в комплексе с повышением в уровня билирубина и снижением в крови концентрации гемоглобина. Основная опасность гемолитической болезни отечного типа заключается в большом риске внезапного возникновения тяжелого цитотоксического эффекта. В таком случае не исключается развитие отека Квинке и наступление удушья. |
Гемолитическая болезнь новорожденных – это патология биохимического состава крови, которая сопровождается неконтролируемым разрушением красных кровяных телец. Определение разновидности заболевания осуществляется по результатам диагностического обследования.
Стадии и степени
Гемолитическая болезнь новорожденных является обширной иммунологической реакцией 2 типа с нарастающим цитотоксическим эффектом.
В зависимости от клинических проявлений заболевания выделяют 3 основные стадии его развития, а именно:
- 1 стадия (иммунологическая) – на этом этапе происходит образование антител, которые формируются иммунной системой беременной женщины, формируются устойчивые иммунные комплексы (в последующем они будут направлены к плоду, ткани которого распознаются, как чужеродные, первые анализа околоплодных вод, а также биохимическое исследование венозной крови будущей матери показывает отрицательную реакцию иммунной системы и нарастающую концентрацию антител);
- 2 стадия (патохимическая) – определенное количество антител беременной женщины преодолевает плацентарный барьер и достигает кровяного русла плода, что приводит к негативному воздействию на эритроциты младенца, начинается изменение клеточного состава крови в сторону постепенного снижения красных кровяных телец и падение уровня билирубина (данная стадия болезни не характеризуется тяжелым состоянием младенца, но является предвестником возможного обострения уже имеющихся симптомов);
- 3 стадия (патофизиологическая) – завершающий этап развития гемолитической болезни, который сопровождается тотальным повреждением красных кровяных телец и поражением иммунной системы ребенка с их распадом и дальнейшим выведением из организма вместе с уриной (радикальным изменениям подвергаются тромбоциты и лимфоциты).
Прохождение всех стадий гемолитической болезни усугубляется наличием таких сопутствующих осложнений, как гипоксия плода, ацидоз, гипогликемия, незрелость тканей печени, а также их повреждение высоким уровнем билирубина.
Симптомы
Гемолитическая болезнь новорожденных – это патология, которая имеет внешние признаки проявления, а также характеризуется радикальным изменением клеточного состава крови.
Основные симптомы заболевания выглядят следующим образом:
- аномальная бледность кожных покровов, а также слизистых оболочек новорожденного;

- наличие выраженных отеков и увеличенный в объеме живот, которые свидетельствуют о тяжелом состоянии новорожденного (данный симптом может сопровождаться такими патологиями, как гепатоспленомегалия, асцит);
- развитие острой сердечной недостаточности, а также нарушение ритмической активности органа, появление систолических шумов;
- проблемы с выполнением акта дыхания, которые обусловлены гипоплазией легких (в период внутриутробного развития данный орган оказывается поджат увеличенной печенью и не может полноценно развиваться);
- нарастает общая интоксикация организма, которая вызвана острой почечной недостаточностью (довольно часто выделительная система новорожденного ребенка не выдерживает фильтрационной нагрузки очистки крови от эритроцитов, которые подверглись гемолизу);
- нарушается работа центральной нервной системы, выражающаяся в снижении психоэмоциональных реакций ребенка, а также отсутствии физиологических рефлексов на внешние раздражители;
- развивается геморрагический синдром (может выражаться подкожными кровоподтеками, тромбоцитопенией, образованием гематом в забрюшинном пространстве, нарушении кровоснабжения тканей кишечника, появлении синяков, которые в большинстве случаев являются болезненными);
- желтушность кожных покровов (окрас эпителиальных тканей может варьироваться от бледно-желтого до насыщенного темного оттенка).
В комплексе с внешними проявлениями гемолитической болезни обнаруживается изменение качественного и количественного состава клеток крови. Данный симптом недуга определяется путем проведения лабораторных исследований.
Причины появления
Несмотря на то, что развитие гемолитической болезни возможно только у плода с положительным резус-фактором, который развивался в утробе женщины с отрицательным Rh, выделяют следующие причины, увеличивающие вероятность возникновения данной патологии:
- слишком частые аборты, которые делались ранее;
- досрочное прерывание беременности по причине выкидышей или в результате умышленного приема специальных лекарственных препаратов;
- ранее перенесенные хирургические операции по пересадке внутренних органов или тканей от доноров, которые не являются близкими родственниками;
- беременность вторым или третьим ребенком (каждое последующее вынашивание плода увеличивает риск рождения малыша с гемолитической болезнью);
- наступление первой беременности после достижения возраста 30 лет;
- перенесенное переливание крови.

Вероятность того, что у матери с отрицательным резус-фактором родится ребенок с Rh+ и признаками гемолитической болезни, равна 85%. В тот же момент медицинская практика показывает, что независимо от происходящего развития конфликта резус-факторов, только 1 ребенок из 20 рожденных детей имеет симптомы ГБН. Связано это с защитной ролью плацентарного барьера.
Диагностика
Новорожденным детям, которые родились с внутрисосудистым гемолизом эритроцитов, назначают сдачу следующего перечня анализов:
- исследование околоплодных вод еще на стадии внутриутробного развития ребенка (определяется уровень эстрогена, билирубина, глюкозы);
- иммунологический мониторинг биохимического состава венозной крови беременной женщины, а также своевременное выявление антител, которые вырабатываются по отношению к ребенку с положительным резус-фактором;
- УЗИ диагностика плода, а также плаценты (у детей с признаками ГБН наблюдается поза Будды, а сама плацента имеет явные признаки уплотнения);
- кардиотокография, проведение которой позволяет обнаружить гипоксию плода;
- анализ пуповинной крови в момент рождения ребенка (определяется уровень билирубина);
- общий анализ капиллярной крови с пучки пальца (отбирается у женщины в период беременности, а также у ребенка после рождения);
- иммунологическая реакция Кумбса, которая проводится в отношении новорожденного ребенка;
- биохимический анализ венозной крови младенца.
В случае развития дисфункций внутренних органов лечащий врач может принять решение о назначении проведения дополнительных диагностических процедур в виде ЭКГ сердца ребенка, УЗИ почек, отбора печеночных проб.
Средняя стоимость обследования в частной клинике составляет от 7 до 10 тыс. руб. В перинатальном центре государственной формы собственности диагностика матери и ребенка осуществляется на бесплатной основе.
Когда необходимо обратиться к врачу
В большинстве случаев родителям нет необходимости самостоятельно обращаться за медицинской помощью, так как симптомы гемолитической болезни определяются медиками в первые часы после рождения младенца. Лечебные мероприятия проводятся сразу же, как только подтверждается наличие гемолитической болезни.
Профилактика
Чтобы минимизировать риск возникновения у ребенка ГБН, родители должны помнить и выполнять правила профилактики.
Заключаются они в следующих действия:
- в процессе планирования зачатия вести здоровый образ жизни, отказавшись от употребления спиртного, табака и наркотических средств (данные рекомендации также касаются женщин, находящихся в состоянии беременности);

- рожать первого ребенка до достижения возраста 30 лет;
- после наступления беременности регулярно сдавать анализы на иммунологическую реакцию, чтобы своевременно определить склонность плода к гемолитической болезни;
- полноценно питаться, насытив свой рацион биологически полезными продуктами;
- не делать аборты;
- будущему отцу и матери еще до зачатия ребенка сдать венозную кровь и пройти обследование на генетическую вероятность рождения ребенка с положительным резус-фактором и возникновением ГБН.
Все вышеперечисленные правила профилактики, врач-акушер или гинеколог разъясняет беременным женщинам, а также сразу двоим родителям, которые планируют зачатие ребенка. Их соблюдение повышает вероятность рождения здоровых детей без гемолиза эритроцитов.
Методы лечения
Лечение гемолитической болезни новорожденных детей предусматривает использование консервативного метода терапии и проведение хирургической операции.
Лекарственные препараты
После обнаружения признаков ГБН используется следующая терапевтическая схема, направленная на снятие эффекта интоксикации, а также снижение концентрации билирубина в крови:
- витамины Е, А, АТФ, а также 5% глюкоза для стабилизация клеточных мембран и их защиты от токсического воздействия билирубина;
- Дицинон – вводится в организм ребенка внутривенно с расчетом дозировки – 5 мг на 1 кг веса (это суточная доза, которая делится на несколько частей, а стоимость препарата составляет 810 руб.);
- Этамзилат – гемостатическое средство, которое способствует стабилизации клеточного состава крови, вводится в составе внутривенных инфузий из расчета дозировки — 2 мл препарата смешиваются с физиологическим раствором 12,5% концентрации (цена лекарства 320 руб.);
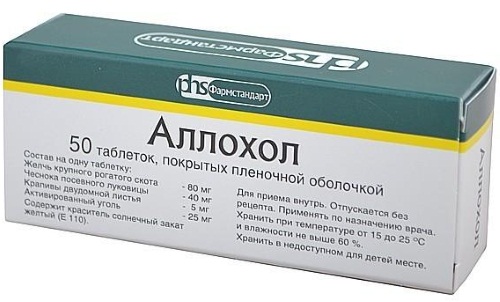
- Аллохол – медикамент, улучшающий отток желчи, дозировка и продолжительность приема которого определяется индивидуально лечащим врачом в зависимости от тяжести больного (цена препарата 210 руб.);
- Карболонг – лекарственный препарат сорбент, который способствует очищению крови от токсинов, принимается по 2,5 г 3 раза в день (стоимость медикамента 530 руб.).
Развитие гемолитической болезни новорожденных носит индивидуальный характер и зависит от количества антител, проникших в организм ребенка, типа болезни и цитотоксического эффекта. В процессе терапии детский врач-гематолог может использовать другие лекарственные препараты. Курс лечения в среднем длится от 3 до 10 дней и зависит от клинической картины болезни.
Народные методы
ГБН не лечится с помощью средств народной терапии, так как использование отваров, водных настоек, ванночек, приготовленных на основе целебных растений, не принесет положительного эффекта.
Прочие методы
В том случае, если медикаментозное лечение не приносит положительного результата, могут быть использованы следующие методы хирургического лечения:
- переливание крови с полной ее заменой;
- очищение организма с помощью плазмофореза;
- процедура гемосорбции.
Все вышеперечисленные виды хирургических операций проводятся врачами-гематологами в стационарном отделении больницы и с использованием специального медицинского оборудования. Хирургическое вмешательство является радикальным методом лечения.
Возможные осложнения
Отсутствие качественного лечения или неправильно сформированный курс терапии могут привести к развитию следующих осложнений и негативных последствий:
- снижение дренажной функции лимфатической системы;
- критическое падение уровня эритроцитов в крови, развитие анемии и кислородное голодание клеток головного мозга;
- внутренние кровотечения;
- сердечная недостаточность;

- перфорация кишечника и пупочной вены еще на стадии внутриутробного развития;
- наступление анафилактического шока;
- портальная гипертензия;
- тромбоэмболия крови;
- образование диссеминированных тромбов
- резкое повышение сахара в крови и наступление гипогликемической комы.
Около 2,5% новорожденных, которым был поставлен диагноз гемолитическая болезнь, умирают от вышеперечисленных осложнений. При этом младенец может получать квалифицированное лечение, но массовая гибель эритроцитов, высокий уровень билирубина, обширная интоксикация организма, способны привести к необратимым последствиям.
Предотвратить возникновение болезни поможет своевременная профилактика, планирование семьи и регулярная сдача анализов на стадии внутриутробного развития ребенка.
Оформление статьи: Владимир Великий
Видео про гемолитические заболевания
Комаровский о гемолитической желтухе:
