У детей при наличии гидронефроза может неверно развиваться мочеточник. Врожденная патология способна проявиться на различных этапах внутриутробного развития, начиная с 1 триместра беременности.
Что такое гидронефроз
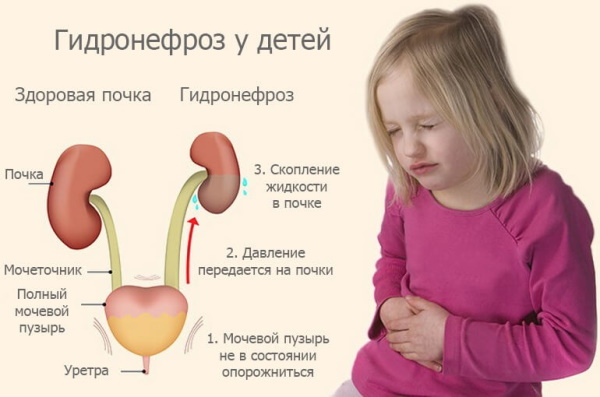
Гидронефрозом является расширение собирательной почечной системы, которое возникает по причине блокирования мочевого оттока в участке объединения мочеточника с лоханкой (является зоной пиелоуретерального сегмента).

Мочевые пути содержат:
- почечные чашечки с лоханками;
- мочеточники с мочевым пузырем;
- мочеиспускательный канал.
Собирательная почечная система образуется из чашечек с лоханкой.
Чем опасен гидронефроз?
Блокирование мочевого оттока способно спровоцировать увеличение лоханки. Это негативно отражается на работе внутреннего органа и способно стать причиной нарушения его функций. Уровень собирательной почечной системы варьируется пропорционально давлению, оказываемому мочой, и может достигать больших диапазонов.
Незначительное блокирование выхода мочи способно спровоцировать минимальное расширение лоханки, которое зачастую не дополнено функциональным сбоем внутреннего органа. Процесс может лишь слегка увеличить риск развития пиелонефрита.
Причины гидронефроза у детей
Гидронефроз у детей может появиться по нескольким причинам. В основе каждой находится сбой выхода мочи из внутреннего органа и уменьшение пиелоуретерального сегмента.

Также причины можно разделить на:
- внутренние включают врожденный стеноз, сегментарную дисплазию, клапан зоны пиелоуретерального сегмента, а также завышенное отхождение мочеточника;
- внешние заключаются в наличии эмбриональных спаек, фиксированного перегиба мочеточника, сдавленного мочеточного просвета из-за добавочного, пересекающего почечного сосуда.
Причиной появления патологии могут стать воспалительные процессы в районе пиелоуретерального сегмента либо мочекаменная болезнь.
Виды и симптомы патологии
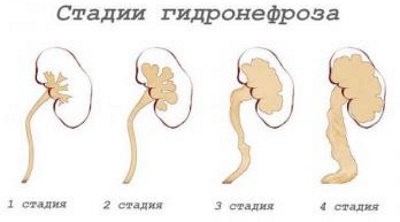
Патология классифицируется 3 стадиями:
- 1 стадия включает расширение почечной лоханки;
- 2 стадия заключается в расширении лоханки с почечными чашечками, сокращении толщины паренхимы, а также снижении функционирования органа;
- 3 стадия считается атрофией почечной паренхимы и ее преобразование в мешок с тонкими стенками.
Выделяются 2 разновидности заболевания:
- врожденный либо первичный гидронефроз является следствием развития порока почек либо верхнего мочеточного отдела;
- приобретенный либо вторичный гидронефроз, который возникает по причине приобретенных патологий в виде мочекаменной болезни, опухоли мочеточника либо мочевого пузыря, а также деформации мочевых путей.
Патология характеризуется неспецифическими симптомами. Заболевание зачастую обладает скрытым и бессимптомным течением. Благодаря современному оборудованию диагноз можно поставить при помощи ультразвукового обследования мочевыделительных органов плода в период 16-20 недели беременности.
У ребенка патология может проявиться в виде инфекционного заболевания мочевых путей (изменения в показаниях анализа мочи либо высокая температура тела) либо случайно при проведении УЗИ брюшной полости, мочевыделительных органов. В старшем возрасте проблема способна выражаться в виде болевых ощущений в зоне живота либо покалывания в районе почек.
Как выявляют гидронефроз у детей
Гидронефроз у детей можно выявить путем проведения ультразвукового исследования плода. Собирательную систему внутреннего органа можно обнаружить на 15 неделе внутриутробного развития. Первой причиной при ультразвуковом обследовании является увеличение лоханки. Если такой признак остается после рождения, специалист принимает решение о проведении более глубокого и тщательного урологического обследования.
В случае подозрения на расширение собирательной системы органа, ребенку необходимо выполнить:
- УЗИ мочевого пузыря с почками до и после мочеиспускания. По ультразвуковому исследованию специалист запросто может обнаружить признаки деформации почечной паренхимы, а также определить слабую, со средней либо выраженной степенью патологии. Если результаты сомнительные, специалист может назначить дополнительное ультразвуковое обследование с применением водной нагрузки и мочегонных препаратов, которое позволит точно определить степень нарушения лоханочно-мочеточникового сегмента.
- Микционную цистоуретрографию. Является рентгеноконтрастным обследованием мочеиспускательного канала с мочевым пузырем, которое выполняется в случае угрозы появления пузырно-мочеточникового рефлюкса либо при затрудненном мочеиспускании.
- Экскреторную урографию. По завершении внутривенного введения рентгеноконтрасное вещество будет выведено почками. В итоге собирательные системы органа будут отображаться на снимках рентгена. Такое обследование дает возможность определить степень нарушения.
- Нефросцинтиграфию. Выступает радиоизотопным почечным обследованием. Применяется для оценивания функционирования внутреннего органа и степени деформации мочевого оттока.
Благодаря полученным результатам специалист способен определить серьезность нарушения лоханочно-мочеточникового сегмента и понять, является это угрозой для органа либо способно решиться самостоятельно. У новорожденных детей диагноз зачастую устанавливается по истечении 4 недель с момента рождения. На протяжении первых 3 недель у маленьких детей водный обмен с функциями почек изменяются. При этом вместе с ними меняется размер лоханок.
Показания к операции
Необходимость в оперативном вмешательстве для лечения патологии может проявляться:
- истончением почечной паренхимы, если сравнивать с возрастной нормой и в динамике;
- снижением почечных функций по показаниям нефросцинтиграфии совместно со сбоем уродинамики по результатам экскреторной урографии и динамической нефросцинтиграфии;
- увеличением чашечно-лоханочной системы до 3 и 4 степени;
- увеличенным переднезадним размером лоханки в момент ультразвукового обследования;
- уменьшением раздельной функции внутреннего органа больше, чем на 10% при динамичных обследованиях.
Большая часть диагностируемых случаев патологии будут стабильными либо улучшаются внезапно, но только малая часть требует оперативного вмешательства. В связи с этим многих больных с расширенной почечной системой следует внимательно наблюдать на амбулаторном лечении путем выполнения ультразвукового исследования. При ухудшении состояния пациенту необходимо пройти изотопную ренографию.
В течение первых недель жизни ребенка рекомендуется отказаться от хирургического вмешательства, чтобы провести нормальную дифференциальную диагностику заболевания с морфофункциональной незрелостью сегмента и не допустить проведения неоправданной операции.
Иногда допускается отложение хирургического вмешательства от 6- и до 10-месячного возраста без угрозы заражения органа, если тщательно наблюдать за ребенком. Также существуют исключения, при которых может быть сделано кратковременное отведение мочи с помощью пункционной нефростомы либо проведена открытая пластика сегмента.
Методы лечения
Гидронефроз на первоначальных этапах зачастую проходит самостоятельно, но в некоторых случаях может прогрессировать. Детям наблюдаться у доктора с прохождением УЗИ необходимо от 2 и до 4 раз в год в течение первых 3 лет, а также 1 раз в год в старшем возрасте.
Открытые операции
Для лечения больных со стриктурой сегмента на протяжении многих лет используется открытая пиелопластика. Как и другое любое открытое хирургическое вмешательство, пластика сегмента обладает положительными и отрицательными качествами.
Недостатками такого лечения являются большой послеоперационный рубец, продолжительный реабилитационный период и выраженная боль в послеоперационный период, которая связана с рассечением большого мышечного массива. Это может привести к длительным дискомфортным ощущениям, а также мышечной гипотрофии по причине денервации.
Эндоскопические операции
Внутреннее рассечение с баллонной дилатацией и бужированием используется при лечении стриктур сегмента и иных мочеточниковых отделов. Все процедуры пользуются популярностью за счет быстрого хирургического вмешательства и продолжительности нахождения в стационарном отделении, в отличие от открытой пиелопластики.
Однако эндоскопические операции уступают по эффективности открытой пиелопластике по методу Андерсон-Хайнса. Несмотря на это, эндопиелотомия является абсолютно безопасной во время лечения патологии в момент рецидива.
К противопоказаниям для такого метода лечения можно отнести:
- геморрагический диатез;
- небольшой размер мочеточника, который не позволяет поставить эндопиелотомический стент;
- обширный периуретеральный фиброз;
- протяженная больше, чем на 2 см мочеточниковая стриктура.
Осложнения таких способов лечения могут быть связаны с выполнением чрескожного доступа к органу и рассечением мочеточника.
Эндовидеохирургические операции
Гидронефроз у детей можно лечить при помощи лапароскопической пиелопластики, которая позволяет выполнить аналогичное хирургическое вмешательство, что и при открытой операции. Однако в данном случае улучшается косметический результат, максимально снижаются послеоперационный болевые ощущения, сокращается реабилитационный этап. Особенностью эндовидеохирургического метода является возможность конверсии в виде интраоперационного перехода на открытый доступ.
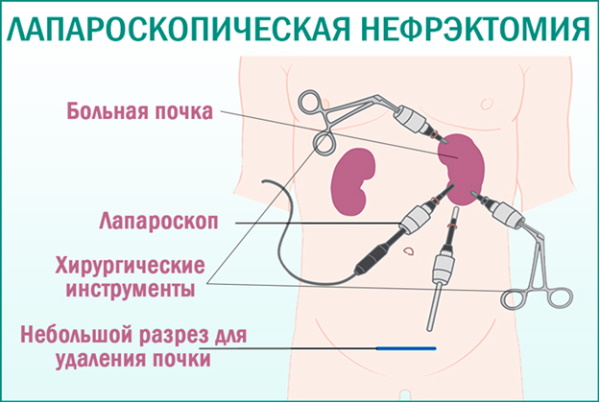
Основным способом, позволяющим снизить частоту конверсий, является полное обследование, отбор пациентов и проведение операции высококвалифицированным специалистом. Все процедуры проводятся в оборудованных операционных помещениях с применением технических инструментов и средств. Во время проведения пиелопластики лапароскопическим методом необходимо наличие небольших инструментов диаметром 3 и 5 мм.
По завершении хирургического вмешательства особая роль отводится дренированию органа. Процедуру необходимо проводить на протяжении от 4 и до 8 недель с момента лапароскопического оперативного вмешательства. Дренирование осуществляется в виде установки внутренних либо наружных трубок. Минусом внутреннего дренирования выступает наличие наркоза для извлечения стента у детей, а также появление рефлюкса по стенту и признаков нижних мочевых путей.
Продолжительность нахождения ребенка в стационаре после операции
От варианта отведения мочи из оперированного органа напрямую зависит длительность нахождения ребенка в стационарном отделении. Вспомогательный дренаж при установке стента с помощью внутреннего дренирования не требуется. При этом стационарный послеоперационный этап может быть сокращен от 5 и до 9 суток. По истечении 30 дней стент выводится с помощью тонкого технического инструмента, вводимого в мочеиспускательный канал.
При установке катетера-болванки, выводимого на поверхность через орган, параллельно ему фиксируется дренажная трубка для нормального мочевого оттока из прооперированного органа. В таком случае пребывание в стационарном отделении увеличивается до 21 дня. Вариант для отвода мочи определяется хирургом в момент проведения операции. Также с оперирующим специалистом обсуждается наркоз и особенностями терапевтического лечения.
Эффективность пиелопластики
Эффективность пиелопластики достаточно высокая. Когда операция будет проведена, функционирование почки улучшается и в некоторых случаях достигает деятельности абсолютно здорового органа. Однако структурные изменения способны оставаться, особенно при резко выраженном гидронефрозе.
Восстановление после операции
На протяжении 7 суток после оперативного вмешательства у больного зачастую установлен дренаж со стентом и нефростомой. Относительно состояния больного в данный период времени в условиях стационарного отделения наблюдает уролог. Если ребенок не нуждается в инфузионной терапии, непрерывном наблюдении либо обезболивании, его выписывают из стационарного отделения.
При использовании робот-ассистированной техники восстановительный период может достигать 3 суток вместо 7 после лапароскопического оперативного вмешательства. После ребенок должен проходить регулярные осмотры, которые позволят оценить деятельность анастомоза, внутреннего органа и то, как увеличивается мочеточник.
Дополнительно рекомендуется придерживаться питьевого режима для нормального функционирования почки, по питанию ограничения отсутствуют. Ограничений на период до 1 месяца необходимо придерживаться, если ребенок посещает спортивные секции. Если операция была проведена маленькому ребенку, ограничений нет, поскольку на 2 сутки дети чувствуют себя нормально.
Есть ли способы, позволяющие прогнозировать течение гидронефроза у ребенка?
Способа, который позволит определять течение патологии у маленького ребенка, на сегодняшний день нет. В связи с этим более верным является контроль над состоянием почки в динамике.
Гидронефроз у детей позволяет определить УЗИ, поскольку оно считается главным способом оценки во время динамического наблюдения за пациентом. Трудность прогнозирования патологии у маленьких детей заключается в неустойчивом водном обмене, изменчивой функциональной способности почек, а также развитии внутренних органов и тканей.
Данные процессы способны спровоцировать пропадание расширения лоханки либо стабилизировать ее параметры. Однако при больших паузах между наблюдениями (больше 60 дней) можно недосмотреть наступившее ухудшение состояния органа и не успеть с назначением операции.
Прогноз и возможные осложнения
При стандартном одностороннем гидронефрозе прогноз можно считать хорошим, при этом большая часть больных к подростковому возрасту не имеет определенных ограничений. Если патологию не лечить должным образом, внутренний орган может потерять собственные функции и почку придется удалить. Поэтому требуется своевременно начинать лечение, чтобы не было осложнений.
В медицинской практике отсутствует специфическая профилактика гидронефроза. Однако в данном случае женщина должна более тщательно контролировать собственное здоровье на этапе беременности, чтобы повысить шанс родить здорового ребенка.
В этих целях необходимо правильно питаться, употреблять качественную воду, избегать стрессовых ситуаций, не пить спиртные напитки и курить. После рождения дети должны вести здоровый образ жизни и кушать натуральную еду, в которой отсутствуют химические добавки, чтобы сберечь здоровье почек в течение долгого периода времени.
Видео о гидронефрозе у детей
Гидронефроз. Причины, диагностика, лечение:
