В результате критического уменьшения внутрисосудистого объема крови на фоне соответствующей потери жидкости возникает гиповолемический шок. Происходит это по причине кровотечения травматического или нетравматического происхождения.
Причины
Критическое состояние или шок наблюдается, когда организм внезапно теряет много крови или других телесных жидкостей. Резкая потеря делает сердце неспособным перекачивать достаточное количество крови, насыщенной кислородом, по всему телу и приводит к отказу органов.
Гиповолемический, по сравнению с другими типами шока, является наиболее распространенным видом, особенно у детей из-за диареи и последующего обезвоживания, а также у пожилых людей.
Патология включена в список неотложных состояний, поэтому при появлении признаков пострадавшему требуется немедленное лечение.
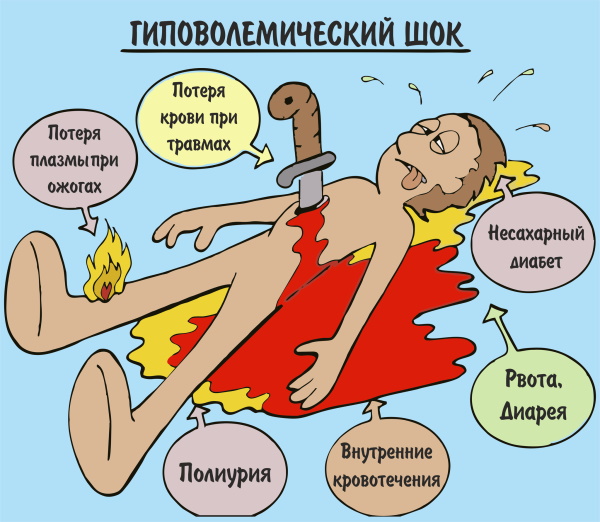
Гиповолемический шок — один из наиболее распространенных видов, может случиться в любом возрасте, но риск его развития увеличивается у пожилых людей. Чаще всего он является вторичным по отношению к быстрой кровопотере (геморрагический шок).
Основные причины шока:
- Значительная потеря крови (геморрагический шок).
- Утрата воды и электролитов (натрия и калия).
- Утечка плазмы.
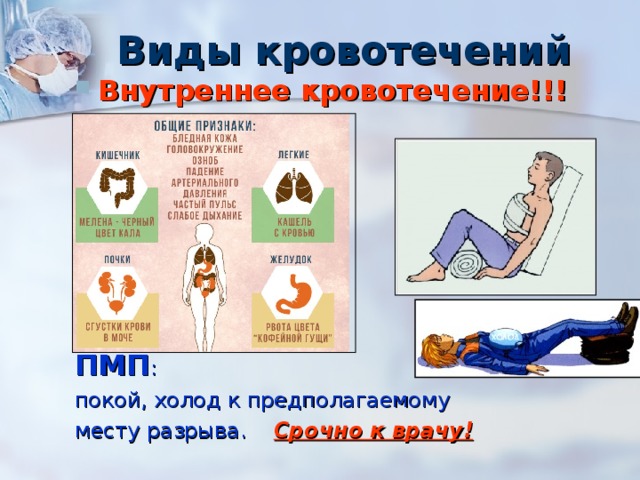
Возможные причины кровопотери, которые приводят к шоку:
- желудочно-кишечное кровотечение;
- потеря крови при внематочной беременности;
- хирургическое кровотечение;
- вагинальное кровотечение.

Не геморрагический шок связан с уменьшением объема крови из-за потери жидкости, которая не обязательно представлена кровопотерей всех ее компонентов.
Причины:
- обильное потоотделение в случае заболевания;
- острое повреждение почек;
- потеря кишечной жидкости (диарея, рвота);
- утрата жидкости организмом из-за ожогов и последующего обезвоживания.
Патогенез
При шоке массивно нарушается кровообращение в организме. В результате органам не хватает кислорода, который транспортируется кровью, что опасно для жизни. При этом повреждаются органы и нарушаются метаболические процессы.
В условиях шока тело запускает «экстренную программу» или «централизацию»: периферические сосуды (в руках и ногах) сужаются, и циркуляция крови уменьшается. Следовательно, объем крови смещается к центру тела. Это означает, что больше крови доступно для внутренних органов и мозга.
Централизация кажется разумной, но только на первый взгляд. На периферии тела с низкой перфузией (прохождение крови через ткани) изменяется метаболизм, понижается содержание кислорода, что приводит к образованию кислых метаболитов.
Процесс способствует расширению артериол (маленьких сосудов, несущих кровь и кислород к тканям).
Их аналоги, венулы, не расширяются и теряют способность полностью удалить «отработанную» кровь из тканей — возникает застой крови (нарушение микроциркуляции), и образуются мелкие кровяные сгустки, микротромбы.
Кроме того, из мельчайших сосудов, капилляров, лежащих между артериолами и венулами, в ткани поступает больше жидкости. В результате объем циркулирующей крови продолжает падать и ткани еще хуже снабжаются кислородом. Весь процесс приводит к образованию порочного круга.
Если не лечить это состояние, то круг или спираль продолжают закручиваться, приводя к фатальным последствиям. В тяжелых случаях при образовании микротромбов расходуются вещества в крови, отвечающие за свертываемость, что может вызвать кровотечение в организме.
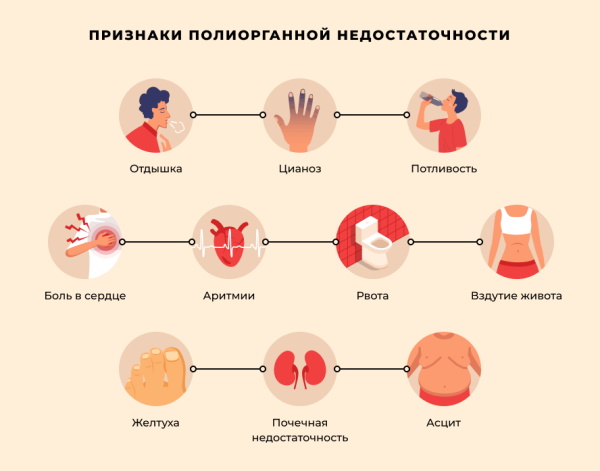
Со временем жизненно важные органы перестают адекватно снабжаться кровью или кислородом и наступает полиорганная недостаточность (бесконтрольность развития повреждения органа или системы). Немногие люди переживают это состояние.
Поэтому важна своевременная помощь в случае шока. Гиповолемический шок имеет различные степени тяжести, и у каждой из них свои симптомы. Тяжесть определяется количеством жидкости, которая была потеряна организмом. Чем больше жидкости потеряно, тем серьезнее состояние.
| 1 этап | Первый уровень — самый низкий уровень сложности. В начальной стадии объем потери жидкости и крови достигает 15%, что примерно ꞊750 мл. Поскольку артериальное давление и дыхание на этой стадии обычно нормальны, диагностика бывает затруднена. |
| 2 этап | На следующем этапе объем крови и жидкости в организме уменьшается на 30%, или ≈1500 мл. На этом этапе отмечается учащение пульса и дыхания. Артериальное давление остается в пределах нормы, но диастолическое значение начинает повышаться. |
| 3-й этап | Гиповолометический шок 3 степени характеризуется кровопотерей 30-40%, что эквивалентно 1500-2000 мл. В этой фазе резко падает кровяное давление, учащаются сердечные сокращения и частота дыхания. |
| 4-й этап | Последняя, наиболее тяжелая стадия, когда объем крови и жидкости в организме уменьшается более чем на 40%, моча полностью перестает вырабатываться. Артериальное давление достигает 70 и может продолжать падать. Сердечный ритм убыстряется. |
Без своевременного лечения недостаток крови и жидкости в организме приводит к осложнениям, некоторые из которых включают повреждение почек и мозга, сердечные приступы, гангрену (отмирание тканей тела) в руках и ногах.
Осложнения усугубляются при имеющемся диабете, инсульте или заболеваниях легких, сердца, почек. Степень травмы, являющаяся причиной кровопотери, также влияет на шансы выживания.
Симптоматика и клиническая картина
Можно выделить некоторые проявления, общие для всех форм шока, независимо от первопричины: поскольку периферическая гипоперфузия вызывает снижение поступления кислорода к тканям организма (гипоксия), они реагируют снижением его потребления.
Для клеток это означает переход от аэробного к анаэробному метаболизму с образованием кислот в качестве продуктов жизнедеятельности.
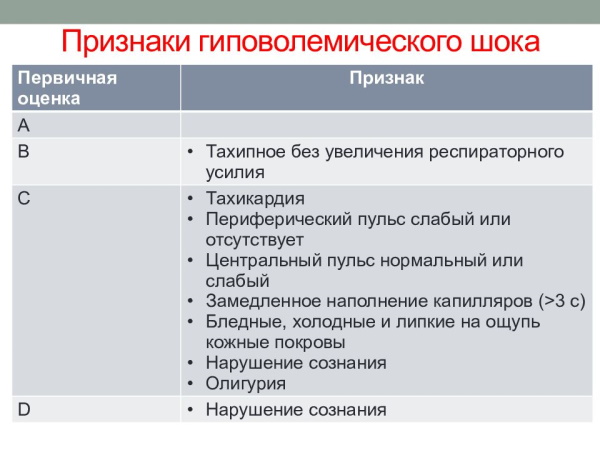
Типичным примером является повышение концентрации молочной кислоты в мышцах, когда из-за длительных усилий прекращает доступность кислорода для аэробного метаболизма.
Молекулы «реакции», которые высвобождаются во время шока, определяют некоторые характерные симптомы:
- Повышенная частота сердечных сокращений. Организм таким образом пытается ускорить циркуляцию небольшого количества крови, оставшейся в кровообращении, чтобы увеличить потребление периферической энергии.
- Учащение дыхания для увеличения скорости и количества обменов в малом круге кровообращения, где кровь высвобождает углекислый газ и насыщается кислородом.
- Периферическая вазоконстрикция. Тело, осознавая, что у него меньше крови и ресурсов, перенаправляет то немногое, что осталось, к наиболее важным органам (сердце, мозг) и для этого «закрывает» дорогу на периферию, сужая сосуды.
- Холодное потоотделение, типичный признак, обусловленный действием ударных молекул на уровне потовых желез.

Затем каждый тип шока проявляется типичными признаками, которые позволяют медицинскому персоналу догадаться о причине. В случае гиповолемического шока пациент становится бледным, холодеют руки и ноги.
Чем больше и быстрее кровопотеря, тем тяжелее симптомы шока, которые могут включать:
- повышенную тревожность;
- спутанность сознания;
- уменьшение или отсутствие диуреза;
- общую слабость;
- сильную сонливость;
- потерю сознания.
Диагностические методы
Первое, что нужно сделать, это распознать шок как таковой. Для этого важно информировать врача скорой помощи о предыдущих соответствующих событиях. Типичные симптомы шока дают дополнительную информацию.
Кроме того, шок можно быстро распознать по различным признакам:
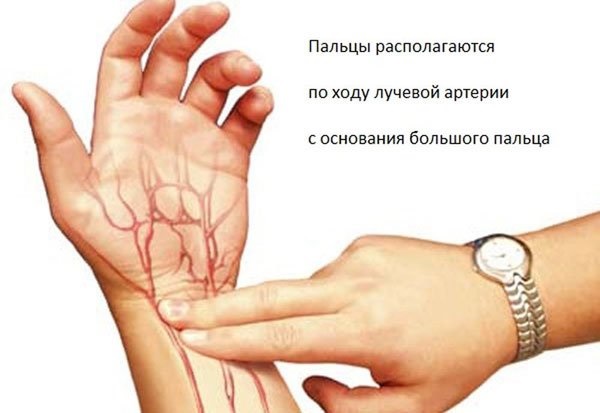
- Индекс шока: это важный показатель. Отношение частоты сердечных сокращений за 1 мин. к величине систолического давления. Нормальная величина (60/120) = 0.5. При шоке I степени (кровопотеря 15-20%) индекс составляет 0.8-0.9 (80/110).
- Тест на ногти: для этого сдавливают ноготь до тех пор, пока ногтевое ложе не станет бескровным и белым. Вскоре после отпускания ногтевое ложе должно снова стать красным. Если это длится дольше секунды, то указывает на нарушение периферического кровотока и, следовательно, на шок.
- Впалые вены на шее (яремные) и на дне языка являются типичными признаками гиповолемического шока.
При подозрении на шок в больнице проводятся обследования:
- Электрокардиография.
- Измерение центрального венозного давления.
- Измерение количества выделяемой мочи (диуреза).
- Определение различных показателей крови, таких как насыщение кислородом.
- Эндоскопия для осмотра пищевода и других органов пищеварения.
- Катетеризация правого сердца.
- Мочевая катетеризация (измерение объема мочи).

Гипотензия является одним из показателей гиповолемии, но для доступа к другим параметрам, которые могут свидетельствовать о гиповолемическом шоке, необходима помощь усовершенствованного монитора, показывающего гемодинамические изменения в режиме реального времени.
Для выявления внутреннего кровотечения полезными являются компьютерная томография и/или ультразвуковое исследование, выполняемые с чрезвычайной срочностью в случае обильной потери крови.
Если пациент находится в критическом состоянии, ему для выявления и установления причины гиповолемического шока, проводят только жизненно важные исследования.
Первая помощь
Шок, особенно гиповолемический, без своевременного лечения может привести к летальному исходу.
До прибытия врачей следует оказать первую помощь, выполнив следующие действия:
- Если пострадавший в сознании, положить его ровно, но держать ноги выше верхней части туловища. Это позволяет крови легче течь к сердцу.
- Не поднимать голову, подкладывая подушку.
- Если пострадавший попал в аварию и у него травма головы, шеи или спины, не перемещать его, пока не прибудет медицинская помощь.
- Удалить пыль, грязь или другой мусор вокруг пострадавшего, не удаляя ничего, застрявшего в теле жертвы, включая ножи, стекло, дерево или что-либо еще.
- После физического осмотра, если нет ничего застрявшего в теле пострадавшего, и рана выглядит довольно чистой от грязи и пыли, можно обернуть рану тканью, чтобы уменьшить кровотечение. Можно слегка перевязать место повреждения для остановки кровотечения.

- Не давать жидкости через рот.
- Держать пациента в тепле с помощью теплового одеяла или компресса, чтобы предотвратить охлаждение от шока.
- Проверить сознание: поговорить с ним, успокоить, и слегка встряхнуть за плечо.
- Если пациент не отвечает, проверить дыхание и пульс. Для этого приложить ухо ко рту, носу и прислушаться к дыханию. Если он дышит самостоятельно, поместить его в положение для восстановления. Если он не дышит или дышит недостаточно, начинать сердечно-легочную реанимацию.
Очень важно оставаться рядом с пострадавшим и регулярно проверять его дыхание и пульс, пока не прибудет врач скорой помощи. Человек в состоянии шока не должен есть, пить и курить.
Методы лечения
Наиболее важной терапией шока обезвоживания является быстрое замещение жидкости.
Обычно это делается путем подачи изотонических инфузионных растворов. В случае гиповолемического шока, вызванного кровопотерей, остановка кровотечения, безусловно, является основным направлением лечения. Кроме того, необходимо лечить любые поврежденные органы.
В первую очередь врач попытается заменить потерянную кровь и жидкость внутривенными вливаниями и переливаниями крови. Кроме того, лечатся и причины шока – травмы. Для предотвращения инфекции или сепсиса назначают антибиотики.
Остановка кровотечения
Гиповолемический шок – опасное для жизни состояние, чаще связанное с острой кровопотерей. Количество потерянной крови должно быть остановлено как можно быстрее, после чего восстанавливается правильный её объем.
Терапию начинают с установки катетера на центральной/крупной периферической вен. Первоначально для остановки жизнеугрожающего кровотечения из открытых источников, используют жгут. Он накладывается на короткий отрезок времени, до хирургической остановки крови.
Если источник кровотечения известен, а первоначальные меры реанимации были безуспешны, то остановку крови производят хирургическим путем. Срочное хирургическое вмешательство всегда рекомендовано пациентам с внутрибрюшинным кровотечением.
Для того чтобы поддержать оксигенацию тканей, используют агрессивное внутривенное введение жидкости, которое способствует восстановлению объема крови.
Переливание цельной крови
В тяжелых условиях, когда компонентная терапия недоступна, основным методом лечения является переливание свежей цельной крови. Она обеспечивает эритроциты, факторы свертывания крови и функциональные тромбоциты.
Поэтому метод широко применяют для лечения шока у пострадавших. Для этого используют 500 мл слегка подогретой (до 37°С) резус-совместимой крови. В дополнение используются бикарбонатные буферные растворы для предотвращения закисления организма.
Вливание плазмы
Применяется свежезамороженная плазма (СЗП) для поддержки коагуляции в случае массивной кровопотери, повышенной склонности к кровотечениям или антикоагуляции лекарственными препаратами. Дозировка и скорость инфузии зависят от продолжительности и степени гиповолемического шока.
Введение белкового раствора вызывает быстрое увеличение объема плазмы (примерно равно введенному объему). Рекомендуемая скорость инфузии составляет 500 мл/час (около 125 капель/мин), при тяжелом шоке вначале может быть достигнута скорость инфузии 1000 мл/час.
Введение эритроцитарной массы
Гиповолемический шок требует проведения внутривенной инфузионной терапии. Этот метод является наиболее распространенным вмешательством у пациентов в критическом состоянии.

До 30% кровопотери можно восполнить с помощью изотонических кристаллических (физиологический раствор или глюкоза) и коллоидных инфузионных растворов, увеличивающих объем крови, растворов с макромолекулами, такими как углеводы (гидроксиэтилкрахмал, декстраны) или белки (желатин или человеческий альбумин).
В зависимости от ситуации назначают концентраты эритроцитов (ЭК).
Устранение источника кровотечения
Остановка дальнейшего кровотечения зависит от источника и часто требует хирургического вмешательства. У пациента с травмой наружное кровотечение следует остановить прямым давлением, внутреннее требует хирургического вмешательства.
Переломы длинных костей следует лечить тракцией (растяжение конечностей либо мышц), чтобы уменьшить кровопотерю.
Нормализация артериального давления
Лекарства, такие как Эпинефрин или Норэпинефрин, могут быть необходимы для повышения артериального давления и количества крови, выкачиваемой из сердца (сердечный выброс).
Возможные последствия и осложнения
Основным последствием шока является снижение кровоснабжения важнейших органов. Уменьшение перфузии (пропускание крови) может вызвать ишемию, эволюция которой с течением времени приводит к инфаркту.
Клетки, если они не перфузируются в течение определенного срока, умирают и больше не смогут полноценно функционировать. Ишемические явления часто сопровождаются болью в очаге поражения, как правило, в животе или грудной клетке.
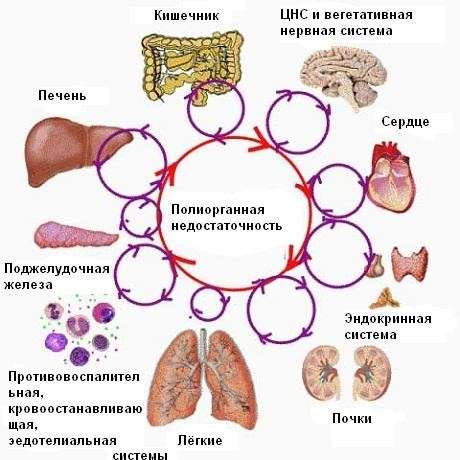
Однако наиболее опасным последствием является полиорганная недостаточность, состояние, при котором несколько органов перестают работать и от которого пациент, даже при адекватном лечении, вряд ли выздоровеет.
Некоторые из осложнений, которые могут возникнуть в результате шока:
- нарушение работы почек;
- повреждение головного мозга;
- острое сердечно-сосудистое заболевание;
- поражение других органов;
- смерть.
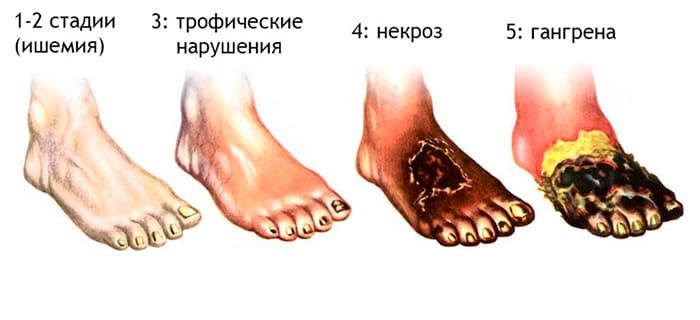
Последствия гиповолемического шока зависят от того, как быстро и сколько тело теряет кровь. У некоторых людей также может развиться гангрена из-за снижения кровообращения на периферии. Эта инфекция может привести к ампутации пораженных конечностей.
Наличие хронических заболеваний, таких как диабет, инсульт или проблемы с сердцем, повышает риск развития осложнений. Кроме того, если у пациента имеется нарушение свертываемости крови, гемофилия, это также повышает шансы на развитие осложнений.
Время является основным фактором в устранении последствий гиповолемического шока. Несвоевременно проведенные манипуляции или хирургическое вмешательство приводят к резкой потери жидкости, крови и состояние пациентов за короткие сроки ухудшается.
Поэтому распознавание признаков шока является важным фактором и полезной мерой предосторожности в чрезвычайной ситуации. Неправильное обращение может поставить под угрозу жизнь пострадавшего.
Видео о гиповолемический шоке
Гиповолемический шок:
