Кальций – один из наиболее важных макроэлементов в организме человека, выполняющий множество разнообразных функций. В крови кальций находится не только в связанном состоянии (в виде солей и в составе белков), но и в ионизированном виде (в виде свободных катионов). Особенное значение имеет состояние метаболизма кальция в детстве, при беременности и в пожилом возрасте.
Функции в организме
Кальций в крови находится в 3 видах:
- в составе белков;
- в составе солей;
- в виде свободных катионов.
Динамическое равновесие между различными видами элемента регулируется эндокринной и нервной системами. Метаболически активной является только ионизированная форма кальция.
Ионизированный кальций в крови участвует в следующих биохимических процессах:
- формирование и обеспечение постоянства структуры костной ткани;
- обеспечение нервной и нервно-мышечной проводимости;
- поддержание сердечной деятельности и сосудистого тонуса;
- контроль процесса свертываемости крови;
- регуляция продукции гормонов;
- регуляция тонуса вегетативной нервной системы;
- участвует в иммунных реакциях организма.
Как и при каких условиях вырабатывается
Кальций в организме не вырабатывается, а поступает с пищей. Всасывание кальция происходит в верхних отделах тонкого кишечника, чему способствуют лактоза, аскорбиновая кислота, витамин D. Особенно велика роль витамина D в процессе всасывания кальция.
Всасыванию кальция препятствует:
- избыток фосфора в пище;
- избыток жиров;
- избыток щавелевой кислоты и фитина;
- недостаток витамина D.
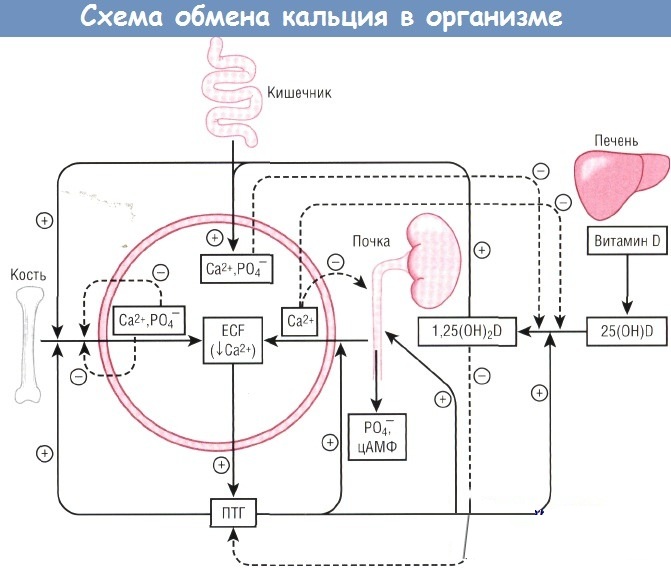
Ионизированный кальций в крови поддерживается на оптимальном и стабильном уровне, только при условии нормальной функции почек, когда фильтрация и реабсорбция катионов кальция не нарушены. Депонируется кальций в костных трабекулах.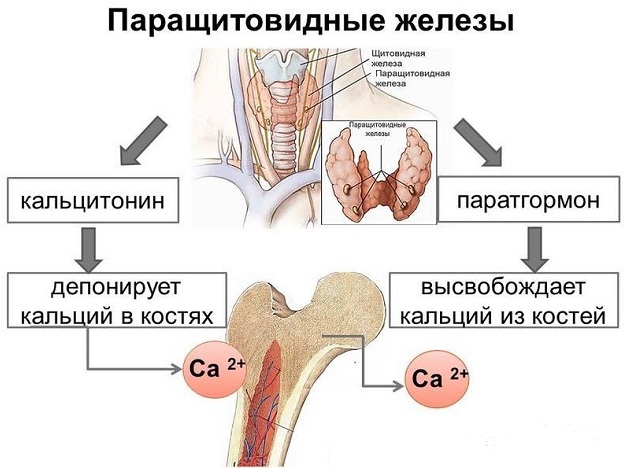
Стабильный уровень кальция в крови поддерживается эндокринной системой:
- когда уровень кальция в крови падает, активируется выработка паратгормона паращитовидными железами, который повышает уровень кальция за счет выведения его из костных депо и уменьшения экскреции катиона почками;
- когда уровень кальция повышен, активизируется щитовидная железа, вырабатывающая кальцитонин, направляющий избыток кальция в костное депо и усиливающий его выделение.
Таблица показателя в норме
| возраст | ионизированный кальций (ммоль/л) | общий кальций (ммоль/л) | ||
| педиатрия | ||||
| Новорожденные | 1,0-1,30 | 1,90 – 2,60 | ||
| От 3 месяцев до 2 лет | 1,10-1,37 | 2,25 – 2,75 | ||
| От 2 до 15 лет | 1,10-1,31 | 2,20 – 2,70 | ||
| терапия | ||||
| м | ж | м | ж | |
| От 15 до 50 лет | 1,05-1,26 | 1,10-1,25 | 2,10 – 2,50 | 2,20 – 2,50 |
| Свыше 50 лет | 1,10-1,25 | 1,10-1,25 | 2,20 – 2,50 | 2,20 – 2,50 |
Симптомы повышения и понижения
Количество кальция в крови должно быть стабильным, соответствующим нормальным показателям. Изменения в количестве этого макроэлемента как в одну, так и в другую сторону может иметь тяжелые последствия для организма.
Изменения в количестве этого макроэлемента как в одну, так и в другую сторону может иметь тяжелые последствия для организма.
Гипокальциемия
Если показатели кальция снижены умеренно, то клиника чаще всего отсутствует.
Если снижение количества кальция выраженное, то повышается нервно-мышечная возбудимость, приводящая:
- к появлению судорог и спазмов мышц рук, ног, спины;
- к парестезиям отдельных частей тела;
- к развитию аритмий разной степени тяжести.
Прогрессирующая гипокальциемия приводит к развитию диффузной энцефалопатии, которая проявляется:
- депрессией;
- деменцией;
- различными психозами.
При хронической форме гипокальциемии больные нередко отмечают трофические изменения кожи и ее придатков:
- сухость, шелушение, повышенную ранимость кожи;
- ломкость ногтей;
- выпадение волос.
Однако если концентрацию катионов кальция в крови быстро восстановить, все симптомы постепенно исчезают. Если в крови резко падает количество кальция, особенно его ионизированной формы, возникает тяжелое состояние, называемое тетанией или гипокальциемическим кризом.
Симптомы тетании следующие:
- болезненные тонические судороги симметричных групп мышц;
- затрудненное дыхание;
- онемение конечностей;
- полиурия;
- диарея;
- изменения артериального давления;
Главная опасность этого состояния – возможная остановка сердечной деятельности или дыхания.
Гиперкальциемия
При слабовыраженной и преходящей форме гиперкальциемии клиника может отсутствовать.
Для более тяжелых форм клиническая картина выражена:
- ЦНС (заторможенность, сонливость; ухудшение памяти, транзиторные психозы, возможно коматозное состояние);
- неврология (слабость в мышцах, парестезии, миалгии);
- ЖКТ (анорексия, запоры, абдоминальные боли);
- сердце и сосуды (повышение АД, тахикардия, блокады и аритмии);
- почки (увеличенное образование мочи, задержка в организме азотистых метаболитов, нарушение всех функций почек).
Причины повышения и понижения
Ионизированный кальций в крови поддерживается на постоянном уровне сложной регулирующей системой.
Причины, приводящие к нарушению кальциевого обмена, следующие:
- недостаточное или избыточное поступление макроэлемента с пищей;
- нарушение всасывания катионов в ЖКТ;
- нарушение функции эндокринных желез (щитовидная железа, околощитовидные железы; надпочечники);
- нарушение выведения кальция почками.
Гипокальциемия
Основными причинами гипокальциемии являются:
- гипопаратиреоз;
- гиповитаминоз D;
- гипертиреоз;
- различные заболевания кишечника, затрудняющие всасывание кальция;
- заболевания, приводящие к ахолии, затрудняющей метаболизм витамина D
- хронический алкалоз, уменьшающий долю ионизированного кальция в крови;
- недостаток магния, тормозящий секрецию паратгормона.
 Кроме этого к гипокальциемии может привести:
Кроме этого к гипокальциемии может привести:
- беременность и лактация;
- голодание;
- прием кортикостероидов, противоэпилептических препаратов (фенитоин, фенобарбитал), противотуберкулезных антибиотиков (рифампицин);
- переливание больших количеств цитратной крови.
Гиперкальциемия
Наиболее частыми причинами гиперкальциемии являются:
- гиперпаратиреоз;
- неопластические процессы;
- гранулематозные заболевания (в гранулемах продуцируются вещества, активизирующие витамин D);
- отсутствие двигательной активности при множественных травмах и тяжелых заболеваниях (активизируются остеокласты, что приводит к деструкции костей и гиперкальциемии);

- лекарственные препараты (при передозировке препаратов кальция, витамина D, тиазидных диуретиков, теофиллина).
Показания к исследованию
Показаниями к исследованию ионизированного кальция в сыворотке крови являются:
- клинические признаки избытка или недостаточности кальция;
- неопластические процессы;
- болезни почек (МКБ, пиелонефриты, нефриты, ХПН);
- кардио-сосудистая патология (ИБС, гипертоническая болезнь, аритмии различного генеза);
- неврологические заболевания (судороги различного генеза, нарушения чувствительности, мышечная слабость);
- патология костной системы;
- выраженная потеря веса;
- психические нарушения;
- предоперационная подготовка.
Мониторирование уровня кальция проводят при ургентных состояниях, когда больному вводят большие объемы водно-солевых растворов.
Как определяют
Количество ионизированного кальция в сыворотке крови можно определить различными методами химического анализа:
- колориметрия;
- турбидиметрия;
- фотометрия.
Наиболее экономичным и точным является метод ионометрии. Исследование проводят с помощью специальных электродов, на мембране электродов оседают исследуемые ионы, количество которых подсчитывается в анализаторе.
Подготовка и проведение анализа
Анализ на содержания кальция в сыворотке крови требует подготовки, и соблюдения некоторых простейших правил:
- кровь на анализ берется строго натощак в утренние часы;
- за неделю до обследования необходимо прекратить прием всех лекарств и биодобавок, если этого сделать нельзя, то на бланке направления для исследования перечисляются все препараты, получаемые пациентом, их дозировка и длительность приема;
- утром, перед забором крови, курить не рекомендуется;
- за день перед анализом следует отказаться от алкоголя, жирной пищи, не допускать переедания;
- накануне исследования не допускать физических и психических перегрузок.
Кровь берется в условиях процедурного кабинета одноразовым шприцем с соблюдением всех правил асептики и антисептики, с соблюдением следующих рекомендаций:
- плечо пациента нельзя сильно перетягивать жгутом;
- материал для анализа берется быстро;
- следует как можно быстрее отделить сыворотку от клеток;
- материал должен быть направлен в лабораторию в течение часа;
- материал не должен храниться в холодильнике.
Расшифровка результатов
При расшифровке анализа на содержание ионизированного кальция в крови должны быть учтены пол и возраст пациента. Несоответствие показателей нормам не всегда говорит о наличии заболевания. Такие изменения могут быть следствием беременности, лактации, чрезмерно строгих диет, приема медикаментов.
Анализ на ионизированный кальций проводится в комплексе с определением pH крови. Между этими показателями существует обратно пропорциональная зависимость, чем ниже значения pH крови, тем выше уровень ионизированного кальция.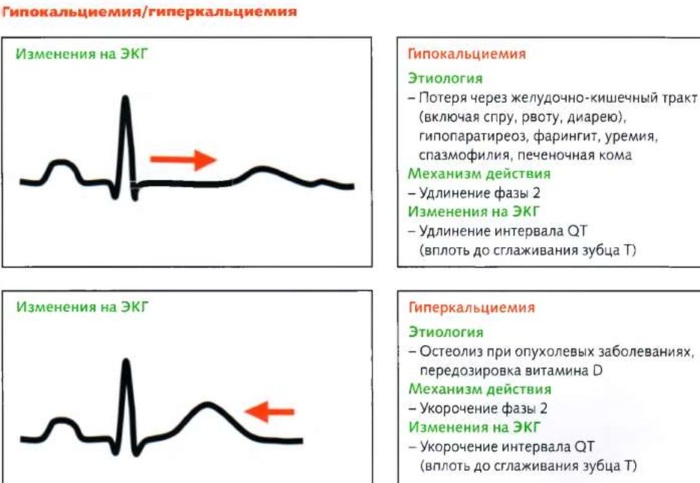
Гипокальциемия – состояние, при котором у взрослых уровень ионизированного кальция в крови ниже 1,07 ммоль/л, а уровень общего кальция ниже 1,87 ммоль/л. Основная причина гипокальциемии – гипофункция паращитовидных желез.
Гиперкальциемия – состояние, при котором у взрослых уровень ионизированного кальция больше 1,3-1,5 ммоль/л, а уровень общего кальция выше 3,0 ммоль/л, при нормальном содержании белка. Существует две основных причины стойкого повышения кальция в крови: гиперпаратиреоз и неопластическая патология.
Когда необходимо обратиться к врачу
Если появились симптомы, подозрительные на нарушение кальциевого обмена, либо в крови, сданной в профилактических целях, изменено содержание общего или ионизированного кальция, необходимо сразу же обратиться к терапевту.
Врач, после физикального осмотра, назначит дополнительные обследования:
- биохимический анализ крови (креатинин, мочевина, белки);
- ионограмма (кальций, фосфор, хлор);
- содержание витамина D и паратиреоидного гормона;
- суточная экскреция кальция с мочой;
- сонография и компьютерная томография паращитовидных желез;
- денситометрия костей.
После обследования больной направляется на лечение к узкому специалисту (эндокринологу, нефрологу, онкологу).
Как привести в норму
Методы коррекции изменений кальциевого обмена зависят от основного заболевания, вызвавшего эти нарушения, уровня кальция в сыворотке кров и сопутствующей патологии.
Гипокальциемия
При этом состоянии необходимо не только восполнить дефицит кальция в крови, но и устранить причину вызвавшую его.
При тяжелом остро возникшем гипокальциемическом кризе, соли кальция вводят внутривенно. Чаще всего используется глюконат кальция (10% глюконата кальция + 5% глюкозы в\в капельно). Хлорид кальция может вызвать тромбофлебит, поэтому используется реже.
При умеренно выраженной гипокальциемии (после удаления щитовидной железы или аденомы паращитовидных желез) бывает вполне достаточным прием солей кальция внутрь. Однако при субтотальной паратиреоидэктомии на фоне почечной недостаточности гипокальциемия может быть очень тяжелой.
Для профилактики подобных осложнений необходимо в постоперационный период вводить соли кальция в больших дозах в/в (1 г/сутки на протяжении 5-10 дней), прежде чем перевести пациента на пероральный прием солей кальция и витамина D.
При хроническом снижении уровня кальция в крови, вызванным гипопаратиреозом или почечной недостаточностью назначают препараты кальция внутрь вместе с витамином D (глюконат кальция 1000 мг/сутки на 2 приема, цитрат кальция 600 мг/сутки на 2 приема+Кальцитриол 0,25-0,5 мг/сутки).
В случае гипокальциемии, вызванной почечной недостаточностью лечение должно включать ограничение поступления фосфатов с пищей, чтобы избежать развития гиперфосфатемии.
Гиперкальциемия
Пациенты при гиперкальциемии любой степени тяжести лечатся в стационаре (нефрологическом или эндокринологическом). Тяжелые формы гиперкальциемии лечатся в реанимационных отделениях. Лечение направлено на все звенья обмена кальция в организме.
Подавление всасывания кальция в кишечнике
Для этих целей используют:
- глюкокортикоиды (преднизолон 5-10 мг/сутки 1 раз, гидрокортизон 100-200 мг в/в);
- противомалярийные препараты (хлорохин 250 мг/сутки 1 раз);
- фосфатные соли калия и натрия (фосфат калия 0,15 ммоль/кг в/в капельно, фосфат натрия 15-30 ммоль/сутки), фосфаты противопоказаны при почечной недостаточности.
Повышенное выделение кальция через почки
Вначале вводят в/в изотонический физиологический раствор (0,9%), затем назначают петлевые диуретики (лазикс 20-40 мг/сутки) для форсированного диуреза.
Подавление разрушения костной ткани
Здесь используются препараты, подавляющие активность остеокластов:
- кальцитонин 4-8 МЕ/кг/сутки на 2 инъекции;
- бифосфонаты (памидроновая кислота 15-30 мг в/в капельно, золедроновая кислота 4-8 мг в/в капельно).

При неэффективности всех перечисленных методов, и общем тяжелом состоянии больного, применяют гемодиализ.
Оперативное удаление паращитовидных желез
Это наиболее эффективный способ лечения гиперкальциемии при повышенной активности паращитовидных желез.
Лекарственные препараты
Лечение нарушений кальциевого обмена — сложная задача. Чтобы не допустить перехода гипокальциемии в гиперкальциемию и наоборот, дозы всех препаратов подбираются индивидуально, учитывая заболевание, вызвавшее патологию, пол, возраст, показатели кальциевого обмена.
В период лечения постоянно проводят наблюдение за pH крови, основными показателями биохимии крови и ионограммы. Длительность курсового лечения определяется также индивидуально: стараются поддерживать показатели кальция крови на низших границах нормы для гипокальциемии и на высших — при гиперкальциемии.
Гипокальциемия
Монокомпонентные препараты кальция:
- Витакальцин 1000 мг/сутки на 4 приема;
- Скоралайт 750-1000 мг/сутки на 2-3 приема.
Комбинированные препараты
- Натекаль 2 таблетки/сутки на 2 приема;

- Кальций D3 Никомед 2 таблетки/сутки на 2 приема.
Витаминно-минеральные комплексы:
- Компливит 2 таблетки/сутки на 2 приема
- Мульти Табс 1 таблетку/сутки на 1 прием.
Препараты витамина D
- Эргокальциферол 3000 МЕ/сутки (40-45 дней);
- Холекальциферол 7500-15000 МЕ/сутки.
Гормональные препараты
- Паратиреоидин 1,0-2,0 мл через день
Гиперкальциемия
Препараты, препятствующие резорбции костной ткани
- кальцитонин 6-8 ЕД./кг каждые 6-12 часов
- дифосфонаты: (этидронат натрия 7,5 мг/кг в/в капельно; памидронат натрия 15-45 мг/сутки; алендронат натрия 40 мг/сутки);
- фосфаты калия и натрия 1000-1500 мг/сутки.
Препараты, усиливающие выделение кальция
- Солевые растворы и петлевые диуретики (0,9% физиологический раствор или 5% раствор глюкозы 4-8 литров/сутки + фуросемид 20-40 мг каждые 3-6 часов).
Препараты, подавляющие всасывание кальция
- Глюкокортикоиды (преднизолон 30-60 мг/сутки)

- Целлюлозы натрия фосфат 15 г/сутки на 3 приема
Народные методы
Фитотерапия применяется после консультации с лечащим врачом, как дополнение к основному лечению.
Гипокальциемия
Свежевымытые листья и молодые побеги крапивы пропускается через соковыжималку. После чего чистый крапивный сок разбавляют холодной кипяченой водой в пропорции 1:3, смесь кипятят в течение 3 минут. Принимают 3 чайных ложки /сутки на 3 приема (3 месяца).
Трава зверобоя (1 столовая ложка) заливается кипятком(1 стакан) и выдерживается на водяной бане (15 минут). Настаивают 1 час. К настою добавляют 100 грамм меда и 1 столовую ложку лимонного сока. Пьют настой по 3 столовых ложки/сутки на 3 приема (2 месяца).
Мед и сливочное масло в пропорции 2:1 перемешивают и растапливают на водяной бане, в остуженную смесь добавляют лимонный сок. Пьют 3 столовые ложки/сутки на 3 приема.
Гиперкальциемия
Снизить концентрацию ионизированного кальция в крови фитотерапия вряд ли сможет, а вот против кальцинатов на стенках сосудов она достаточно эффективна.
1 столовую ложку измельченных листьев артишока заливают 1 стаканом кипящей воды и настаивают. После остывший настой выпивают. Пьют настой артишока 1 раз в сутки 1 месяц.
Корни стальника, одуванчика, лопуха по 10 грамм заливают водкой (300 мл). Настаивают 1 месяц. Пьют по 10 капель/сутки на 2 приема.
Прочие методы
Диетотерапия
Кальций в кровь поступает в кровь двумя путями: с продуктами питания и из костных депо. Это и определяет роль диетотерапии при нарушениях кальциевого обмена.
Ионизированный кальций в крови заметно повышается или понижается в зависимости от пищевых предпочтений пациента.
При гипокальциемии рекомендуют увеличить в меню:
- кисломолочные продукты (йогурт, кефир, творог, сыр);
- соевые продукты (сыр тофу, соевый соус);
- морепродукты и морская рыба в консервах (креветки, сардины в масле, тюлька, хамса);
- овощи и зелень (сельдерей, капуста, оливки);
- сухофрукты (изюм, курага);
- крупы (рис, гречка).
При гиперкальциемии, прежде всего, необходимо исключить или уменьшить потребление продуктов богатых кальцием, кроме того рекомендуются:
- блюда с большим содержанием фосфора (курица, индейка, свинина);
- сладости, рафинированный сахар;
- соленья;
- из овощей – картофель, баклажаны, помидоры.
УФО
Ультрафиолетовое излучение – это электромагнитные волны длиной 180-390 нм. Воздействие УФ облучения приводит к тому, что образуются молекулы с новыми химическими свойствами. При воздействии УФ волн средней длины (280-329 нм), стимулируется выработка витамина D3, витамина C и A. Что и используется при лечении рахита.
Гемодиализ и перитонеальный диализ
При угрожающей жизни гиперкальциемии, а также почечной или сердечной недостаточности применяют перитонеальный диализ или гемодиализ. Методы позволяют быстро снизить уровень кальция в крови. Однако быстрое снижение кальция в крови может привести к резкому снижению артериального давления. Поэтому процедуры проводят при постоянном контроле АД и ЭКГ.
Возможные осложнения
Нарушение кальциевого обмена без должной терапии, грозит очень тяжелыми последствиями.
Недостаток ионизированного, активного кальция в сыворотке крови, может привести к таким тяжелым патологиям как:
- сердечная недостаточность;
- нарушение свертываемости крови;
- остеопороз;

- нарушение иммунитета;
- нарушения со стороны глаз (катаракта, расстройство функции хрусталика);
- неврологические и психические расстройства.
Очень тяжелым осложнением является тетания, смерть при которой возникает при остановке дыхания или сердечных сокращений.
К тяжелым последствиям может привести и гиперкальциемия:
- остеопороз, патологические переломы;
- МКБ;
- острый панкреатит;
- непроходимость кишечника;
- кальцифицирующая уремическая артериолопатия;
- тяжелые формы аритмии.
Самым опасным состоянием, симптомом которого является избыыток ионизированного кальция в крови, считается гиперкальциемический криз, смерть при котором наступает от почечной или сердечной недостаточности.
Видео об анализе на кальций
Анализ крови на кальций:

Самое главное, чтобы кальций усваивался полностью и не скапливался в организме. Этот микроэлемент может оседать на стенках сосудов, что делает их ломкими. Как фармацевт, советую эваларовский активатор кальция принимать. самое важное что в составе дополнительно идет витамин к2, он как раз способствует усвоению кальция.