При ишемической болезни сердца нарушается кровоснабжение миокарда. Это средний мышечный слой органа, который составляет основную часть его массы. В результате развития симптомов патологии без их лечения возможно появление различных осложнений.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца (симптомы и лечение учитываются при диагностике) – это патология, при которой нарушается кровоснабжение миокарда. Сокращённо заболевание называется ИБС. Коронарные сосуды поражаются, кровь ограниченно поступает к сердцу либо вообще не протекает к органу.
Миокард – это самая толстая мышца сердца, которая расположена в середине. Она участвует в перекачивании крови.
Благодаря миокарду, сердце обладает следующими свойствами:
- автоматическая работа без внешней стимуляции – сердце ритмично сокращается;
- проводимость импульсов;
- реагирование на внешние и внутренние факторы.
Формы ишемии сердца
У ишемической болезни есть классификация. В таблице указаны формы ИБС.
| Название | Описание |
| Внезапная коронарная смерть | Другие названия – первичная остановка сердца, ВКС. Летальный исход, который происходит вследствие прекращения деятельности органа. Разновидность ИБС встречается у взрослых людей в возрасте 45 – 75 лет. Внезапный летальный исход – это прекращение жизнедеятельности организма, которое наступает в течение 6 часов от начала проявления сердечных нарушений. Разновидность ИБС всегда появляется неожиданно и не зависит от наличия патологий ССС. Не всегда состояние приводит к летальному исходу. Можно нормализовать функционирование сердца, если реанимационные мероприятия оказаны своевременно. |
| Стенокардия | Другое название – грудная жаба. У человека появляются приступообразные боли в области сердца. Неприятные ощущения возникают в результате недостаточного кровоснабжения миокарда. Стенокардия бывает нескольких видов:
|
| Инфаркт миокарда | Некроз мышцы, который развивается в результате острого нарушенного кровообращения. Стадии инфаркта:
1. Начальная. Другое название – период повреждения. Стадия длиться до 3 суток. Волокна повреждаются, в результате нарушается кровообращение. 2. Острая. Длительность стадии – от 1 до 21 суток. Постепенно зона повреждения уменьшается, так как один участок волокон погибает, а другой – пытается восстановиться и снижает кровообращение. 3. Подострая. Длительность стадии – от 3 до 12 мес. Глубоко повреждённые волокна отмирают. А другие – восстанавливаются, переходят в зону ишемии (сниженного кровообращения). 4. Рубцовая. Другое название – конечная стадия. Волокна рубцуются на протяжении всей жизни человека. Здоровые участки соединяются в месте некроза. |
| Постинфарктный кардиосклероз | Происходит рубцевание отмерших тканей. Разновидность ИБС появляется не только в результате инфаркта миокарда, но и при инфекционных заболеваниях. |
| Нарушение сердечного ритма | Другое название – аритмия. Это разновидность ИБС, при которой нарушается частота, ритмичность, последовательность сокращения и возбуждения сердца. Классификация:
|
| Сердечная недостаточность | Состояние, которое развивается в результате ослабленной сократительной активности миокарда. Недостаточность сердца – это не самостоятельное заболевание. Нарушение появляется в результате ИБС, артериальной гипертензии. Сердечная недостаточность бывает нескольких видов:
|
| Безболевая ишемия сердца | Кровоснабжение миокарда временно нарушается. В качестве симптомов не появляется боль, но на кардиограмме можно заметить нарушения в работе сердца. Разновидность ИБС проявляется в виде самостоятельного отклонения либо сочетаться с другими формами ишемии. |
Помимо международной квалификации, появились новые разновидности ИБС.
А именно:
- Гибернирующий миокард. Другое название – спящий. Состояние представляет собой длительное нарушение функциональности миокарда вследствие хронической ИБС или повторных эпизодов ишемии.
- Оглущённый миокард. Снижение сократимости миокарда, которое возникает на фоне нарушенного кровотока. Мышца поражается, но его клетки не гибнут.
- Синдром Х. Артерии изменяются, уменьшается их просвет. По симптоматике заболевание схоже с атеросклерозом коронарных сосудов.
Причины ИБС
Ишемическая болезнь сердца (симптомы и лечение взаимосвязаны в выборе тактики терапии) возникает по разным причинам.
К ним относятся следующие факторы:
- Атеросклероз – это основная причина развития ИБС. Холестериновые бляшки оседают на стенках коронарных сосудов. Далее замедляется движение крови. Внутри артерий появляются маленькие трещины, в которые проникает холестерин. Иммунитет определяет его как инфекцию и направляет макрофаги. Они могут поглощать и переваривать вредные вещества. Макрофаги забирают холестерин, а вместе с ним и белые клетки крови. Воспалённые белки образуют бляшку. Из-за отложения солей, просвет сосуда уменьшается, нарушается естественное течение крови. Внутренние органы не могут нормально функционировать. В результате недостаточного кровоснабжения сердца, появляется коронарный атеросклероз.

- Спазмирование коронарных сосудов. Их гладкая мускулатура сужается, миокарду не хватает питания. Состояние развивается при отсутствии терапии атеросклероза.
- Наследственные нарушения коронарных сосудов – внутриутробные пороки развития.
- Аневризм аорты – расширение самой крупной артерии в организме.
Ишемическая болезнь сердца заключается в неполноценном снабжении миокарда кровью, кислородом и питательными веществами.
Такое развивается по следующим причинам:
- поражение коронарных сосудов;
- увеличенная нагрузка на сердце;
- заболевание сердца сочетается с нарушенным метаболизмом.
Факторы риска
Ишемическая болезнь сердца может возникать при наличии факторов риска. То есть вероятность появления заболевания увеличивается. Это необходимо учитывать при возникновении симптомов, а также назначении лечения.
Факторы риска, которые увеличивают вероятность ИБС:
- возрастная категория – если мужчина старше 45 лет, а женщине более 55 лет;
- порок сердца, диагностированный до 55 лет у мужчин, и до 65 лет у женщин;
- повышенное артериальное давление;
- сахарный диабет;
- злоупотребление вредными привычками – курение, спиртные напитки;

- повышенное количество холестерина в крови;
- недостаток полезных веществ в организме;
- большой вес;
- нерациональное питание;
- отсутствие физической активности;
- длительное применение некоторых групп лекарственных препаратов – к примеру, гормональные контрацептивы, антибиотики;
- частые стрессовые ситуации;
- нарушенный режим труда и отдыха;
- половая принадлежность – мужчинам часто передаётся ИБС;
- нарушенная свёртываемость крови;
- инфекционное поражение – атеросклероз может развиваться после герпеса, тонзиллита.
Боли при ИБС
Болевые ощущения при ИБС зависят от разновидности заболевания. Подробная информация указана в таблице.

| Вид ИБС | Описание боли |
| Внезапная коронарная смерть | Неприятные ощущения возникают за грудиной. Характер боли – давящий или сжимающий. |
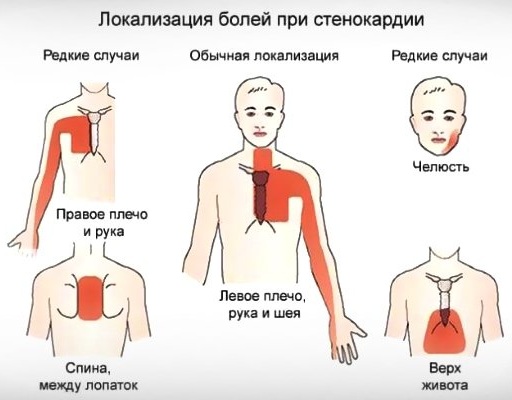
| Стенокардия | У боли при стенокардии есть особые признаки. Сначала возникает дискомфорт в груди. Затем появляется боль, которая обладает следующими особенностями:
|
| Инфаркт миокарда | Чаще всего об инфаркте миокарда можно судить по появлению боли за грудиной, которая имеет острый, жгучий, давящий характер. Дискомфорт может локализоваться в верхней конечности, шее, спине. А также боль отдаёт в нижнюю челюсть.
Но не всегда дискомфорт типичный. При инфаркте миокарда боль может маскироваться. Различают абдоминальный вид дискомфорта. Неприятные ощущения в брюшной полости, которые нетипичны для инфаркта. Дискомфорт острого характера, локализуется в правом боку, но затем может распространяться по всему животу. |
| Постинфарктный кардиосклероз | Для состояния характерна боль в груди, она имеет жгучий и давящий характер. Дискомфорт отдаёт в плечо или верхнюю конечность. |
| Нарушенный сердечный ритм | При аритмии могут наблюдаться боли в области сердца, которые имеют ноющий или колющий характер. Иногда дискомфорт настолько сильный, что доводит до обморока. При нарушенном сердечном ритме может быть боль в спине. |
| Сердечная недостаточность | Боль в сердце сдавливает, сжимает. Дополнительно она может проявляться как колющая и режущая. |
| Безболевая ишемия | Болевые ощущения отсутствуют. |
Признаки болезни
При ишемической болезни сердца проявляются различные симптомы. Признаки зависят от классификации ИБС. Подробная информация указана в таблице.
| Название разновидности ИБС | Симптоматика |
| Внезапная коронарная смерть | Симптом, который может заметить сам человек – это внезапное снижение ранее переносимых нагрузок. К примеру, если до этого можно было подняться на 5 этаж без проблем, то теперь затруднительно пройти 200 м. Дальнейшие симптомы коронарной смерти:
Перед данной разновидностью ИБС могут появляться предвестники. К примеру, учащение сердцебиения, головокружение. |
| Стенокардия | Помимо боли, при стенокардии нарушается эмоциональный фон. Человек боится смерти, постоянно нервничает. Дополнительно возникает одышка и быстрая утомляемость при минимальной нагрузке.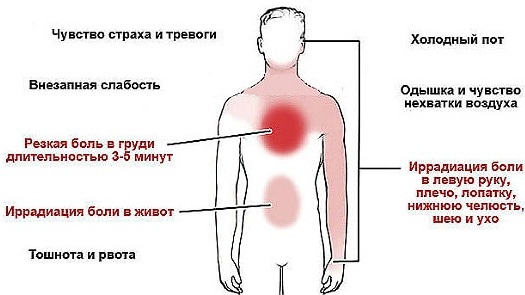 |
| Инфаркт миокарда | Помимо боли, при инфаркте миокарда появляются следующие симптомы:
|
| Постинфарктный кардиосклероз | Симптомы:
|
| Нарушение сердечного ритма | Признаки состояния:
Если случай тяжёлый, то дополнительно добавляется обморок. |
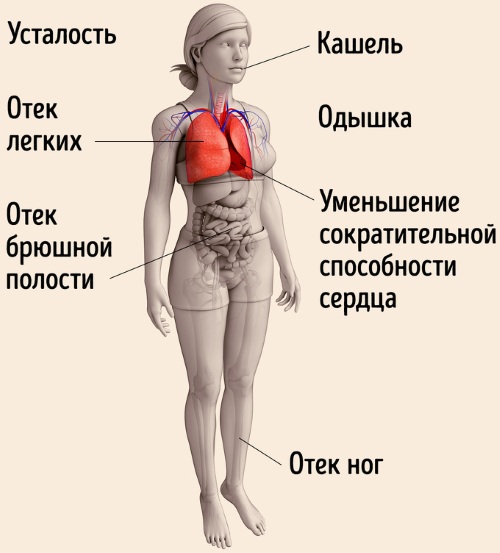
| Недостаточность сердца | Симптомы острой недостаточности в правом желудочке:
Признаки острой недостаточности в левом желудочке:
При хронической недостаточности появляются следующие симптомы:
|
| Безболевая ишемия | По симптомам, заболевание может быть схоже с другими патологиями – сахарный диабет, тромбоз. Признаки:
|
Осложнения
Ишемическая болезнь сердца (симптомы и лечение – это взаимосвязанные факторы) провоцирует осложнения. Самые серьёзные последствия ИБС – кома и летальный исход.
Когда нужно обращаться к врачу? Диагностика
Лечение ИБС находится в компетенции врача – кардиолога. Поэтому при подозрении на заболевание необходимо посетить врача. Он проведёт опрос, изучит историю болезни. Дополнительно понадобится осмотр тела человека. После этого, возможно, нужно будет проконсультироваться с кардиохирургом.
Симптомы, при которых необходимо вызывать лечащего врача или скорую помощь:
- сильное сердцебиение;
- боль за грудиной яркая, её невозможно терпеть;
- сильное нарушение координации;
- обморочное состояние;
- урежение пульса и дыхания;
- коматозное состояние.
Для уточнения диагноза необходимо полное обследование организма. Оно включает в себя:
- сдачу общего анализа крови и мочи – по результатам определяют значение важных показателей (эритроциты, гемоглобин и другое);
- сдачу биохимического анализа – определяют значение глюкозы, холестерина и других показателей;
- электрокардиограмму (ЭКГ) – процедура помогает выявить отклонения в работе сердца;
- ультразвуковое исследование (УЗИ) – по результатам можно выявить размер сердца, отклонения в развитии органа;
- магнитно-резонансную томографию (МРТ) – высокоинформативное исследование, по результатам которого можно определить размер органа, оценить его функциональность;
- биопсию сердца – забирают небольшую ткань миокарда, отправляют в лабораторию;
- нагрузочный тест;
- холтеровское исследование;
- ЭхоКГ;
- коронароангиографию.
Нагрузочные тесты
Другое название нагрузочных методик – стресс-тест. Они бывают нескольких видов. Но принцип одинаковый – сердце обследуют при физической активности. Это помогает полностью рассмотреть орган. В состоянии покоя может не быть полной картины нарушения деятельности сердца.
Положительные качества нагрузочных тестов:
- выявление отклонений в работе сердца ещё на начальном этапе;
- возможность изучения отклонений в работе сердца, которые не видны в состоянии покоя;
- можно выявить переносимость организма.
Поэтому нагрузочные тесты часто применяют у людей, чьи профессии связаны с повышенной нагрузкой – пожарные, водители. А также данный метод диагностики используют спортсмены, чтобы рассчитать допустимую нагрузку и эффективнее проводить тренировки.
Популярные тесты:
- Степ-тест. Другое название – ходьба. Сначала снимают показатели сердца, когда человек находится в покое. Для этого используют аппарат ЭКГ. Затем необходима физическая активность – бег, приседания и другое. Далее проводят ЭКГ. Если необходимо, то процедура потребуется 3-й раз. Обычно повторное ЭКГ делают спустя 5 – 10 мин. после нагрузки.
- Велоэргометрия (ВЭМ). Человек занимается на велосипеде, который подключён к компьютеру. Кардиолог регулирует нагрузку в зависимости от поставленной задачи диагностирования. ЭКГ снимают в состоянии покоя, при проведении ВЭМ и после прекращения нагрузки.
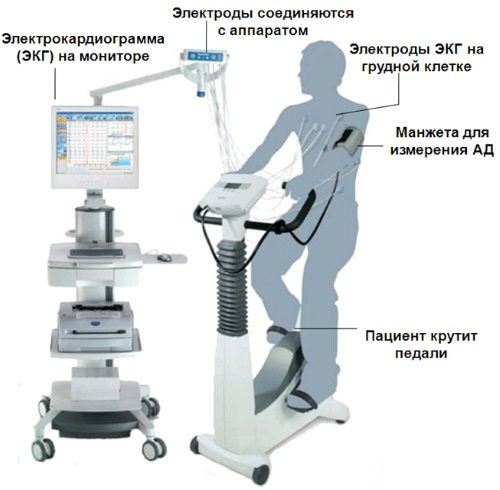
- Тредмил-тест. Похож он на ВЭМ, но диагностика проводится на беговой дорожке. Кардиолог может более точно корректировать нагрузку – увеличивать скорость или изменять уклон аппарата. По сравнению с ВЭМ, тредмил-тест не имеет ограничений по росту и весу, поэтому к диагностике допускаются дети, взрослые.
Нагрузочный тест в сочетании с визуализирующими методиками
В качестве нагрузочных тестов с визуализирующими методиками, используют следующие процедуры:
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ). В организм человека вводят препарат. Затем делают компьютерную томографию. Если кровоток миокарда нормальный, препарат распределяется равномерно. Когда кровоснабжение мышцы снижено, можно заметить дефекты.
- Позитронная эмиссионная томография (ПЭТ). В организм вводят радиоактивный изотоп. При помощи томографии следят за питанием миокарда. По результатам можно сделать вывод о снабжении сердца.
- Перфузионная магнитно-резонансная томография коронарного русла (ПМРТ). В организм человека вводится вещество, которое окрашивает сосуды. После ПМРТ можно сделать вывод о работе миокарда.
Холтеровское мониторирование
Сокращённое название, которое используют кардиологи – холтер.
По результатам процедуры можно сделать вывод о следующих пунктах:
- функциональность миокарда в привычных условиях, а также при воздействии физической активности;
- функциональность сердца в ночное и дневное время;
- нарушение сердечного ритма;
- изменения работы сердца при наличии кардиостимулятора.

Ишемическая болезнь сердца диагностируется мониторированием по Холтеру
Кожный покров в области груди обезжиривают при помощи специального спиртового раствора. К телу человека прикрепляют небольшой прибор, вес которого не превышает 500 г. Далее крепят электроды.
Стандартное время проведения процедуры – 24 часа. Но, если нужна более длительная диагностика, продолжительность может быть увеличена до 2 – 7 суток.
При постановке холтера, врач подскажет, какие действия лучше не делать. К примеру, запрещается слишком сильная физическая активность, так как прибор может выключиться или результат будет неправильный. А также от повышенного потоотделения электроды не будут держаться. В остальном нужно придерживаться привычного образа жизни.
Когда необходимый промежуток времени прошёл, прибор снимают, подключают устройство к компьютеру. Цифровая система анализирует полученные данные.
ЭхоКГ
Полное название процедуры – эхокардиография. Для проведения используется специальный аппарат, который излучает ультразвук. Проходя через сердце, волны отражаются тканями органа.
Продолжительность процедуры варьируется от 30 до 40 мин. Датчик прикладывается к нескольким областям кожного покрова. В процессе ЭхоКГ обращают внимание на сократимость миокарда, деятельность клапанов, работу сердца.
Коронароангиография
По результатам процедуры можно выявить особенности строения системы кровообращения. Коронароангиография – это оперативное диагностическое вмешательство. Поэтому процедура проводится только в клинике.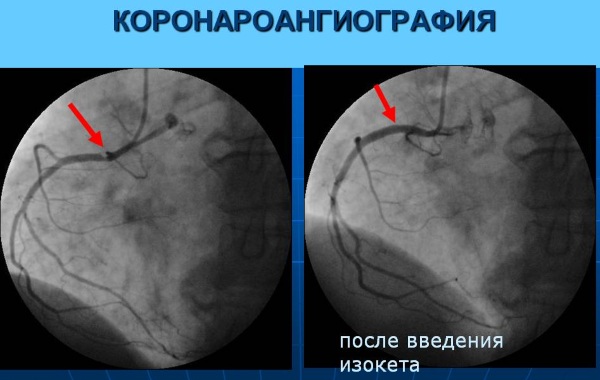
На коже делают разрез, через который вводится зонд (длинная и тонкая трубка). Процесс продвижения катетера до сердца контролируется при помощи камеры. Через зонд вводится контрастное вещество. Далее проводят рентген. На протяжении всей процедуры контролируют пульс человека.
Медикаментозное лечение
Ишемическая болезнь сердца (симптомы и лечение являются взаимосвязанными факторами) – это патология, при которой могут использовать медикаментозную терапию. Лекарственные препараты уменьшают проявление негативной симптоматики и облегчают самочувствие человека.
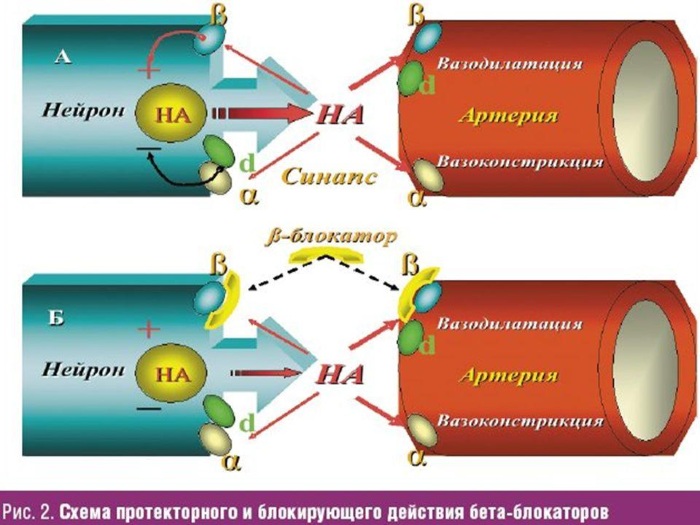
Β-адреноблокаторы
Группа препаратов снижает потребность миокарда в кислороде, уменьшает частоту сердечных сокращений и кровяное давление. При приёме В-адреноблокаторов увеличивается продолжительность жизни человека с ИБС.
Чаще всего назначают следующие препараты:
- Метопролол.
- Атенолол.
- Бисопролол.
- Конкор.
- Беталок.
Антиагреганты

Препараты, которые уменьшают вероятность образования тромбов.
При ИБС часто назначают:
- Ацетилсалициловую кислоту.
- Кардиомагнил.
- Тромбо АСС.
- Ацекардол.
Статины и фибраты
Статины ускоряют выведение плохого холестерина. В результате улучшается общее состояние сосудов, улучшается эластичность их стенок. Дополнительно препараты устраняют симптомы повышенного холестерина.
При ИБС назначают следующие лекарства:
- Аторвастатин.
- Аторис.
- Крестор.
- Розувастатин.
Фибраты снижают выработку триглицеридов, липопротеинов высокой и низкой плотности. А также препараты повышают синтезирование хорошего холестерина.
Медикаменты:
- Клофибрат.
- Фенофибрат.
- Липантил.
Антикоагулянты
Медикаменты способствуют разжижению крови. В результате снижается вероятность тромбообразования. К группе относится Гепарин, Варфарин, Ксарелто.
Нитраты
Медикаменты устраняют приступ стенокардии. А также нитраты используются для предотвращения осложнений в случае острого инфаркта миокарда. Группа препаратов расширяет сосуды, кровь быстрее поступает к миокарду и снабжает его кислородом.
В итоге можно избавиться от болевых ощущений в груди. Дополнительно нитраты улучшают текучесть крови, предотвращают тромбообразование. К группе относится Нитроглицерин, Нитроспрей, Нитроминт.
Антиаритмики
Препараты нормализуют сердечный ритм. К группе относится Верапамил, Дигоксин, Амиодарон.
Диуретики
Лекарственные препараты ускоряют выведение лишней жидкости из организма. В результате уменьшается отёчность, снижается нагрузка на сердце. К группе относится Верошпирон, Диувер, Гидрохлортиазид.
Другие методы
Помимо лекарственных препаратов, при ИБС могут использовать другие методы терапии. Чаще всего применяют коронарную ангиопластику и стентирование, аортокоронарное шунтирование.
Коронарная ангиопластика и стентирование
Операция используется для открытия сосуда (если он заблокирован холестериновой бляшкой) и восстановления кровотока. Перед процедурой человеку вводят местную анестезию.
В бедренной (около паховой области) или радиальной (на запястье) артерии делают прокол. Предварительно кожный покров отрабатывают спиртовым раствором. Далее в артерию вводят катетер, на конце которого есть баллон.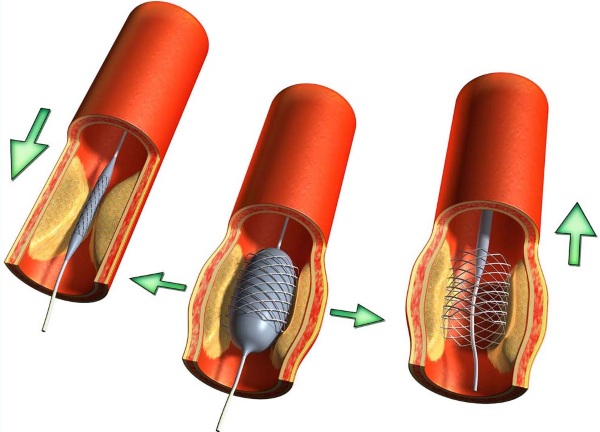
Трубка продвигается к месту закупоривания. Баллон медленно раздувают, вдавливая бляшку в стенки артерии. Затем происходит сдувание. Действия с баллоном повторяют несколько раз. Далее все инструменты извлекают из сосуда.
Если диаметр артерии более 3 мм, нужно проводить стентирование. Специальное устройство (стент) вводят в сосуд. Благодаря решетчатой конструкции происходит расширение артерии. Таким образом эффект более стойкий. После проведения процедуры стенд навсегда остаётся в сосуде.
Аортокоронарное шунтирование
При операции создают новый сосудистый путь для движения крови. Хирург прокладывает его в обход артерии, которая закупорена холестериновой бляшкой. По результатам процедуры можно улучшить кровоснабжение миокарда. Для шунтирования используются сосуды пациента. Это может быть часть лучевой артерии верхней конечности, подкожная вена ноги.
С одной стороны шунт присоединяется к аорте, а с другой – к сердечной ветви, которая заблокирована тромбом. При операции человека подключают к системе искусственного кровообращения. Устройство будет осуществлять кровоток по организму вместо сердца. Но возможно вмешательство без выполнения этого пункта, главный орган будет работать.
Значение питания при ИБС
При ИБС необходимо правильно питаться. Так можно уменьшить нагрузку на сердце и улучшить самочувствие человека.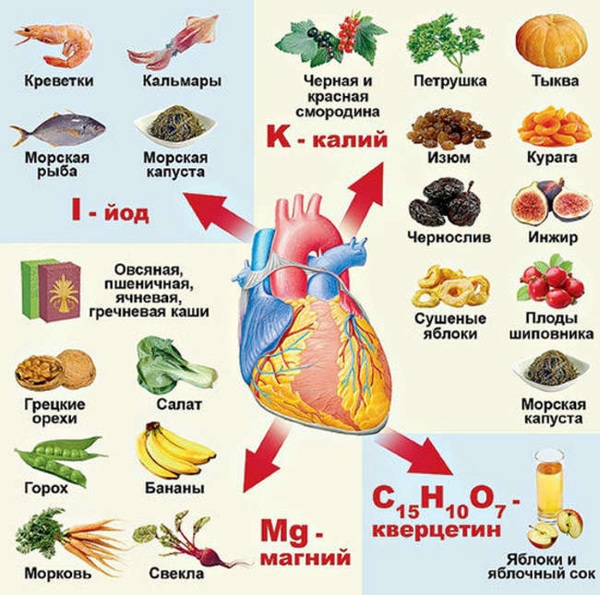
Принципы питания:
- Частые приёмы пищи – до 6 раз в сутки. Нужно соблюдать перерывы между едой – от 3 до 4 часов. Размер порции – до 300 г.
- Убрать из рациона жирные, жареные, копчёные блюда.
- Уменьшить количество сладкого, мучного.
- Заменить жирное мясо низкокалорийным – вместо свинины и баранины лучше покупать курицу, индейку;
- Молочные продукты должны быть низкокалорийными.
- В рационе должны преобладать овощные супы, каши.
- Лучше готовить еду паровым методом, отваривать либо запекать в духовке.
- Нужно помнить о питьевом режиме – не менее 1 л чистой негазированной воды в сутки. Рекомендуется исключить сладкие напитки, крепкий кофе и чай.
Значение физической активности
Нагрузки при ИБС помогают снизить проявление симптомов и облегчить самочувствие человека. Но не нужно заниматься профессиональным спортом или сильно нагружать организм. Сначала достаточно зарядки по утрам. Затем можно усилить нагрузку и выбрать для себя любимое занятие – езда на велосипеде, ходьба.
Прогноз
Прогноз при ИБС зависит от разновидности заболевания и стадии. А также берут во внимание сопутствующие патологии. Но ИБС – это неизлечимое состояние. Нельзя полностью избавиться от заболевания.
Но с такой патологией жизнь человека может быть увеличена ещё на 20 – 50 лет, если придерживаться всех рекомендаций специалиста. При помощи терапевтических мер допускается остановка прогрессирования заболевания.
Под ишемической болезнью сердца подразумевается нарушение кровообращения миокарда. Это мышца, которая участвует в перекачке крови. Существуют разные формы ИБС – инфаркт миокарда, стенокардия, кардиосклероз. Для каждой разновидности присущи свои симптомы.
В качестве лечения используют лекарственные препараты и операцию (ангиопластика, шунтирование). Самое главное – это своевременно посетить кардиолога или вызвать скорую помощь. Если соблюдать все рекомендации врача, можно остановить прогрессирование болезни, снизить вероятность осложнений.
Оформление статьи: Владимир Великий
Видео об ишемической болезни сердца
В чем опасность ишемии сердца:
https://www.youtube.com/watch?v=GDWlGZfMoZs