Анализ на аллергию у взрослых и детей – вид диагностического исследования, позволяющий с высокой степенью достоверности выявить фактор, вызывающий аллергическую реакцию и определить, насколько велик риск ее развития для пациента. Важно знать, в каких случаях требуются подобные исследования, как выполняются и что необходимо для получения достоверного результата.
Что такое аллергия и к чему она может привести?
Аллергия – это реакция иммунной системы на раздражитель, не представляющий для организма угрозы, но ошибочно идентифицированный ею как опасный.
Развитие аллергии происходит по следующей схеме:
- При первом (бессимптомном) контакте с аллергеном, вследствие «ошибки» иммунной системы, начинают в избыточном количестве образовываться антитела – иммуноглобулины IgE , предназначенные для борьбы с мнимым «врагом».
- При повторном воздействии аллергена имеющиеся антитела вступают с ним в биохимическую реакцию, высвобождая из мастоцитов вещества-медиаторы. В частности, гистамин и простогландины, вызывающие симптомы аллергии.
Аллергическая реакция может проявляться с разной степенью интенсивности, начиная слабыми, едва заметными симптомами и заканчивая самой опасной формой – анафлексией, что может представлять прямую угрозу для жизни.
В зависимости от вида аллергена, она может проявляться по-разному, вызывая:
- появляющееся вскоре после приема пищи раздражение и сыпь на коже, чувство покалывания или онемения в области губ и языка, чиханье, слезотечение, спазмы желудка, отечность лица, шеи, горла – при пищевой аллергии;
- безудержное чиханье, зуд в области носа и глаз, заложенность носа, насморк, не устраняющийся обычными препаратами, покраснение глаз и опухание век, першение горла, сухой приступообразный кашель – при ингаляционной аллергии;
- сильный отек места укуса, затрудненность дыхания, боли в области грудной клетки, внезапное появление покраснения и зуда по всему телу – при инсектной аллергии (на укусы насекомых);
- зуд и высыпания на коже, появление отека на лице и шее, сухость и шелушение кожных покровов – при лекарственной аллергии.
Схожие симптомы имеет и эпидермальная аллергия – реакция, возникающая при контакте аллергена с кожей.
Следует различать истинную аллергию и псевдоаллергию, естественную и нормальную реакцию организма, возникающую при чрезмерном потреблении какого-либо продукта или передозировке лекарства. Основное отличие: интенсивность симптомов псевдоаллергии зависит от количества съеденного (выпитого, принятого), истинная аллергия проявляется независимо от количества аллергена, попавшего в организм.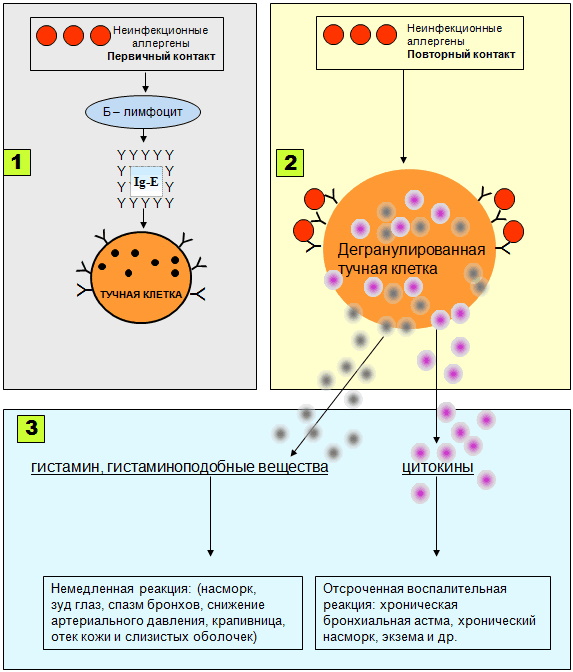
Например, если человек, пригубив стакан апельсинового сока, покрылся сыпью – это аллергия. Если же сыпь появилась после того, как он в один прием выпил 2 л сока, то это – псевдоаллергия.
Аллергические реакции различаются по скорости появления симптомов (от нескольких секунд до нескольких дней), а также по механизму действия и виду антител:
- анафилактические;
- цитотоксические;
- иммунокомплексные;
- реакции замедленного типа.
Современная аллергология основную роль в развитии аллергии отводит наследственности. Существует ряд провоцирующих факторов, которые способны запустить патологический процесс.
К ним относят:
- неполноценный рацион питания;
- регулярные высокие нагрузки на нервную систему;
- чрезмерное потребление лекарственных препаратов;
- экологические проблемы;
- острые и хронические заболевания дыхательной системы;
- злоупотребление бытовой химией.
При наличии аллергии, следует обратиться к врачу, даже если ее проявления незначительны, поскольку она может дать толчок к развитию заболеваний неаллергической природы.
Например:
- регулярные расчесывания при кожном зуде истончают и ослабляют кожу. Она становится более уязвимой для грибковой, вирусной паразитарной инфекции;
- постоянное покраснение и слезоточивость глаз, частое их трение приводит к гипертрофии роговицы и, как следствие, к появлению различных проблем со зрением;
- воспалительные явления, охватывающие желудок и кишечник при пищевой аллергии приводят к нарушениям процессов всасывания полезных веществ из пищи, развитию авитаминоза и со временем могут стать причиной заболеваний ЖКТ;
- скопление слизи в дыхательных путях при ингаляционной аллергии создают благодатную почву для развития бронхиальной астмы.
В числе еще более серьезных осложнений:
- анафилактический шок;
- судороги;
- частые головокружения;
- развитие отека Квинке.
Препаратов, способных навсегда избавить от аллергии, на сегодняшний день не существует.
Однако современная медицина предлагает следующие методы борьбы с ней:
- прием противоаллергических препаратов, блокирующих выработку веществ-медиаторов и устраняющих симптомы аллергии;
- аллерген-специфическая иммунотерапия, при которой пациенту вводят постоянно увеличивающиеся дозы аллергена, в результате чего он временно перестает на них реагировать;
- исключение любых контактов с аллергеном.
В экстренном случае, при острой аллергической реакции, вызывающей остановку дыхания или другие состояния, угрожающие жизни, пациенту вводится доза эпинефрина, что ослабит симптомы до получения медицинской помощи.
Однако сначала, для подтверждения факта аллергии, определения конкретного вещества (продукта, лекарства), ставшего ее причиной, и выбора оптимального метода лечения необходимо проведение полноценного исследования.
https://www.youtube.com/watch?v=d-PG3BX7MXA
Можно ли выявить аллергию без специальных анализов
Выявить аллерген у взрослого самостоятельно возможно, если взаимосвязь причины и следствия очевидна.
Однако даже в этом случае желательно выполнить полноценное обследование по ряду причин:
- самостоятельная диагностика не в состоянии выявить конкретный фактор, что становится причиной ненужных ограничений. Например, можно самостоятельно диагностировать аллергию на молочные продукты. Но какой именно их компонент вызывает патологическую реакцию, остается тайной. В результате, человек отказывается от всех продуктов данного вида что, возможно, излишне;
- не исключены ошибки: особенно велика их вероятность в сложных случаях, когда имеются 2 аллергена, действующих совместно;
- возможна такая ситуация: аллергическая реакция, которую вызывает некий фактор «А», настолько слаба, что человек не обращает на нее внимания. Но в присутствии некого фактора «Б» она проявляется более ярко. В результате, именно фактор «Б» считают аллергеном, а истинный «виновник» остается незамеченным;
- можно принять за аллергию симптомы какого-либо заболевания, иногда требующего экстренного лечения. Например, заболевания печени могут проявляться кожным зудом, что усиливается при употреблении в пищу определенных продуктов. При самостоятельной диагностике велика вероятность, что именно они пополнят список аллергенов без всяких на то оснований.
Точное определение аллергена даст возможность подобрать тот метод лечения и тот препарат, что дадут наиболее полный терапевтический эффект.
Показания к диагностике и проведению аллергопроб
Чтобы исключить ошибки, возможные при самостоятельной диагностике, желательно при подозрении на аллергию посетить врача-аллерголога.

Существуют и обстоятельства, при которых визит к специалисту обязателен:
- яркие проявления аллергии, связанные с потреблением определенных продуктов, имеющие сезонный характер, существенно снижающие качество жизни;
- отсутствие видимого эффекта при лечении простудных, кожных заболеваний, патологий ЖКТ обычными препаратами;
- генетическая предрасположенность (наличие аллергии у одного или обоих родителей);
- работа на «вредном» производстве.
В последних 2-х случаях нужна консультация аллерголога, даже если явные проявления аллергии на данный момент отсутствуют.
Методика выявления аллергена
Выявить аллерген у взрослого помогают различные обследования.
Однако сначала проводится устная беседа с пациентом, в процессе которой врач может задать вопросы, касающиеся:
- характера симптомов предполагаемой аллергии;
- когда и после каких действий они проявляются;
- от чего зависит их интенсивность;
- имеются ли схожие симптомы у родственников по восходящей линии;
- принимает ли пациент какие-либо лекарственные препараты.
Далее, выполняется визуальный осмотр.
В зависимости от симптоматики, врача может интересовать:
- вид кожных покровов;
- состояние глаз;
- наличие или отсутствие отечности в нижней части лица или шеи.
Цель опроса и осмотра – сузить круг поиска конкретного аллергена.
После, традиционно применяется схема диагностики, включающая 3 этапа:
| Этап | Описание |
| 1 | Определение уровня общего IgE.
На данном этапе выясняется, действительно ли присутствует аллергия или имеющиеся симптомы указывают на какое-либо заболевание. С этой целью выполняется ряд тестов: например, пищевой, ингаляционный, общий (выбираются наиболее вероятные варианты по результатам устной беседы). В зависимости от вида аллергена и характера аллергической реакции для выполнения пробы может использоваться различный биоматериал. Это может быть:
Если отрицательный результат тестирования с высокой долей вероятности указывает на отсутствие аллергии, то при положительном результате все неоднозначно, поскольку существуют и другие причины повышенного IgE, в частности, паразитарные инфекции и иммунопатологические заболевания. |
| 2 | Определение специфического IgE – антител, присущих определенной группе аллергенов, выполняется в случае, если хотя бы один из тестов, выполненных ранее, дал положительный результат.
С этой целью выполняется тестирование смесями возможных аллергенов. Например, если 1-й тест указал на возможность ингаляционной аллергии, на 2-м этапе может быть выполнено тестирование на пыльцу, бытовую пыль, плесень. |
| 3 | Выявление аллергенспецифических IgE – тестирование для выявления конкретного аллергена. Например, если по результату 2-го этапа было выяснено, что у пациента аллергия на пыльцу, то на 3-м этапе определяется, пыльца каких именно растений вызывает аллергическую реакцию. |
При выполнении тестов могут применяться и другие методики.
Кожные пробы
Относятся к процедурам «in vivo»: предполагают непосредственное участие пациента в исследовании. Метод состоит в том, что предполагаемый аллерген наносится на кожу (вводится под кожу) и оценивается реакция на раздражитель.
При выполнении процедуры:
- Участок кожи на локте или спине тщательно обрабатывается антисептиком.
- Участок делится на отдельные зоны, каждой присваивается порядковый номер.
- На каждую из зон наносится определенный аллерген.
- Заранее выделяется контрольный участок, что обрабатывается нейтральным раствором.
Иногда выделяют и 2-ю контрольную зону, на которую наносят гистамин, в 100% случаев вызывающий аллергическую реакцию
Выявить аллерген у взрослого можно, применяя различные способы нанесения аллергена.
В итоге различают следующие пробы:
| Тип пробы | Описание |
| Аппликационные | Используются при подозрении на контактный дерматит. При выполнении теста кусочек ткани пропитывается раствором, содержащим аллерген определенного вида, и прикладывается к коже.
Оценка результата выполняется трижды:
Основными критериями являются интенсивность начальной реакции и время, необходимое для того, чтобы кожа обрела нормальный вид. |
| Скарифиционные | Применяются при быстрой реакции на аллерген: растворы, содержащие разные аллергены наносят на отдельные участки. Далее, с помощью скарификатора, на каждом из участков делается неглубокая царапина (внешний слой слегка повреждается, но кровеносные сосуды, при этом, не задеваются).
Оценка результата по внешнему виду кожи – через 15 мин. |
| Внутрикожные | Тесты этого вида дают хороший результат при аллергии к грибку или бактериям, при некоторых видах неинфекционной аллергии. В данном случае аллерген вводится путем инъекции подкожно, на небольшую глубину. Результат оценивается через 20 мин.
О наличии или отсутствии аллергии судят по внешнему виду кожного покрова, а по величине зоны – о том, насколько сильно организм подвержен аллергической реакции. Например, при:
|
Полученные результаты считаются достоверными только при условии «правильной» реакции на нейтральную жидкость и гистамин контрольных участков.
К получению недостоверных результатов может привести:
- ошибки при выполнении процедуры;
- неправильное хранение реагентов;
- некорректная подготовка пациента.
К достоинствам метода относится его:
- наглядность;
- точность;
- возможность быстрого получения результата.
Однако существует и недостатки, связанные с тем, что пациенту приходится непосредственно участвовать в тестировании.
Это сложная подготовка к проведению процедуры, ее травматичность и большой список противопоказаний, в который входят:
- аллергия в стадии обострения;
- заболевания, развившиеся на ее фоне;
- острые вирусные инфекции;
- высокая вероятность выраженной реакции на аллерген;
- проведение теста в период приема антигистаминов и других препаратов, что способны исказить его результат;
- беременность;
- детский возраст.
Подготовка к выполнению пробы сводится к тому, чтобы максимально приблизить показатель IgE к нормальным значениям, поскольку от этого зависит достоверность результата.
Пациенту рекомендуется:
- за 2 недели до обследования – отменить прием глюкокортикостероидов (стероидных гормонов, отвечающих за уровень глюкозы в крови), а также использование любых гормональных мазей и кремов на участке, выбранном для проведения тестов;
- за 1 неделю – отменить прием антигистаминов, максимально ограничить контакт с предполагаемым аллергеном, а также с любыми другими веществами, препаратами, продуктами питания, что способны давать аллергическую реакцию;
- утром, перед выполнением процедуры – обязательно позавтракать.
Анализ крови
Выявить аллерген у взрослого данным методом выгодно от предыдущего тем, что предполагается выполнение диагностических процедур «in vitro» – без непосредственного участия пациента, от которого требуется только сдать кровь из вены. Способ считается наиболее безопасным, неспособным давать побочные эффекты.
Наиболее часто при проведении диагностики используется иммуноферментный анализ, позволяющий оценить наличие или отсутствие антител по результатам специфической реакции «антиген-антитело». Далее, по количеству IgE в сравнении с нормальными значениями выполняется оценка результата.
Референсными (нормальными) параметрами считаются:
| Возраст | Референсные значения (МЕ/мл) |
| Меньше 1 года | 0-15 |
| 1-6 лет | 0-60 |
| 6-10 лет | 0-90 |
| 10-16 лет | 20-200 |
| Больше 16 лет | 20-100 |
При превышении фактического IgE над данным показателем и в зависимости от конкретных значений делается вывод о слабоположительной, положительной, резко положительной реакции.
В описанном варианте исследований пациенту приходится сдавать кровь несколько раз, что создает для него определенные неудобства, а иногда (при малокровии, небольших объемах тела и, соответственно крови) наносит прямой вред здоровью. По этой причине, при наличии подобных проблем, при диагностике смешанной аллергии, и в особо сложных случаях используются скриннинговые тесты.
Суть метода в выполнении комплексного анализа, для которого используются, так называемые аллергические панели. Каждая панель представляет собой бланк с нанесенными на него образцами возможных аллергенов. Кровь берется единожды, после – небольшим ее количеством обрабатывается каждый пробник. Результаты оцениваются по изменению его внешнего вида (цвета), свидетельствующего о наличии антител.
При выполнении простого теста панель состоит из 20 аллергенов, наиболее часто вызывающих реакцию. При расширенном тестировании применяют специализированные аллергопанели, на которых присутствуют аллергены определенного вида (пищевые, бытовые, эпидермальные, пыльцевые). На каждой из панелей может быть от нескольких десятков до нескольких сотен позиций.
Основным преимуществом метода является его выполнение без присутствия пациента и связанная с этим безопасность, минимум ограничений в подготовительный период. В числе недостатков – возможность ошибок, длительное время ожидания результата.
Кровь на анализ сдается в период ремиссии, утром (с 8 до11 часов), натощак.
В подготовительный период рекомендуется:
- за день до процедуры – отказаться от алкогольных напитков;
- вечером перед процедурой – избегать чрезмерного потребления тяжелой пищи;
- за 2 ч до процедуры – отказаться от курения, избегать высоких физических и эмоциональных нагрузок.
К числу противопоказаний к сдаче крови относят только явные проблемы со здоровьем:
- высокую температуру;
- острые респираторные инфекции;
- болезни ЖКТ в стадии обострения.
Отказа от приема антигистаминных препаратов не требуется.
Провокационные тесты
Если после применения описанных выше методов диагностики требуется уточнение диагноза (при спорных показателях IgE ), назначаются провокационные тесты. В них предполагаемый аллерген в небольшом количестве вводится непосредственно в орган, что показывает наиболее яркую аллергическую реакцию.
Различают тесты:
- конъюнктивальный, использующийся для выявления аллергического конъюнктивита: раствор с аллергеном закапывают в глаз. О положительной реакции свидетельствует появление отека, покраснения, зуда;
- назальный, направленный на выявление аллергического насморка. Раствор вводится в один из носовых ходов, при появлении зуда, чиханья, отека слизистой диагностируют аллергию;

- ингаляционный: пациенту с подозрением на ингаляционную аллергию предлагается вдохнуть аллерген. Результат оценивается по данным спирограммы;
- холодовой (тепловой) направлен на подтверждение аллергической крапивницы. На кожу помещают контейнер со льдом или с теплой водой, далее – оценивают состояние кожи;
- лейкоцитопенический и тромбоцитопенический: применяются при диагностике лекарственной аллергии. После введения аллергена по результатам анализа крови оценивается количество лейкоцитов и тромбоцитов.
Поскольку выполнение провокационных тестов связано с определенным риском и может привести к резкому ухудшению состояния пациента, они выполняются только в условиях стационара под строгим контролем врача.
Элиминационные тесты
У взрослых и детей при выявлении аллергии в спорных случаях и для уточнения диагноза применяется элиминационные тесты. При них полностью исключается контакт пациента с предполагаемым аллергеном. Яркий пример – элиминационная диета, не содержащая проблемного продукта. Выводы делаются на основании показателей здоровья пациента, что оцениваются через определенный промежуток времени. Если признаки аллергии за это время исчезли, исключенное вещество действительно было аллергеном.
Метод абсолютно безопасен, но его использование возможно лишь в ограниченном числе случаев, при выявлении аллергенов, которые можно полностью исключить, а для получения видимого эффекта потребуется не слишком много времени. Если эти условия невыполнимы, тест окажется бесполезным.
Например, при аллергии на шерсть животных, даже при устранении питомца, аллергическая реакция будет поддерживаться в течение полугода за счет наличия микрочастиц его шерсти в воздухе, удалить которые не в силах самая тщательная уборка.
Сколько стоят анализы на аллергию
Цена, которую придется заплатить за диагностику, зависит от вида исследований и уровня клиники. Например, кожные аллергопробы, сделанные в Центральной Клинической Больнице (Москва) обойдутся не меньше, чем в 2000 руб. (анализ на аллергены определенного вида, например, ингаляционные) и в 500 руб. (анализ на конкретный вид аллергена, например, на яичный желток).
Самым дорогим является тестирование по анализу крови. В столичной клинике «Гемотест» оно будет стоить от 1500 руб. (анализ на небольшое число аллергенов) и до 26000 руб. (расширенный тест на 112 аллергенов и 51 источник веществ-аллергенов).
Если сузить круг поиска, предварительно получив консультацию аллерголога, если вспомнить, что диагностика позволит выявить главного «врага», найти средство защиты от него и навсегда избавиться от страха перед аллергией взрослому или ребенку, то, возможно, потраченная сумма окажется небольшой.
Видео о тестах на аллергию
Как узнать на что у вас аллергия:


