Хирургическая коррекция зрения — это современный метод терапии офтальмологических заболеваний, который позволяет восстановить нарушенные функции глазного яблока.
Данный вид оперативного вмешательства предусматривает использование лазерных технологий, вызывающих минимальное повреждение тканей глаза без дальнейшего развития негативных последствий. Принцип проведения рефракционной хирургии заключается в инструментальном воздействии на поверхностные слои роговицы.
Либо же доктор проникает в более глубокие слои органа зрения. Характер манипуляции на тканях глазного яблока зависит от вида офтальмологического заболевания и тяжести патологического процесса.
Методика хирургической коррекции зрения впервые была разработана инженерами немецкого концерна Technolas Perfect Vision, которая в последующем получила большое количество положительных отзывов от специалистов в области офтальмологии.
Кому показана коррекция зрения?
Коррекция зрения с помощью лазерных технологий — это терапевтическая процедура, основным последствием которой является улучшение физиологических функций глаза.
Данный результат хирургического лечения подтверждается большим количеством положительных отзывов со стороны пациентов и практикующих врачей-офтальмологов.
Лазерная коррекция зрения имеет следующие показания к ее проведению:
- миопия, когда потоки лучей света фокусируются перед поверхностью сетчатки глаза, что вызывает появление симптомов близорукости;
- возрастные изменения в структуре глазного яблока, вызванные естественным процессом старения;
- дальнозоркость с фокусировкой лучей света за поверхностью сетчатки;
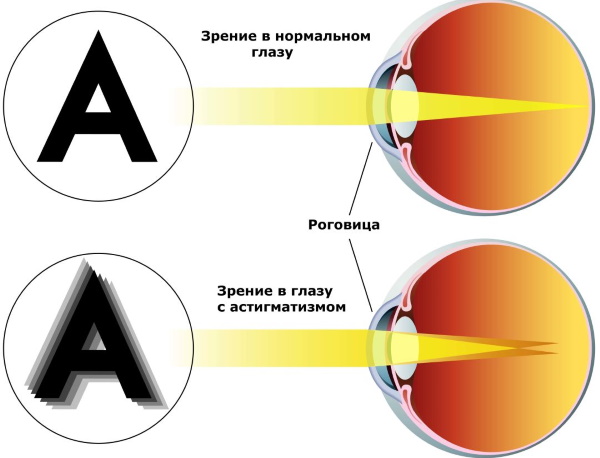
- астигматизм разной степени тяжести.
Все пациенты, которым показано проведение хирургической операции по коррекции зрения, проходят комплексное обследование глаз и всего организма. В случае подтверждения факта наличия офтальмологического диагноза, а также отсутствия медицинских противопоказаний назначается дата проведения лазерной терапии.
Противопоказания
Коррекция зрения, отзывы (последствия операции редко причиняют вред здоровью пациента) о которой на 95% положительные, имеет ряд ограничений к применению.
Этот вид хирургической терапии офтальмологических заболеваний противопоказан к использованию в случаях:
- возраст пациента младше 18 лет (считается, что в течении данного периода времени структурные элементы глаза находятся на стадии формирования, а хирургическое вмешательство может нарушить этот процесс);
- острое или хроническое воспаление, которое локализуется в любой части организма (в данном случае потребуется пройти курс лечения, направленный на устранение очага бактериальной, вирусной или грибковой инфекции);
- снижение защитных функций иммунной системы или истощение организма;
- врожденная слабость тканей роговицы глаза;
- сопутствующие заболевания глаз, которые по мнению лечащего врача, исключают возможность применения лазерной коррекции зрения, либо же существует реальный риск развития послеоперационных осложнений;
- состояние беременности и лактация новорожденного ребенка грудью.
Лазерная коррекция зрения не рекомендуется к проведению людям, больным сахарным диабетом и туберкулезом.

В данном случае сохраняется большая доля вероятности развития тяжелых осложнений, связанных с длительным периодом послеоперационного восстановления, началом острой формы воспалительного процесса.
Виды коррекции, применяемые методики
Коррекция зрения, отзывы (последствия оперативного вмешательства в большинстве случаев положительные) о которой подтверждают ее высокую эффективность, классифицируется на 3 основные методики. Это фоторефракционная кератэктомия (ФРК), технология Lasik, а также ReLEx Smile.
Во время применения методики ФРК осуществляется лазерное воздействие на внешние ткани роговицы. Использование технологии Lasik предусматривает оперативное вмешательство на внутренних слоях глаза, которые обнажаются путем выполнения разреза хирургическим инструментом.
Коррекция зрения по методике ReLEx Smile — это операция на внутренних тканях роговицы с проникновением через малый участок разреза без создания клапана.
Как происходит коррекция при разных патологиях, какие методы применяют
В отношении пациентов с разными видами патологий глаз подбирают индивидуальную методику восстановления стабильных функций зрения.
Астигматизм
Для лечения астигматизма лучше всего подходит использование лазерной технологии Lasik. С помощью медицинского оборудования и хирургического инструментария врач-офтальмолог выполняет формирование лоскута, используя верхние слои собственной роговицы пациента.
В это же время на слизистую оболочку больного подается капельная анестезия. Средняя продолжительность операции составляет от 10 до 15 мин.
Близорукость
Коррекция зрения у людей, страдающих от близорукости, проводится сразу на обоих глазах. С помощью эксимерного лазера врач-офтальмолог проводит снятие верхнего слоя роговицы с дальнейшим выполнением ее шлифовки.
После завершения хирургической процедуры отдельный лоскут из тканей роговицы возвращается в исходное положение. Средняя продолжительность операции — 15 мин.
Дальнозоркость
Лазерная коррекция зрения, направленная на лечение этого заболевания, проводится путем изменения нарушенной формы роговицы. Врач-офтальмолог формирует лоскут на поверхности данного элемента глаза, который позволяет восстановить нормальные функции природной линзы.
Методика хирургической операции определяется индивидуально в зависимости от тяжести патологии. Средняя продолжительность терапевтического процесса составляет от 10 до 15 мин.
Глаукома
При глаукоме лазерная коррекция зрения предусматривает проведение непроникающей склерэктомии. Данный вид операции направлен на создание путей безопасного отведения жидкости, которая участвует в физиологическом процессе повышения внутриглазного давления.
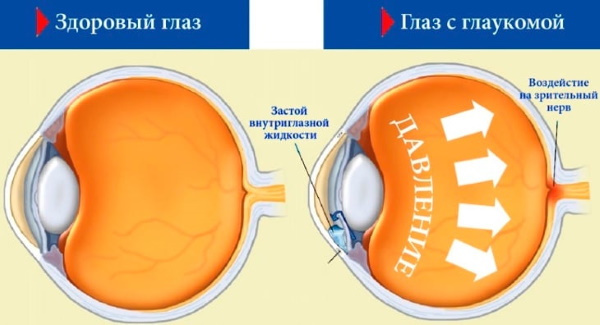
Во время выполнения этой хирургической процедуры не осуществляется вскрытие камеры глаза, что минимизирует риск инфицирования тканей. Операция длится около 20 мин.
Катаракта
Принцип проведения хирургической коррекции зрения пациентам, у которых диагностирована катаракта, заключается в том, что с помощью лазера происходит разрушение помутневшего хрусталика.
После этого удаленный элемент глаза заменяется на искусственный имплант. Длительность операции зависит от сложности клинического случая и тяжести структурных изменений в глазном яблоке.
Операция и возраст пациента
Хирургическая коррекция зрения практически не имеет возрастных противопоказаний. Человек может обратиться за медицинской помощью в офтальмологическую клинику по достижению 18 лет.
Большое значение имеет тот факт, на каком этапе жизни произошло нарушение зрительной функции, возникло прогрессирующее заболевание глаз.
Каждый пациент соответствующего возраста проходит комплексное обследование на предмет возможного наличия сопутствующих патологий или любых других медицинских противопоказаний, которые исключают возможность использования метода хирургической коррекции зрения.
При этом оперативное вмешательство по восстановлению функций глазного яблока лучше проводить до 50 лет. У пациентов старше данного возраста повышается риск осложнений.
Обследования перед операцией
Коррекция зрения, отзывы (последствия операции включают в себя минимальное количество осложнений) о которой подтверждают безопасность терапевтической процедуры, требует прохождения следующих видов обследования.
Перечень:
- клинический анализ капиллярной крови на общие показатели;
- сдача венозной крови на ВИЧ, сифилис, гепатиты штаммов В и С, а также на уровень тромбоцитов;
- исследование утренней мочи;
- кератотопография, которая дает информацию о форме роговицы;
- пахиметрия, отображающая толщину роговичного слоя.
В зависимости от общего состояния здоровья пациента лечащий врач-офтальмолог может принять решение о назначении дополнительных видов обследования.
Как проходит коррекция
Лазерная коррекция нарушенного зрения проводится с соблюдением базового алгоритма действий, который выглядит следующим образом:
- Пациент проходит в стерильное помещение хирургического зала, а затем ложится на специальную кушетку.
- В глаз больного вносится капельная анестезия.
- После этого доктор фиксирует края века с помощью специального зажима.
- С помощью хирургического инструментария врач-офтальмолог формирует лоскут из верхних слоев роговицы, а затем отгибает его в сторону, создавая рабочую зону для лазера.
- Используя лазерное оборудование, доктор осуществляет шлифовку тканей роговицы, либо же придает ей анатомически правильную форму.
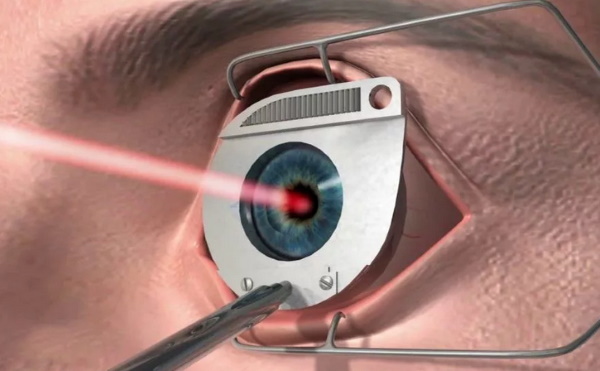
По завершению вышеперечисленных манипуляций, лечащий врач возвращает отогнутый лоскут верхнего слоя роговицы на место. Под воздействием коллагена ткани глазного яблока восстанавливаются в течение короткого периода времени.
Реабилитация. Сроки и особенности
Средняя продолжительность периода реабилитации составляет 1-2 дня. В течение данного периода времени может потребоваться внесение в глаза антисептических капель, ношение защитных линзы, выписанных доктором.
В первые 3 дня не рекомендуется тереть века руками, так как это может привести к смещению лоскута. В очень редких случаях чувство дискомфорта и раздражения в глазах ощущается в течение 1-2 мес., но наличие подобной симптоматики является основанием для обращения к врачу.
Осложнения во время операции
Во время проведения хирургической коррекции зрения могут быть допущены серьезные ошибки, которые вызывают развитие тяжелых осложнений.
Астигматизм
Астигматизм, как осложнение лазерной коррекции зрения, может развиться в том случае, если доктор допустил критическую ошибку в процессе придания формы роговице.
В связи с этим происходит тяжелое искривление данной части глаза, зрение больного становится нечетким и размытым. Данное осложнение может привести к патологическим изменениям в структуре хрусталика.
Помутнение роговицы
Помутнение роговицы (кератит) возникает по причине острого или хронического воспаления данной части глаза. Природа патологии носит инфекционный характер.
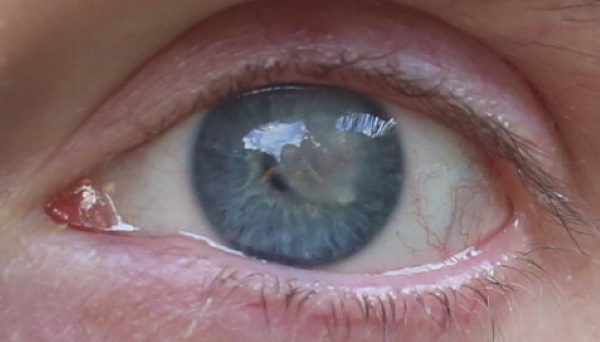
Это осложнение развивается по причине заражения глаза бактериальными микроорганизмами. Прогрессирующий кератит может привести к полной потере зрения.
Раздвоение картинки
Раздвоение зрения — это заболевание под названием диплопия, которое может возникнуть, если во время хирургической операции врач допустил травмирование мышц глазного яблока, принимающих участие в проведении нервных импульсов от глазного нерва к центрам коры головного мозга.
Данная патология характеризуется вертикальным или горизонтальным раздвоением объектов окружающей среды.
Падение остроты зрения
Послеоперационное осложнение в виде падения остроты зрения может развиться под воздействием большого количества факторов. Возможно инфекционное заражение тканей глаза, неправильное формирование роговицы, смещение лоскута в первые дни после оперативного вмешательства.
В большинстве случаев падение остроты зрения происходит постепенно, но с явными признаками прогрессирования патологии.
Возможные последствия после операции
Хирургическая коррекция зрения с использованием лазерных технологий — это максимально безопасный способ восстановления здоровья глаз. Данный вид оперативного вмешательства впервые был выполнен 30 лет назад.
С того времени ни один пациент не лишился зрения, а период послеоперационного восстановления всегда протекает без развития негативных последствий.
Большинство возникающих осложнений являются незначительными, а их причиной появления является низкий уровень профессионализма врача, либо же неисправность медицинского оборудования.
Поэтому люди, которые приняли решение воспользоваться услугой лазерной коррекции зрения, должны особо тщательно выбирать офтальмологическую клинику, где выполняют подобного рода лечение.
Осложнения в послеоперационный период
Коррекция зрения, отзывы (последствия операции не относятся к разряду негативных) о которой преимущественно положительные, не влечет за собой развитие тяжелых осложнений.
Первые 1-2 мес. после выполнения хирургической операции по восстановлению остроты зрения человек может ощущать следующую симптоматику.
А именно:
- периодически возникающую слезоточивость;
- незначительное покраснение слизистой оболочки глаз;
- чувство дискомфорта от воздействия ярких лучей солнца, света фар;
- зуд слизистой оболочки глаза, а также тканей, расположенных в окружности органа зрения;
- появление круглого ореола вокруг источника яркого света.
Подобная симптоматика возникает крайне редко, а ее появление не считается особо тяжелым осложнением. В большинстве случаев — это реакция организма на процессы, проходящие в тканях глаза в период послеоперационного восстановления.
По истечению 1-2 мес. данные симптомы полностью исчезают самостоятельно без применения медикаментозных средств терапии. Чтобы исключить фактор инфекционного заражения или дегенеративных процессов в глазу, рекомендуется пройти профилактическое обследование у врача-офтальмолога.
Данные действия необходимо выполнять сразу же, как только проявились дискомфортные ощущения в глазу.
Осложнения от воздействия лазера
Лазерная коррекция зрения должна проводиться только опытными врачами-офтальмологами, которые являются специалистами высшей категории. Осложнения от применения лазера могут возникнуть под воздействием человеческого или технического фактора.
В таблице ниже перечислены основные негативные последствия, развитие которых отражается на качестве зрения пациента:
| Перечень осложнений от воздействия лазера | Характеристика патологического процесса |
| Неодинаковая острота зрения | Одним из возможных осложнений от воздействия лазера может быть получение терапевтического результата, при котором глаза имеют разную остроту зрения. Подобный эффект возникает в том случае, если в программном обеспечении лазерного оборудования произошел сбой, либо же доктор допустил ошибку во время работы с хирургическим аппаратом. |
| Смещение лоскута | Смещение положения лоскута с поверхности роговицы возникает в тех ситуациях, когда он уложен неправильно, либо же врач допустил ошибку во время воздействия лазером на структурные элементы глаза. Чаще всего данное осложнение проявляется первые 2-4 ч после завершения хирургических манипуляций. Аналогичный исход возможет в том случае, если вскоре по завершению оперативного вмешательства пациент начинает интенсивно тереть прооперированный глаз, либо же получил травмы органа зрения. Это осложнение не считается критическим, так как положение лоскута на поверхности роговицы можно исправить на приеме у лечащего врача-офтальмолога. |
| Острое или хроническое воспаление | Во время лазерной коррекции зрения возможно инфицирование тканей глаза. Данное осложнение возникает в том случае, если в офтальмологической клинике не соблюдают базовые нормы стерильности, используют оборудование и хирургический инструментарий с признаками биологического загрязнения. В этой ситуации у пациента возникает кератит, который является инфекционным воспалением роговицы, либо же по результатам диагностики обнаруживается увеит. Наличие последнего осложнения означает бактериальное заражение тканей, расположенных внутри глазного яблока. |
| Неполная или чрезмерная коррекция | Эффект неполной или гипер-коррекции также относится к числу осложнений, возникших из-за воздействия лазерного оборудования. Появление этого негативного последствия связано с физиологическими особенностями строения тканей роговицы пациента, которые не были учтены доктором на стадии предварительного обследования. Наличие данного осложнения может потребовать проведения повторной хирургической операции. |
Каждый пациент, который обратился в офтальмологическую клинику с просьбой о проведении лазерной коррекции зрения, должен быть предупрежден о возможном возникновении негативных последствий.
При этом соблюдение всех правил послеоперационной реабилитации, регулярное прохождение профилактических обследований у лечащего врача, дает возможность избежать развития большинства осложнений.
Возможные последствия в будущем
Люди, которые прошли лазерную коррекцию зрения, в будущем могут столкнуться с негативным последствием этой процедуры в виде регресса прооперированных тканей. Данное осложнение приводит к частичному возвращению признаков астигматизма, дальнозоркости, либо же близорукости.
Все зависит от того, какое именно офтальмологическое заболевание было диагностировано у пациента. Регресс ранее прооперированных тканей чаще всего возникает у людей, которые до проведения лазерной коррекции имели следующее качество зрения.
А именно:
- миопия с показателями свыше 6,0 диоптрий;

- дальнозоркость с более чем 4,0 диоптрий;
- астигматизм свыше 3,0 диоптрий.
Появление признаков регресса объясняют тем, что прооперированные ткани глаза постепенно возвращаются в исходное положение, которое наблюдалось на дооперационной стадии. Проведение повторной коррекции роговицы позволяет полностью восстановить нормальные функции зрения.
Вторым осложнением, которое может возникнуть в долгосрочной перспективе, считается патология под названием «индуцированный кератоконус». Данное заболевание развивается у 1 пациента из 10 тыс. прооперированных.
Это осложнение является результатом слабости эпителиальных тканей роговицы, которая имеет врожденную этиологию. По мере прогрессирования патологии происходит изменение конфигурации самой роговицы, снижается острота зрения.
Пациенты, у которых обнаружены данные последствия лазерной коррекции, нуждаются в хирургической операции по укреплению или пересадке роговицы.
Коррекция зрения с применением лазерных технологий — это эффективный и безопасный метод восстановления функций глаза. Данный вид терапии показан к применению пациентам взрослой возрастной группы, у которых диагностированы близорукость, астигматизм, признаки катаракты, дальнозоркости.
Лазерная коррекция проводится под действием местной анестезии, применение которой исключает возникновение болезненных ощущений. В период послеоперационного восстановления возможно появление признаков легкого дискомфорта в глазах, который усиливается во время воздействия лучей яркого света.
Эти симптомы не требуют использования средств медикаментозной терапии, так как исчезают самостоятельно. Лазерная коррекция зрения крайне редко становится причиной возникновения негативных последствий для глаз, а большинство отзывов о процедуре положительные.
Видео о коррекции зрения
Отзыв о лазерной коррекции зрения:
