Острый воспалительный процесс в церебральных оболочках и спинномозговом стволе характеризует менингит. Заболевание у детей сопровождают тяжелые интоксикационные симптомы, выраженные неврологические нарушения.
Патология носит преимущественно инфекционный характер, реже – аутоиммунный.
Что такое менингит
Воспалительные изменения в церебральных оболочках, спинномозговой жидкости, нервных тканях провоцируются многочисленные бактериальные, вирусные и грибковые агенты.
Педиатры повышенное внимание уделяют профилактике нейроинфекций из-за чрезвычайной распространенности, сложности лечения. Менингит симптомы у детей всегда имеет острые с угрозой развития жизнеугрожающих состояний или перспективой инвалидизации.

Заболевание возникает при проникновении экзогенных болезнетворных штаммов в церебральные ткани и пространство спинномозгового ствола через слизистые оболочки респираторного тракта. Часто входными воротами для нейроинфекций служат органы пищеварения.
Менингит – заболевание, развивающееся при проникновении возбудителей в черепное пространство и волокна ЦНС следующими путями:
- гематологическим;
- лимфатическим;
- периневральным;
- аэрационным;
- трансмиссивным;
- васкулярно-сегментарным;
- кожно-контактным.
Предпосылки для мозгового воспаления создает острая токсемия, характеризуемая циркуляцией в системном кровообращении физиологически значимого объема отравляющих веществ любого происхождения.
Химически агрессивные соединения увеличивают проницаемость сосудистых стенок, ухудшают защитные свойства гематоэнцефалического барьера. Под воздействием нарастающего воспаления выделяется серозный экссудат.
Это создает благоприятные условия для колонизации органических тканей атипичными патогенными агентами. Комплексное влияние таких факторов обуславливает развитие острого гидроцефально-гипертензивного синдрома.
Подобные проявления у несовершеннолетних пациентов составляют основу симптоматической картины менингита. Компрессионное расширение ликворных полостей сочетается со сдавливанием краниальных тканей, что приводит к отеку головного мозга.

Менингит – заболевание с многочисленными формами и разнообразными клиническими проявлениями, зависящими от:
- возраста ребенка;
- массивности инфекционной нагрузки;
- причинного фактора или их совокупности.
- зоны поражения;
- биологических характеристик и особенностей возбудителей.
Заметную роль в развитии патологии и наблюдаемой клинической картине играют постинфекционные эффекты, выражающиеся в остаточной циркуляции в кровеносных руслах продуктов жизнедеятельности микроорганизмов после их гибели.
Причины
Кроме вирусов, грибков и бактерий, воспалительный процесс в мозговых оболочках провоцируют паразитарные инвазии, простейшие микроорганизмы. В каждом клиническом случае симптоматическая картина различается.

Самая многочисленная группа инфекционных возбудителей детского менингита представлена:
- стафило-, пневмо- и другими кокковыми агентами;
- гемофильной палочкой – инфлюэнцей Пфейффера;
- мико- и энтеробактериями;
- туберкулезными микроорганизмами.
Вирусное воспаление мозговых оболочек вызывают преимущественно ECHO-штаммы, поражающие детей раннего возраста.

Распространенными провокаторами заболевания вторичного генеза считаются:
- Эпидемический паротит. Острое инфекционное поражение ассоциировано с РНК-содержащими вирусами рода Paramyxovirus. Такие агенты проникают воздушно-капельным способом в слюнные железы, нервные ткани.
- Ветряная оспа. Менингит развивается в качестве осложнения при поражении вирусом герпеса III типа. Распространенным возбудителем считается Varicella Zoster, отличающийся высокой контагеозностью.
- Корь. Заболевание сочетает выраженную катаральную симптоматику с признаками специфической экзантемы, гипертермической реакцией. Типичный возбудитель – РНК-содержащий вирус рода Morbillivirus.
- Клещевой энцефалит. Очаговое заболевание характеризует поражение серого вещества головного мозга с высокой вероятностью развития острого воспалительного процесса.

Менингит симптомы у детей вызывает разнообразные в зависимости от причины патологических изменений, типа возбудителя. Воспаление мозговых оболочек и нервных тканей часто провоцируют штамм Эпштейна-Барра, аденовирусные агенты.
Относительно редко встречается в педиатрической практике менингит, вызванный:
- риккетсиями – внутриклеточными полиморфными, кокковыми или палочковидными грамотрицательными простейшими паразитами;
- спирохетами – спиралеобразными бактериями класса хемоорганогетеротрофов;
- токсоплазмами – монотипными паразитирующими микроорганизмами, характеризуемыми быстрым бесполым размножением в клетках детского организма;
- малярийными плазмодиями – известными провокаторами тропической лихорадки класса простейших паразитов;
- гельминтами – глистными червями.
У детей неонатального возраста менингит часто обусловлен внутриутробными инфекциями, дородовой гипоксией, недоношенностью. К асептическим причинам заболевания причисляют аутоиммунные процессы, кисту головного мозга, травмы церебральных тканей.
Инкубационный период
Зависит от генотипа, происхождения, классификационной принадлежности возбудителя воспаления церебральных и нервных волокон. Понятие инкубационного периода применимо только к инфекционному менингиту.
Стадия развития распространенных возбудителей воспалительного процесса составляет в среднем 4 дня. Продолжительность инкубационного периода варьируется в широком диапазоне временных рамок в зависимости от способа проникновения патогенного агента.
В таблице представлены ориентировочное время развития распространенных инфекционных возбудителей.
| Штамм | Инкубационный период в днях |
| Энтеровирусы | 30-35 |
| Varicella Zoster | 10-21 |
| Гемофильная палочка | 3-10 |
| Парамиковирусы | 8-15 |
| Стафилококки | 1-2 |
| Пневмококки | 1-3 |
Инкубационный период серозного воспаления церебральных тканей не превышает 2-4 дней. Гнойный вариант заболевания клинически проявляет через 5-6 суток после инфицирования мозговых оболочек пиогенными бактериями.
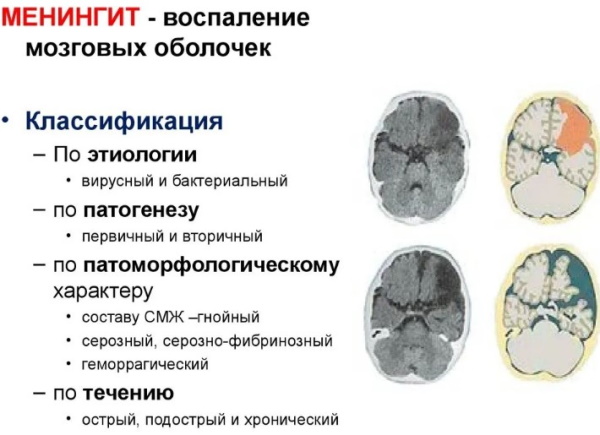
Классификация
Симптоматическая картина заболевания зависит от формы и разновидности заболевания. Первичные менингиты возникают без предшествующего местного воспаления вне церебральной локализации.
Вторичное поражение мозговых оболочек у детей развивается на фоне основного заболевания и выступает его последствием. С учетом глубины и обширности патологических изменений в педиатрии различают пан-, пахи-, лептоменингит.
Каждая форма отличается собственными клиническими особенностями, симптомами, характером протекания. В отдельную классификационную категорию выделяют арахноидиты, подразделяемые на церебральные и спинальные.
Заболевание характеризуется изолированным воспалительным поражением паутинной оболочки головного мозга. Панменингит протекает с вовлечение всех церебральных структур и считается потенциально летальным.
Пахименингитная форма представляет собой острое воспаление твердой оболочки церебральной зоны. Заболевание часто выступает осложнением гнойного отита, хронического синусита.
Менингит такой разновидности протекает у детей с выраженными симптомами цефалгии, обостренными реакциями на яркий свет и громкие звуки. Особенность клинической формы заключается в изолированности воспалительного очага наподобие интрадурального абсцесса.
Лептоменингит представляет собой сочетанное поражение паутинной и мягкой внутричерепных оболочек. В зависимости от характера морфологических и реологических изменений в структуре ликварной жидкости выделяют серозную, геморрагическую, гнойно-некротическую форму заболевания.
Клиническая картина
Определяется причиной воспалительного процесса, многочисленными сопутствующими и влияющими факторами. При инфекционном поражении преобладающую роль в клинической картине играет характер возбудителя.

Самый распространенный кокковый вариант заболевания характеризуется:
- внезапным повышением температуры тела до фебрильных значений;
- многократными эпизодами рвоты, обусловленной активацией ответственного за позывы мозгового центра;
- головной болью высокой интенсивности, спровоцированной повышением внутричерепного давления;
- неестественным напряжением затылочной мускулатуры, заставляющим ребенка запрокидывать голову;
- эритематозной высыпкой на животе, руках и плечах.
В зависимости от формы и стадии воспаления церебральных оболочек наблюдаются гиперемическое состояние задней стенки глоточного пространства с увеличением лимфатических сплетений и фолликулов.

При инфекционной разновидности менингита характерные клинические проявления предваряют признаки поражения респираторных каналов. В возрасте 5-10 лет функциональные расстройства нарастают постепенно в течение 1-2 недель.
Тяжелое развитие воспалительного процесса с выраженным неврологическим компонентом проявляется:
- острым лихорадочным синдромом;
- спутанностью сознания;
- некупируемой медикаментозными средствами рвотой;
- судорогами скелетной мускулатуры;
- нарушениями кардиальной деятельности тахиаритмического типа.

При самом неблагоприятном протекании заболевания через 5-7 дней наступает коматозное состояние с параличом глазной мускулатуры, лицевых нервов, геми- или моноплегией – полной либо частичной утратой двигательных функций тела.
Учащенные судороги затрагивают внутренние органы, что приводит к смерти пациента при невыполнении своевременных реанимационных мероприятий с подключением ребенка к медицинским системам искусственного жизнеобеспечения.
Продолжительность спровоцированного кокковыми бактериями инфекционного менингита составляет от 2 до 6 недель. Затяжная клиническая картина включает постепенное нарастание гидроцефальных изменений.
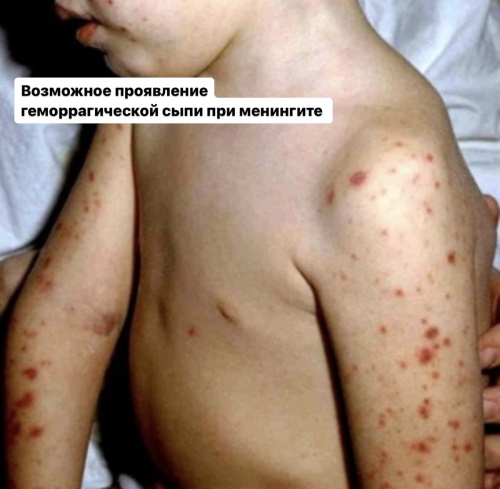
Заболевание проявляется выраженной внутричерепной гипертензией, септическим заражением крови продуктами микробной жизнедеятельности, некротизированными частицами органических тканей. Внешний признак – геморрагическая сыпь.
В зависимости от формы, стадии и причинного фактора артериальное давление резко повышается или снижается до критического уровня, пульс учащается либо ослабевает. Клиническую картину характеризует неравномерное дыхание.
Как распознать симптомы у детей разного возраста
Вне зависимости от этиологической принадлежности церебрально-спинномозгового воспаления заболевание обязательно содержит сочетание интоксикационных признаков с краниальными, морфологические и реологические изменения в ликворе.
Менингит (симптомы у детей в первоначальной стадии развития неспецифичны) требует быстрой реакции родителей и медицинских специалистов с учетом высокой скорости нарастания клинических признаков.
Своевременное распознавание опасной патологии повышает шансы на благополучный исход.

На возможное развитие менингита у детей 5-10 лет указывают:
- Резкое повышение температуры тела. Показатель моментально достигает 38° или больше. Жаропонижающие таблетки не дают ожидаемого эффекта. В такой ситуации необходимо срочно вызвать скорую медицинскую помощь для госпитализации ребенка.
- Болевые ощущения в области головы и шейной поверхности. Пароксизмы связаны с нарушением церебральной гемодинамики, ростом внутричерепного давления, мышечными спазмами.
- Сочетание общей слабости с сильной тошнотой и рвотой. Такая симптоматика часто приводит к неспособности ребенком полностью контролировать собственное тело из-за ухудшения иннервации. Симптомы сочетаются с угнетение аппетита, дефекационными нарушениями.
- Спутанность сознания. Дети 5-10 лет часто неспособны внятно описать собственное состояние. Спутанность сознания определяют по неловкости движений, смутным ответам на вопросы. Состояние проявляется плаксивостью, капризностью.
- Кожная высыпка. Для инфекционных вариантов менингита характерно появление на поверхности рук, живота и плеч пятен неопределенной формы, напоминающих кровоподтеки. Они не исчезают и не изменяют цвет при надавливании.

Каждый из представленных симптомов по отдельности неспецифичен. Только сочетание таких клинических признаков позволяет заподозрить воспаление мозговых оболочек. Картину нередко дополняет бледность лицевой поверхности.
Геморрагическая сыпь обусловлена микробной эмболией, токсическим повреждением капиллярных русел, парезом гладкомышечного покрытия сосудистых стенок. Неспецифическая симптоматическая картина распространены у детей 5-10 лет.
Развиваются клинические признаки в виде надпочечниковой недостаточности, характерные для менингита бактериальной природы. При пневмококкой инфекции возникают дыхательные затруднения.
Энтеровирусы или бактериальные возбудители желудочно-кишечной локализации добавляют в симптоматическую картину тяжелую диарею. Общемозговой синдром обусловлен раздражением сосредоточенных в паутинной, твердой и мягкой оболочках нервных рецепторов.

Менингит симптомы у детей любого возраста часто имеет в виде:
- выраженной ригидности затылочных мышц – постоянных непроизвольных сокращений;
- блефароспазма, вызывающего неконтролируемое смыкание век;
- гиперестезии – аномального повышения чувствительности кожного покрова и внутренних органов к любым раздражающим воздействиям;
- гиперакузии – обостренного акустического восприятия.
Из-за нарастания внутричерепного давления у младенцев наблюдается выбухание родничка, выраженность кровеносной сети на голове и шее.

Характерными и позволяющие безошибочно распознать воспаление мозговых оболочек считаются симптомы:
- Кернига, проявляющийся невозможностью пассивного сгибания/разгибания ноги в коленном суставе;
- Брудзинского – рефлекторное поднятие плеч при надавливании на кожу под скуловой дугой;
- Лессажа – безусловная реакция защиты нервных корешков, обусловленная менингеальным синдромом;
- Бехтерева – усиление головной боли при перкуссии скуловой кости.
Гнойное воспаление мозговых оболочек характеризуется инфекционно-септическими осложнениями – признаками пневмонии, болевыми ощущениями в суставных капсулах, эндокардитным компонентом.
Когда нужно обраться к врачу
При обнаружении любого из указанных выше симптомов требуется немедленная медицинская помощь с госпитализацией ребенка. При тяжелых формах менингита необходимы реанимационные мероприятия.

Такую терапию можно провести только в условиях лечебного стационара. Часто менингит начинается без специфических клинических признаков. Наблюдаемые симптомы указывают на острый инфекционный процесс.
Методы диагностики
Выявление воспаления мозговых оболочек начинается с анализа эпидемического анамнеза ребенка, физикального осмотра педиатром.
Дополнительно требуется консультация:
- инфекциониста;
- невролога;
- кардиолога;
- отоларинголога;
- офтальмолога;
- уролога.
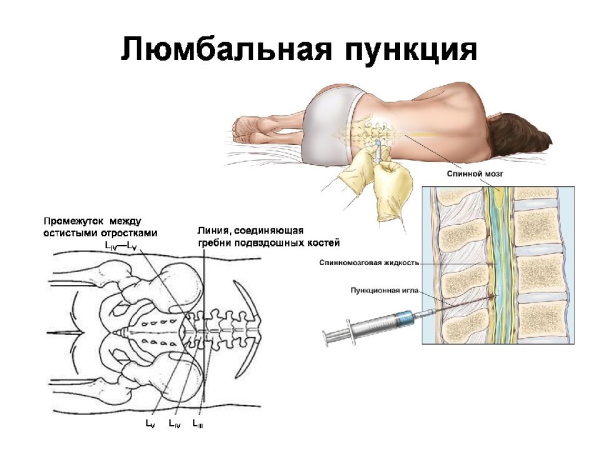
Подозрение на менингеальный синдром служит поводом для выполнения люмбальной пункции с целью получения контрольного образца ликвора из субарахноидального пространства спинного мозга.
Назначают офтальмоскопическое исследование глазного дна для выявления патологических изменений в сосудистой сети и нервных тканях.
Для дифференцирования заболевания, определения состава патогенной микрофлоры выполняют:
- биохимический анализ крови;
- вирусологическое исследование мазка слизистого покрытия верхних дыхательных путей;
- бактериологический посев;
- лабораторное изучение свойств и состава ликворной жидкости.
Такие методы позволяет отличить серозный менингит от гнойного. Для определения наличия и концентрации специфических антител в плазме крови используют технологии пассивной реакционной агглютинации, иммуноферментного анализа, ПЦР-тестирование.
Последнее позволяет выявить ДНК патогенных возбудителей. Расширенная аппаратная диагностика предусматривает проведение нейросонографии – двухмерного секторального сканирования церебральной зоны ультразвуковыми волнами.
Информативной считается магнитно-резонансная томография, стандартно входящая в диагностический пакет.
Из инструментальных методов при менингите применяют рентген краниального пространства, позволяющий установить происхождение и патогенетические особенности общемозговых симптомов, определить обширность поражения.
При признаках внутричерепной гипертензии у детей выполняют электроэнцефалограмму.
Видео о заболевании
Менингит у детей:
