При проведении хирургического вмешательства важным пунктом является применение анестезии. Разные виды наркоза обеспечивают обезболивающий эффект при операциях и также влияют на психологическое состояние больного.
Для чего нужен наркоз
Виды наркоза, которые сейчас используются при операциях, стали известны человечеству еще в 1 в. до н.э. Тогда Диоскорид — философ из Греции, описал действия мандрагоры на человека. Все больше изучая наркоз, люди сделали вывод, что это без этого средства не обойдется ни одно хирургическое вмешательство.
Анестезия нужна не только для обезболивающего эффекта во время операции, она помогает контролировать состояние пациента. Ведь во время проведения, человеческий организм может реагировать самым необычным способом, например, повышением давления. Любое такое изменение мешает нормальному проведению процедур.
С помощью наркоза состояние организма остается спокойным, он просто «спит». После пробуждения пациент не вспомнит о том, что именно делали ему во время операции, не чувствует боли. Чувство страха в результате отступает, выздоровление проходит быстрее. Видов анестезии 2 – общая и местная.
Общая анестезия
Во время проведения такого наркоза человек погружается в глубокий сон, и после ничего не чувствует и не ощущает дискомфорта. Общий наркоз используют при сложных операциях, так как он гарантирует полное расслабление мышц, отключения рефлексов, нервной системы. Пациент в это время находится под контролем врача, в него введены препараты от амнезии, паралича сердца и другие.
Все лекарства применяются с учетом особенностей организма оперируемого, и его восприимчивости к ним.
Отсюда выделяют три подвида общего наркоза:
- мононаркоз – используют только 1 препарат;
- смешанный – 2 разных препарата;
- комбинированный – присутствуют несколько разных препаратов, которые связываются между собой и воздействуют на системы тела.
Общая анестезия делится не только по этим признакам. Различают также 3 подвида наркоза, но они различаются типом введения вещества.
- вещество могут ввести ингаляционно, через органы дыхания;
- также применяется введение внутримышечно, внутримышечно, ректально;
- комбинированный метод.
Вентиляция легких производится с последующим перемещением трубки в дыхательную систему.
Местный наркоз
Местная анестезия проводится в том месте, где затем будет проведена операция. Врачи используют препараты, которые парализуют нервную деятельность на конкретном участке тела. Такой вид используется при незначительных повреждениях. Сознание больного в этот момент сохраняется.
Местный наркоз также включает в себя несколько подвидов:
- Поверхностный наркоз, наносимый на определенный участок кожи или слизистую поверхность сверху. Анестетик в этом случае всасывается в кожу, останавливая работу нервов, вследствие чего в том месте исчезает чувствительность. Чаще всего используется в стоматологии.
- Спинномозговой – средство вводится в спинномозговую жидкость, то есть, внутрь позвоночного столба, в результате чего чувства блокируются в корнях нервов. Такой подвид используется при операциях на самом позвоночнике или ногах.
- Есть еще один способ, при котором средство вводят через спинномозговую жидкость, но здесь используется катетер, который вставляется в эпидуральную область. Эпидуральный наркоз используется в акушерстве.
- Анестетик вводится в параневральную зону, и в результате блокируется нервная деятельность ствола крупного нерва. Этот подвид используется врачами в гинекологии или операциях на щитовидной железе.
- В конкретном месте, где должно будет произвестись хирургическое вмешательство, с помощью инъекции вводится препарат. Чувствительность в этом участке тела полностью блокируется, и человек ничего не чувствует.
При местной анестезии участок тела попросту «немеет», но сам пациент в сон не погружается.
Действие наркоза
Виды наркоза при операциях оказывают разное действие на организм человека.
https://youtu.be/G_Q2H54LwnU
И если при местном наркозе человек чувствует онемение и даже может наблюдать за происходящим, то под влиянием общего наркоза организм проходит несколько стадий:
- Исчезает чувствительность к боли и прикосновениям. При прикосновении волосков к роговице веки рефлекторно не закрываются. Глазные яблоки отклоняются, происходит сужение зрачков. Дыхание глубокое, голосовые связки расслаблены, из-за чего может возникнуть храп. Скелетные мышцы не расслаблены, пульс частый.
- Глазные яблоки находятся в центральном положении, глаза не реагируют на свет. Мышцы уже расслаблены, но не сильно. На этом этапе делается поверхностное хирургическое вмешательство.
- На третьей стадии дыхание человека становится поверхностным, при добавлении углекислого газа учащается. Кровяное давление снижено. Рефлексы тела почти не проявляются, кроме тех, которые обеспечивают кровообращение и дыхание. В этом состоянии врач может вызвать некоторые рефлексы самостоятельно, к примеру, опорожнение мочевого пузыря. Также важно фиксировать язык пациента, так как на этой стадии все мышцы расслаблены, и возможно западание языка.
- Последняя стадия – это глубокий наркоз. Пациент в буквальном смысле находится на границе между жизнью и смертью. Дыхание также поверхностное, имеет толчкообразный характер. Слабеет пульс, давление очень низкое. Слизистые оболочки имеют синюшный оттенок. Глазные яблоки не двигаются, глаза сухие. Контроль за показаниями производится с помощью приборов, измеряющих давление (измерения производятся как вручную, так и автоматически), пульс, ЭКГ, и других. Также следят за температурой тела, реакцией глаз, состоянием мочевого пузыря.
Пробуждение после наркоза также контролируется врачами. Пациент может вести себя несколько неадекватно.
Для детей
Прежде, чем оперировать ребенка с использованием анестетиков, врач выясняет его возраст и степень зрелости систем организма. Также важен опыт анестезиолога. Применение общей анестезии с обезболивающим эффектом предотвращает психологическую травму ребенка посредством введения его в состояние сна.
Необходимым фактором является контроль подвижности маленького пациента, и в этом помогает также общий наркоз. У детей (особенно грудного возраста) чувствительность и реакция на воздействие извне гораздо выше, чем у взрослого.
Именно поэтому во время операций помимо анестетиков вводится миорелаксанты – препараты, которые блокируют реакции тела, способные помешать нормальному проведению процедур. Чаще всего для детей применяют ингаляционный эндотрахеальный наркоз. В отличие от других видов, его гораздо легче применить к маленькому пациенту.
Но, перед применением учитываются следующие факторы:
- степень узости дыхательных путей;
- ранимость;
- опасность отека слизистых;
- высокое слюноотделение.
Их наличие может привести к серьезным проблемам и нарушить дыхание пациента. Расчет дозы для ребенка значительно отличается от дозировки для взрослого человека. Это связано с низким количеством жировой и мышечной тканей, меньшей связывающей способностью белков.
Для взрослых
Взрослым наркоз может вводиться как внутривенным (или внутримышечным), так и ингаляционным методом. Но более распространен именно внутривенный способ, так как он обеспечивает наиболее быструю доставку веществ в кровь, контролем их содержания в крови. При этом такие индивидуальные особенности, как узость дыхательных путей и другие, уже не вызывают беспокойств.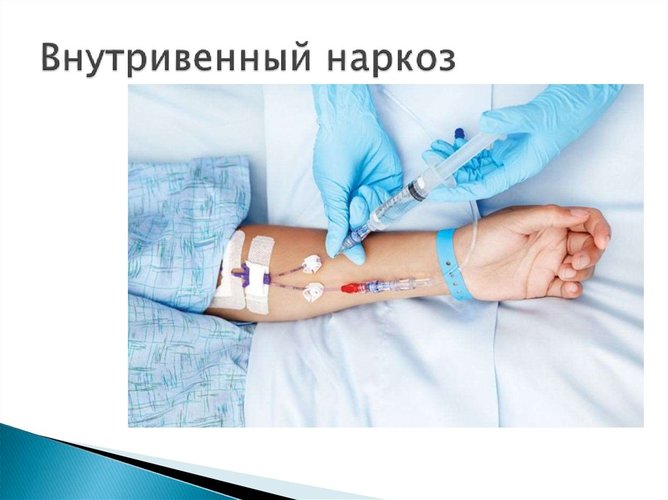
Пациенту вводится катетер, через который поступают препараты. Нередко сочетание ингаляции и внутривенного способа.
Конкретной дозы для взрослого человека нет, количество анестетика высчитывается индивидуально, исходя из сложности операции, вводимых препаратов и особенностей организма (вес, пол, возраст, имеющиеся заболевания). Тот или иной препарат имеет свою дозировку, например, 3 мг на кг, 2 мг на кг и другие.
Для пожилых
Виды наркоза при операциях для пожилых людей имеют некоторые различия от тех, которые проводятся взрослым людям. Прежде всего изменения в общем и местном наркозах будут зависеть от возраста и состояния больного. Здесь важно отметить, что учитывается именно биологический возраст. На него влияют климат, экономические условия, психологическое здоровье и другое.
Врач-анестезиолог, работая с пожилыми, должен учитывать такие факторы, как:
- наличие хронических заболеваний (болезней дыхательной системы, атеросклероза);
- нарушенная работа почек, ухудшенное функционирование печени;
- ригидность грудной клетки;
- наличие язв желудка и изменения его слизистой.
Прежде, чем вводить наркоз, пожилого человека подготавливают к операции.
За несколько дней до этого они принимают низкомолекулярные гепарины. Затем прием этих препаратов прекращают (за 5-6 ч. до операции), а после проведения хирургического вмешательства вновь возобновляют. Предпочтение отдают эпидуральному наркозу, для людей пожилого возраста он является наиболее подходящим.
Для беременных
Во время беременности у женщины также может возникнуть ситуация, когда нельзя обойтись без хирургического вмешательства с использованием анестезии и обезболивания. При этом попадание веществ в кровь матери значительно влияет как на ее внутренние системы, так и на плоде, который формируется внутри нее и еще не имеет полноценно сформированных систем органов.
По этой причине беременным в большинстве случаев назначают местную анестезию. Этот способ значительно снижает эффект воздействия лекарств на систему. Стоит все же заметить, что развитие патологий у детей, чьи матери подвергались воздействию анестетиков, имеют небольшой процент.
Риск смерти плода возникает при воздействии общего наркоза, в тот период, когда начинают формироваться системы органов. Если это возможно, операцию матери переносят на момент третьего триместра. Также использование анестезии зависит от здоровья женщины, ее восприимчивости к препаратам.
Противопоказания
Виды наркоза при операциях имеют свои противопоказания. Ими являются заболевания, которые уже имеются у пациента, и могут также носить хронический характер.
Заболеваниями, при которых проведение анестезии невозможно, являются:
- заболевания сердечно-сосудистой системы: стенокардия нестабильная, сердечная недостаточность, острый коронарный синдром, врожденные пороки сердца, атриовентрикулярная блокада, мерцательная аритмия;
- заболевания почек и печени: печеночная и почечная недостаточность, вирусные гепатиты (обострение), цирроз печени, пиелонефрит, гломерулонефрит;
- заболевания дыхательной системы: пневмония, эмфизема, бронхит, кашель при ОРВИ, трахеит;
- инфекции: абсцесс, воспаления на коже;
- сепсис.
 Для детей имеются свои противопоказания:
Для детей имеются свои противопоказания:
- рахит;
- спазмофилия;
- недавно проведенная вакцинация;
- гнойные заболевания;
- ветрянка, корь, краснуха;
- повышенная температура.
Спинальный и эпидуральный наркоз нельзя вводить при:
- заболевания кожи в том месте, куда должен был вводиться препарат;
- аллергия на анестетики;
- пациент сам может отказаться от проведения такой местной анестезии (это обусловлено страхом, так как во время ее проведения человек остается в сознании);
- пониженное артериальное давление;
- нарушение свертываемости крови.
Другие подвиды местной анестезии не проводят в случае:
- аллергии пациента на препараты. перед началом операции человека тщательно проверяют на наличие аллергических реакций;
- почечной недостаточности;
- проведения длинной операции. срок действия анестезии – 30-40 мин. повторно вводить препараты нельзя – возникнет передозировка.
Особенно опасна аллергия на анестетики отеком Квинке – в таких случаях пациенту совершенно противопоказана анестезия.
Побочные эффекты
Побочными реакциями после анестезии являются:
- тошнота;
- зуд;
- дрожь в теле;
- боли в мышцах, спине;
- головная боль и головокружение, помутнение сознания.
В результате общей анестезии могут возникнуть осложнения, если она была проведена неправильно:
- инфекции легких;
- травмы ротовой полости;
- повреждения нервов;
- аллергия;
- повреждения зрения;
- летальный исход.
Если у пациента возможность осложнения слишком высока, врачи вынуждены будут отменить операцию. Часто у пациентов, особенно пожилых, после проведения наркоза возникают некоторые психологические проблемы, например, депрессия, галлюцинации, страх смерти, панические атаки. При появлении побочных эффектов пациенту лучше обратиться к лечащему врачу.
Препараты для наркоза
Виды наркоза при операциях всегда подразумевают использование миорелаксантов. Они уменьшают двигательную функцию оперируемого, и обездвиживают его во время процедуры. Показанием у всех миорелаксантов является блокировка судорог и реакции мышц на холод, необходимость в расслаблении мышц при проведении хирургических манипуляций.
Пропофол
Основное действующее вещество этого препарата – 2,6-диизопропилфенол. При применении в медицинских целях важно, чтобы пропофол почти не растворялся в воде, но растворялся в жирах. Поэтому вместе с ним используют жировые растворители.
Препарат выглядит, как жидкость бело-молочного цвета, слегка вязкая. Из-за того, что пропофол растворяется в жирах, он быстрее проникает в мозг, лекарство начинает свое действие рано. Через 1,5 мин. после введения препарат действует на организм, связывается с белками плазмы.
Для взрослых дозировка составляет 1-4 мг/кг в час. Применяется в виде ингаляций, вводится каждые 10-20 сек. капельно. Для поддержания наркоза дозу увеличивают до 6-10 мг. Детям от 8 лет – 2,5 мг/кг, лекарство вводят очень медленно. Детям младше установленного возраста применять препарат нельзя.
Фторотан
Активное вещество – галотан (50 мл). Имеет вид жидкости. Еще один ингаляционный препарат, его часто комбинируют с другими лекарствами для достижения необходимого уровня наркоза. Очень легко всасывается из дыхательных путей, быстро действует. Анестетик используют даже при сложных операциях на легкие и брюшную полость, и разрешен при заболеваниях дыхательных путей.
Фторотан расслабляет мышцы, в том числе дыхательные, блокирует секреторные функции. Начинает действовать лекарство через 1,5 мин., после прекращения подачи человек приходит в сознание спустя несколько мин. При ингаляции слизистые оболочки не раздражаются.
Фторотан применяют осторожно у пациентов с сердечно-сосудистыми заболеваниями, и при повышенном уровне адреналина. Препарат вводят в совокупности с кислородом (концентрация 0,5%), затем доза увеличивается до 3-5%. Поддерживающая доза – 0,5-2%.
Кетамин
Кетамин выпускают в ампулах для внутримышечного введения по 2 и 5 мл. В 1 ампуле содержится 57,6 мг кетамина гидрохлорида и вспомогательные элементы – хлорид натрия, хлорид бензетония. Эффект достигается путем блокировки ионного канала рецепторов.
Препарат угнетает деятельность нейронов мозга, включая гиппокам. Воздействие с опиоидными рецепторами влечет обезболивающий эффект. У препарата также есть ряд последствий после выхода из наркоза – бред, галлюцинации, сонливость. Действует кетамин быстро при внутривенном введении – от 15 сек.
При использовании этого препарата важно учитывать дозировки:
| Взрослым | 2-3 мг/кг – внутривенно
4-8 мг/кг – внутримышечно Максимальная доза – 8 мг/кг |
Внутримышечно и внутривенно |
| Детям | До года – 8-12 мг/кг
1-6 лет – 6-10 мг/кг 7-14 лет – 4-8 мг/кг |
Внутримышечно |
Для поддержания дозу снижают до 0,5-1 мг/кг (внутривенно) или до 2 мг/кг (внутримышечно) в час капельно. Наркоз, какого бы вида он ни был, помогает не только при операциях, но и в процессе восстановления пациента, устраняет также хронические боли. Анестезия помогает больным, находящимся в палатах интенсивной терапии, и онкобольным.
Видео о видах наркоза
Три вида анастезии:
https://www.youtube.com/watch?v=75cjlylD2ys
