Каждому человеку знакомо чувство, когда онемели руки и ноги, бегут мурашки по телу. У здоровых людей это чаще происходит при воздействии холода или после нахождения длительное время в неудобном положении, которое препятствует нормальному току крови в конечности. В таком случае состояние проходит самостоятельно и довольно быстро при условии, что причина его возникновения устранена.
Дифференциальная диагностика при онемении конечностей, появлении чувства мурашек на коже
Немеют руки и ноги и бегают мурашки без видимой причины, часто или же продолжительностью более получаса только у тех, кто страдает некоторыми видами патологий опорно-двигательного аппарата. При обнаружении подозрительных симптомов нужно в кратчайшие сроки обратиться к специалисту.
С первичной диагностикой вполне справится терапевт. После тщательного опроса и осмотра он оценит степень тяжести состояния пациента, примет решение о том, насколько срочной должна быть консультация невролога, направит в лабораторию для сдачи анализа крови, порекомендует проведение магнитно-резонансной томографии (МРТ).
Анализ крови
Для более полной дифференциальной диагностики необходимо провести исследования венозной крови:
- ОАК;

- биохимические показатели:
- острофазовые реакции;
- функции почек;
- ионограмма;
- ферменты;
- липидограмма;
- диагностика сахарного диабета: глюкоза, глюкозотолерантный тест;
- диагностика заболеваний щитовидной железы;
- витамины;
- тесты на инфекции: сифилис (реакция Вассермана, RW), ВИЧ, болезнь Лайма, туберкулёз, герпес.
Неврологический осмотр
Онемением конечностей и связанным с этим чувством ползания мурашек по телу занимается невролог. Вначале он задаёт несколько специфических вопросов, уточняющих признаки болезней, затем осматривает и обследует пациента, проводит неврологические тесты при помощи неврологического молоточка со специальной иголкой для определения чувствительности и некоторых других инструментов, доступных ему на момент консультации.
После ознакомления с имеющимися результатами анализов крови, определения вида и уровня поражения нервной системы, врачу понадобятся вспомогательные исследования для обоснования диагноза и назначения правильного лечения.
Дополнительными методами могут служить:
- нейрофизиологические:
- электроэнцефалография (ЭЭГ);
- электронейрография (ЭНГ);
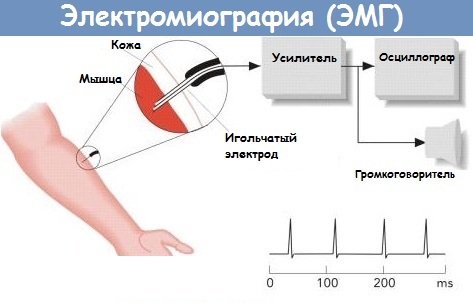
- функциональная МРТ (фМРТ);
- позитронно-эмиссионная компьютерная томография (ПЭТ-КТ);
- эхоэнцефалография (ЭхоЭГ);
- МРТ определенного отдела нервной системы (головного мозга или его участка, сегмента спинного мозга или конкретного периферического нерва);
- компьютерная томография (КТ) не является методом выбора, за исключением экстренных случаев, когда нет времени проводить МРТ (например, при подозрении на инсульт);
- спинальная пункция и анализ ликвора;
- иммуноэлектрофорез плазмы и электрофорез белков плазмы крови (при подозрении на множественную миелому или рассеянный склероз).
Причины онемения, ощущения мурашек, сопутствующие симптомы и способы лечения
Немеют руки и ноги и бегают мурашки по разным причинам. Чтобы установить их источник, врачу потребуется уточнить дополнительные симптомы.
Он анализирует критерии:
- снижение или тотальную потерю способности участка кожи воспринимать внешние раздражители;
- слабость мышц или же вовсе невозможность движения;
- возникновение разного рода необычных ощущений в теле.
В понимании специалиста такая проблема более многозначна и нуждается в конкретизации.
Онемение
В медицинской науке онемением называется частичная (гипестезия) или полная (анестезия) утрата чувствительности, которая разделяется на:
- поверхностную, отвечающую за ощущения прикосновений, температуры и боли;
- глубокую, к которой относится восприятие вибрации и положения части тела в пространстве.
 Данное деление зависит от уровня повреждения нервных структур и в зависимости от этого у пациента может быть множество различных жалоб, вплоть до нарушения походки, сложности при вождении и повышенного риска травм от падения.
Данное деление зависит от уровня повреждения нервных структур и в зависимости от этого у пациента может быть множество различных жалоб, вплоть до нарушения походки, сложности при вождении и повышенного риска травм от падения.
Ощущение мурашек
Ползание мурашек относится к виду парестезий (внезапно возникающие неадекватные ощущения, которые не имеют реального стимула) и зачастую сочетаются с болью и другими симптомами, описанными ранее.
Сахарный диабет
На немеющие конечности и ощущение мурашек в них обычно жалуются пожилые пациенты на приёме у терапевта или эндокринолога. Самой многочисленной группой, страдающей расстройствами чувствительности, являются больные сахарным диабетом, поэтому диагностический поиск необходимо начинать именно с определения уровня глюкозы крови, особенно если это человек старшей возрастной группы.
Ощущения при этом характерные: чаще двусторонние и симметричные по типу перчаток и носков, но возможны и другие локализации (например, на спине), обычно монотонного характера, не зависят от внешних факторов, развиваются и усиливаются медленно, постепенно.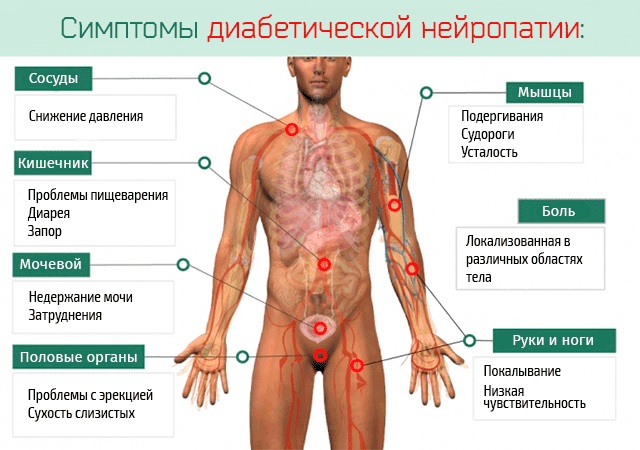
Медикаментозная терапия диабетической полинейропатии включает в себя препараты:
| Действующее вещество | Торговое название | Режим дозирования |
| Витамины В1, В6, В12 | Комбилипен (в составе есть лидокаин) | Внутримышечно глубоко по 2 мл каждый день на протяжении 5-10 дней, затем последующие 2-3 недели по 2-3 инъекции в неделю. |
| Альфа-липоевая (тиоктовая) кислота | Нейролипон | Сначала внутривенно медленно по 600 мг 1 раз в сутки 2-4 недели, затем по 1 таблетке (600-1800 мг) 1 раз в день 1-3 мес. |
| Прегабалин | Лирика | Внутрь вне приёма пищи, начиная с дозы 150 мг в сутки, разбивая на 2-3 приёма, затем при хорошей переносимости возможно постепенное увеличение дозы до максимальной суточной – 600 мг. Длительное применение. |
| Амитриптилин | Амитриптилин | Внутрь по 25-50 мг на ночь, затем постепенное увеличение дозы до рекомендуемой суточной 50-100 мг, от 3 месяцев. |
| Ибупрофен | Нурофен | Внутрь по 200-400 мг, повторное применение возможно через 4-6 час., но не более 1200 мг в сутки. Курс приёма до 10 дней, далее по согласованию с лечащим врачом. |
| Версатис (пластырь) | Пластырь приклеить на болевую поверхность кожи на период до 12 час. Повторное применение возможно через 12 час. | |
| Трамадол + Парацетамол | Залдиар, Рамлепса, Рутрам | Внутрь по 1-2 таблетки (37,5 мг парацетамола + 325 мг трамадола), следующий приём не ранее, чем через 6 час. Дозу при необходимости можно повышать до максимальной суточной – 8 таблеток. Курс лечения определяется индивидуально. |
Туннельная невропатия
Другой наиболее частой причиной онемения конечностей являются компрессионные синдромы, в том числе туннельные невропатии, широко распространенные среди молодого населения, преимущественно мужского пола. Характер поражения при патологии чаще односторонний. Развивается патология вследствие зажатия нерва между костью и мягкими тканями (мышцами, сухожилиями) из-за отёка.
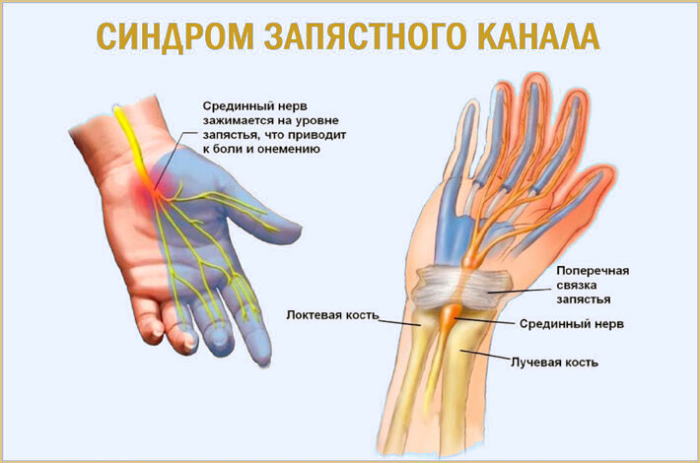
Причинами могут служить:
- травмы;
- длительное нахождение в неестественной статичной позе (нередки у людей, уснувших на твёрдой поверхности после падения в состоянии алкогольного опьянения);
- некоторые случаи синдрома «первой брачной ночи» (свисание предплечья и кисти по типу плети из-за продолжительного давления на сосуды и нервы плеча);
- синдрома «французских копальщиков луковиц тюльпанов» (изменения на уровне голени и стопы, после длительного нахождения в позах нога на ногу или на корточках).
При лечении используют те же препараты, что и при диабетической полинейропатии (Ибупрофен, Трамадол, Парацетамол, Амитриптилин, Прегабалин, пластыри с лидокаином) в эквивалентных дозах.
Дополнительно применяют:
- временную иммобилизацию по принципам шинирования с применением ортезов, бандажей или лонгет;
- холодовые компрессы;
- инъекции Мелоксикама и гидрокортизона в область туннеля.
Для снятия отечности и уменьшения болевого синдрома показаны физиотерапевтические методы:
- электрофорез новокаина или другого анестетика;
- фонофорез димексида.
В дальнейшем при стихании острых проявлений полезными будут занятия лечебной физкультурой. Также может быть обоснован приём витаминов группы В, миорелаксантов (мидокалм по 50-150 мг 1 раз в день 5-7 дней) и препаратов, улучшающих кровоснабжение и функционирование нерва (ипидакрин по 10-20 мг 1-3 раза в сутки 1-2 месяца), применение мазей с обезболивающим веществом (например, с диклофенаком).
К хирургической коррекции прибегают лишь в экстренном случае или после того, как испробуют все возможные неинвазивные методики. Однако существуют исследования, доказывающие отсутствие существенной разницы в результатах, спустя год после начала терапии и проведения операции.
ЛФК при реабилитации после туннельных синдромов верхней конечности:
- сжимать каждый кулак с усилием и затем полностью раскрыть кисть, 5 раз;
- вращать кистями по часовой стрелке и против, по 5 раз в обе стороны;
- вращать каждым пальцем по очереди в течение нескольких секунд;
- сжать кулаки несколько раз и расслабить, встряхнуть руки;
- прижать ладони друг к другу, максимально отвести пальцы назад, задержаться, затем сжать в замок на несколько секунд, повторить 5 раз;
- пальцы соединить в замок и напрячь, запястья поднять вверх, а пальцы выгнуть вниз, затем повторить 5 раз;
- прижать кисти плотно друг к другу и поочерёдно отводить одноимённые пальцы, по 3 раза на каждую пару;
- сложить ладони вместе, нажимать кончиками пальцев одной руки на пальцы другой руки с усилием, чередовать по 10 раз в каждую сторону;
- соединить ладони около груди, медленно опустить до пупка, задержаться и вновь поднять до исходного положения, 5 раз;
- на каждой руке соединять по очереди подушечку большого пальца со всеми остальными в разном порядке, по 30 сек.
Заболевания позвоночника: остеохондроз, грыжа межпозвоночного диска
Немеют руки и ноги и бегают мурашки при одном из самых распространенных заболеваний позвоночника. Из-за преимущественно сидячего образа жизни распространен остеохондроз позвоночника даже среди молодых людей.

Сам по себе он не значительно снижает качество жизни человека, но на поздних стадиях возникают довольно серьезные осложнения, вроде деформации позвонков, грыж межпозвоночных дисков, которые зачастую приводят к радикулопатии (сдавление корешков спинномозговых нервов).
При таком защемлении появляется жгучая боль и симметричное онемение в различных частях тела и скованность движений от усиления болезненности, которая значительно нарастает в вертикальном положении тела, от чего общее самочувствие пациента видимо ухудшается.
В терапии основной упор делается на обезболивание и по возможности скорейшее устранение причины сдавления. В остальном медикаментозное лечение повторяет схему терапии при туннельном синдроме.
Инсульт
Основной процент случаев инсульта приходится на поражения головного мозга, реже встречаются его спинальные формы. Клинические проявления зависят не только от того, где возник инсульт, а ещё и от его вида (геморрагический или ишемический), объема, вовлеченных значимых нервных структур, своевременности и полноты оказанной помощи. Жалоб у больных, перенесших это состояние, обычно много, но ведущими являются нарушения чувствительности кожи различной степени и локализации.
После своевременно оказанной специализированной помощи (тромболизис при ишемическом инсульте и нейрохирургическое вмешательство при геморрагическом), главную роль в реабилитации играют:
- занятия с логопедом;
- лечебная физкультура;
- физиотерапевтические методы (массаж и мануальная терапия, грязевые, парафиновые и озокеритовые аппликации, лазеротерапия, иглорефлексотерапия, электромиостимуляция (амплипульстерапия (СМТ)), электрофорез лекарственных препаратов, магнитотерапия и многие другие по показаниям).
Рассеянный склероз
Рассеянный склероз относится к малоизученным состояниям и поэтому он довольно тяжелый по течению и сложный в отношении врачебного воздействия на заболевание. Симптомы его «рассеянные», многообразные, но всё же есть некоторые характерные черты (волнообразное течение, средний возраст больных от 20 до 60 лет, быстрая инвалидизация, внезапный дебют, начинающийся именно расстройством чувствительности).
Предполагается, что к демиелинизации (потере миелиновой оболочки нерва) может приводить скрытая вирусная инфекция (герпес, в том числе вирус Эпштейн-Барра), которая в свою очередь нарушает работу иммунной системы человека и приводит к «атаке» организмом своих собственных нервных волокон.
Существует множество центров рассеянного склероза по всему миру для изучения и борьбы с ним.
Для диагностики используются:
- неврологический осмотр;
- МРТ головного и спинного мозга;
- исследование спинномозговой жидкости.
Течение болезни непредсказуемо, поэтому задерживаться на этапе обследования непозволительно, следует скорее приступать к лечению для приостановления стремительного развития инвалидизирующих проявлений, снижения частоты и тяжести обострений и улучшения общего качества жизни пациента.
В лечении используется большое количество препаратов:
- кортикостероиды – метилпреднизолон внутривенно по 500-1000 мг 1 раз в день, коротким курсом 3-5 дней;
- иммуномодуляторы (инъекционные и пероральные формы, длительное применение):
- Интерферон бета-1b подкожно по 8 млн МЕ через день;
- Интерферон бета-1a внутримышечно по 6 млн МЕ (30 мкг) 1 раз в неделю;
- Интерферон бета-1a подкожно по 44 мкг 3 раза в неделю;
- Финголимод внутрь по 0,5 мг 1 раз в день;
- Терифлуномид внутрь по 14 мг 1 раз в день;
- Диметилфумарат внутрь 240 мг разбить на 2 приёма в день.
- Миорелаксанты – баклофен (внутрь во время еды по 5 мг 3 раза в день с постепенным увеличением до 30-75 мг в сутки, но не более 100 мг) или тизанидин (внутрь по 2-4 мг 3 раза в день с возможным увеличением суточной дозы до 36 мг);
- Габапентин (внутрь во время приёма пищи в первый день 300 мг 1 раз, во второй день по 300 мг 2 раза в день, с третьего дня по 300 мг 3 раза в сутки с плавным повышением дозы до достижения терапевтического эффекта, но не более 3600 мг в сутки);
- Прегабалин (внутрь вне приёма пищи, начиная с дозы 150 мг в сутки, разбивая на 2-3 приёма, затем при хорошей переносимости возможно постепенное увеличение дозы до максимальной суточной – 600 мг, длительно);
- Амитриптилин (внутрь по 25-50 мг на ночь, затем повышение дозы до рекомендуемой суточной 50-100 мг, от 3 месяцев);
- Амантадин (внутрь по 100 мг 3 раза в день до снижения усталости);
- витамин D (внутрь по 800-1000 ЕД в сутки утром после еды).
Дополнительно в зависимости от превалирующих симптомов применяют физиотерапевтическое воздействие, лечебную физкультуру, трудотерапию с положительным эффектом.
Ишиас
Ишиасом принято называть заболевание, которое характеризуется выраженной односторонней жгучей болью по ходу седалищного нерва (от пораженной половины поясницы и «простреливающую» по всей длине ноги), возникающее по причине ущемления корешков спинномозговых нервов пояснично-крестцового отдела грыжей межпозвоночного диска, костными образованиями позвонков или опухолью, абсцессом спинного мозга.
В последнее время специалисты отходят от этого термина, заменяя его ишиалгией, хотя в международной классификации болезней (МКБ-10) он всё ещё сохраняется.
Из-за интенсивности болевого синдрома пациенты редко отмечают нарушения чувствительности.
Лечение симптоматическое и повторяет алгоритмы, применяемые при туннельном синдроме и полинейропатии.
В тяжелых случаях рассматривается возможность введения гормональных препаратов в эпидуральное пространство спинного мозга для уменьшения отека и давления на нервы.
В качестве крайней меры применяют хирургическое вмешательство.
Инфекционные заболевания
Некоторые инфекционные агенты способны влиять на нервную ткань и приводить к онемению различных участков тела.
- При опоясывающем лишае (вызывается вирусом герпеса) появляется болезненная, зудящая сыпь, в основном по ходу межрёберных нервов, после стихания которой кожа в месте поражения имеет сниженную чувствительность, что пациенты описывают как прикосновения сквозь слой ваты.
- При ВИЧ, туберкулёзе, болезни Лайма и сифилисе так же страдают нервные волокна, что может сопровождаться болью, мышечной слабостью, ползаньем мурашек, расстройством восприятия прикосновений, температуры, болевых раздражителей и положения в пространстве.
- Наиболее тяжелые поражения периферической нервной системы происходят при лепре (проказе), характеризующиеся полной потерей чувствительности в местах подконтрольных поражённым нервам.
Помимо воздействия на основное инфекционное заболевание проводится стандартная симптоматическая терапия, изложенная в статье ранее.
Сосудистые расстройства
Ярким примером преходящих онемений, связанных с сосудистыми патологиями, может служить гипертонический криз. При этом не столь важно, до каких чисел поднялось артериальное давление, главным фактором является скорость развития приступа, наличие сопутствующих заболеваний (ишемической болезни сердца, атеросклероза) и разность значений между систолическим и диастолическим давлением.
Пациенты отмечают:
- резкую головную боль;
- слабость;
- потливость;
- головокружение;
- тошноту, рвоту;
- нарушения зрения;
- побледнение и онемение конечностей (в особенности кистей и стоп).
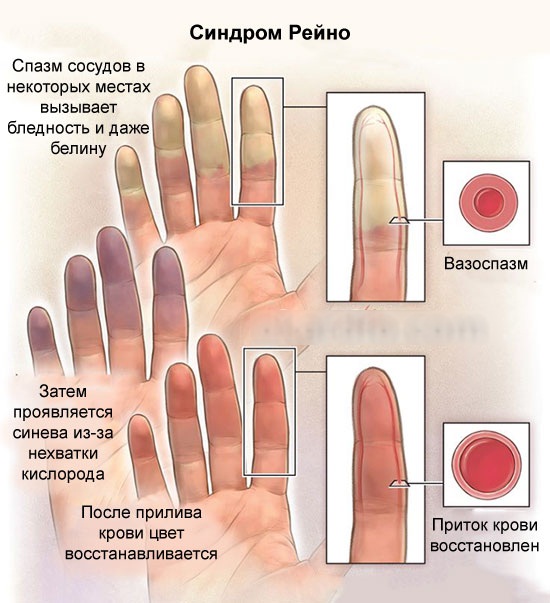
Синдром Рейно также относится к сосудистым заболеваниям, но обычно является одним из симптомов других серьёзных заболеваний (эндокринных патологий, ревматизма или психопатий). Его клиническая картина раскрывается после воздействия холодом или стрессом: мелкие сосуды резко сужаются, что приводит к выраженной бледности концевых фаланг кистей (реже стоп) и потере их чувствительности. После окончания действия провоцирующего фактора состояние в течение нескольких десятков минут возвращается к исходному.
Недостаток витамина B1 и B12
При дефиците витаминов группы B замедленно восстановление миелиновой оболочки нервов из-за чего затрудняется передача импульса по ним и развиваются двусторонние симметричные изменения. Чаще всего это связано с поражением спинного мозга (тогда преобладает нарушение глубокой чувствительности (вибрационной и пространственной)), но возможны и изолированные повреждения периферических нервов (в этом случае меняется восприятие прикосновений, боли и температуры).
Человеческий организм очень сложен и примеров болезней, которые могут вызвать онемение рук и ног, ощущение бегающих мурашек несчётное количество, в статье приведены лишь наиболее распространённые. Несмотря на сходство в лечении, нарушения чувствительности – это лишь симптом, а диагностикой и лечением основного заболевания должен заниматься только врач.
Видео об онемении конечностей
Почему немеют руки и ноги:

Я при таких симптомах в комплексном лечении принимала Нейроспан комплекс для нервных волокон, он сожержит в том числе и витамины группы В, которые стимулируют восстановление нервных волокон