Опухолевидные разрастания в теле щитовидной железы (ЩЖ), сопровождаемые нарушением функций эндокринного органа, собирательно называют зобом. По распространенности лидирует узловая форма заболевания. Патологические очаги имеют различное происхождение, факторы развития, морфологические особенности.
Определение болезни
К объемным визуально заметным множественным или единичным образованиям в долях и перешейке щитовидной железы эндокринологи применяют условное обозначение «зоб». Уточняющая характеристика определяет нозологический вариант заболевания и имеет значение для выбора терапевтической тактики.
Узловой зоб диагностируют примерно у 40-50% взрослого населения планеты. Среди женщин эндокринная патология распространена в 2-4 раза больше, чем у мужчин, и зачастую сочетается с гормональнозависимыми опухолями репродуктивного аппарата.
Патологические очаги представлены уплотненными железистыми тканями. Крупные пальпируемые узлы нередко сочетаются с множественными микроскопическими участками, не поддающимися обнаружению при первичном осмотре, требующие применения средств аппаратной диагностической визуализации.
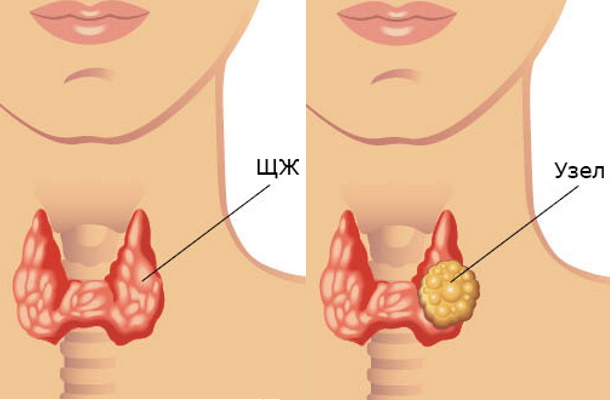
В зависимости от клинических особенностей, причинного фактора или их сочетания морфологические изменения в щитовидной железе:
- вызывают системные расстройства эндокринных функций;
- приводят к угнетению выделительной способности пораженного органа;
- аномально усиливают секрецию тиреоидного гормона;
- нарушают работу прилегающих или отдаленных от патологических очагов анатомических структур;
- оказывают травмирующее воздействие на возвратный нерв гортани – крупную ветвь так называемого блуждающего проводящего электрохимические импульсы канала, обеспечивающего подвижность зоны, глотательную способность, работу голосовых складок;
- негативно влияют на состояние терморегуляции, за которую отвечают синтезируемые ЩЖ тироксин с трийодтиронином – гормоны Т4 и Т3 соответственно.
Выделяемые щитовидной железой физиологически активные соединения регулируют частоту сокращений миокарда, задействованы в стимуляции метаболизма, синтезе РНК (рибонуклеиновой кислоты). Такие вещества контролируют рост и анатомическое развитие организма.
Эндокринная патология приводит к нарушению указанных функций. Гормоны щитовидной железы в той или иной степени оказывают влияние на все органические ткани и биологические среды. Специфичные мишени для таких веществ отсутствуют. Последствия очаговых разрастаний ЩЗ всегда носят комплексный характер.
Выраженные функциональные нарушения не наблюдаются только при миниатюрных размерах очагов и нетоксической форме патологии – не связанной с гиперсекрецией Т3 и Т4. Клиническими рекомендациями указано определение эндокринного заболевания при превышении размеров ЩЖ 20 см2 у женщин и 25 см2 у мужчин.
Причины узлового зоба у взрослых
Способствующие морфологическим функциональным изменениям в теле щитовидной железы факторы подразделяют на генетически детерминированные и приобретенные. Развитие эндокринной патологии связывают с мутациями хромосомного элемента, кодирующего рецепторы тиреотропного гормона.
Вырабатываемое передней долей гипофиза физиологически активное вещество регулирует функции ЩЖ посредством воздействия на чувствительные мембранные белки эпителиального покрытия органа.
Морфологические нарушения с образованием уплотнений возникают при мутациях альфа-субъединиц G-элементов вторичных внутриклеточных сигнальных каскадов. В результате подавляется активность аденилатциклазы – фермента, катализирующего и преобразующего АТФ в циклическую форму с выделением пирофосфата.
Наследственные мутации – распространенная причина узловой разновидности эндокринного синдрома. Возникающие очаги такого этиогенеза склонны к злокачественной малигнизации в медуллярную онкологическую опухоль.
Узловой зоб – распространенная эндокринная патология, к причинам развития которой причисляют:
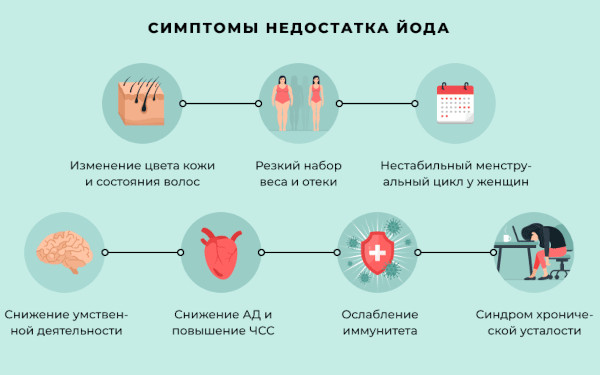
- Дефицит ключевых минералов. Патология возникает преимущественно на фоне недостатка йода. При критически низком уровне химического элемента ускоряется клеточная пролиферация в железистых тканях. Йод регулирует продукцию тироксина, отвечает за белковый метаболизм и водно-солевое равновесие.
- Застойные явления. Угнетение гемодинамической функции, плохой отток лимфатического секрета приводят к возникновению вторичной эндокринной патологии. Нередко морфологические изменения в тканях щитовидной железы сопровождают атеросклероз с частичной обтурацией сосудистых просветов.

- Генетическая предрасположенность. К образованию узловых уплотнений приводит секреторная гиперактивность щитовидной железы, обусловленная наследственными факторами. В результате обменные процессы ускоряются, чувствительность рецепторных молекул к Т3 и Т4 – снижается.
- Вегетативные расстройства. Под воздействием воспалительных, демиелинизирующих, других системных патологических процессов ухудшаются функции нервных волокон и мышечных структур. Это создает предпосылки для развития узловых опухолевидных образований в теле ЩЖ.
- Экзогенные факторы. К внешним причинам относят плохую экологическую обстановку, загрязненность окружающей среды токсичными продуктами техногенной деятельности. Особенно остро щитовидная железа реагирует на радиационное облучение, канцерогенные вещества.
- Психосоматические нарушения. Частые стрессы, сильные эмоциональные переживания нарушают устойчивое физиологическое равновесие, провоцируют биохимические сдвиги и нервные расстройства. Такие факторы ослабляют иммунную защиту, ухудшают кровообращение в щитовидной железе.
Неконтролируемую клеточную пролиферацию вызывают гормональный дисбаланс, нерациональное или недостаточное питание, применение лекарственных средств в избыточных дозах либо длительными курсами.
 |
 |
 |
 |
Эндокринную патологию при генетической предрасположенности способны спровоцировать курение, вирусные поражения, хронические бактериальные инфекции.
Узловые очаги в ЩЖ формируются при остром дефиците в организме:
- кобальта, задействованного в механизме гемостаза, клеточном дыхании, синтезе нуклеиновых кислот;
- селена – эссенциального микроэлемента, регулирующего уровень выделения тиреотропных гормонов;
- меди, влияющей на активность витаминных веществ, ферментных соединений;
- марганца, ответственного за формирование, дифференцирование и размножение цитологических единиц.
Дефицит указанных минералов провоцирует клеточные мутации в железистых тканях.

В отдельную категорию вероятных причин развития эндокринной патологии выделяют чрезмерное потребление так называемых зобогенных продуктов питания:
- моркови;
- белокочанной капусты;
- редиса;
- персиков;
- манго;
- арахиса;
- соевых бобов.
Указанные и некоторые другие пищевые растения ухудшают усвоение йода, что приводит к клеточным мутациям в железистых тканях. Эндокринная патология иногда сопровождает естественные возрастные изменения.
Симптомы
Для единичных очагов небольшого размера нехарактерны специфичные клинические проявления. В течение долгих лет заболевание может не манифестироваться физиологическими расстройствами. Такие уплотнения имеют больше косметическое значение, чем клиническое.
Узловая форма эндокринной патологии с крупными очагами характеризуется несимметричным изменениям рельефа горловой поверхности. Симптоматика такого зоба возникает при сдавливании прилегающих анатомических структур, выраженных гормональных сдвигах.
Компрессии разросшимися железистыми тканями подвержены:
- верхние отделы пищеводного тракта;
- трахея;
- нервные каналы гортани;
- магистральные кровеносные сосуды шейной и затылочной зон.
Механически обусловленные симптомы эндокринного заболевания варьируются в зависимости от локализации и размера уплотнений.
Сдавливание трахейного сегмента со стенками гортанного пространства клинически манифестируется:
- постоянным ощущением инородного тела в горле;
- изменением тембра голоса;
- дыхательными затруднениями;
- нарушением глотания;
- продолжительными приступами сухого кашля;
- эпизодической частичной асфиксией (удушьем).
Компрессия сосудистых русел симптоматически проявляется головокружениями, повышением внутричерепного давления, синдромом полой вены – ухудшением гемодинамики в верхней части тела.
Болевые ощущения в области щитовидной железы возникают исключительно при кровоизлияниях или развитии воспалительного процесса. Более выраженный симптоматический характер заболевание приобретает при гормональных отклонениях.
Нарушение выделительной функции щитовидной железы в виде гипо- или гипертиреоза повышает подверженность пациента:
- бронхиту со спазмированием стенок дыхательной полости, интенсивной выработкой воспалительного слизевого экссудата;
- застойной или сегментарной пневмонии аутоиммунного происхождения;
- поражению сезонными респираторными вирусами из-за ослабления механизма гуморальной резистентности;
- кардиальным болевым пароксизмам;
- артериальной гипотонии – стойкому или периодически возникающему снижению внутрисосудистого давления до показателя существенно меньше индивидуальной физиологической нормы;
- спонтанной сонливости без привязки к циркадным ритмам.

Среди распространенных симптомов секреторной избыточности или недостаточности ЩЖ у женщин фигурируют депрессивные состояния и менструальные нарушения, у мужчин – пищеварительные расстройства, диспепсические явления, снижение либидо.
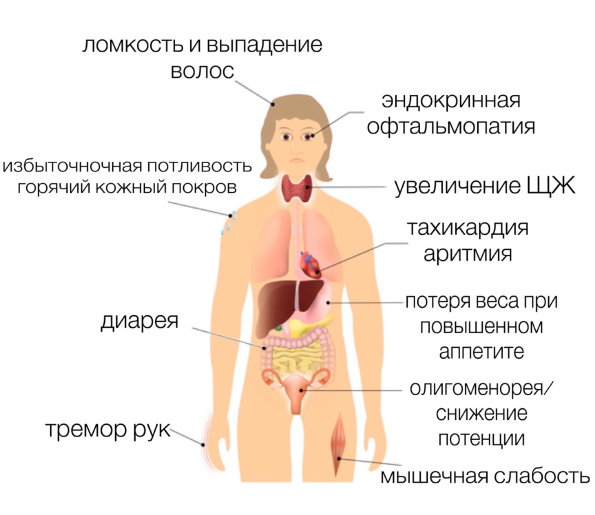
Общие для обоих полов клинические признаки выделительной дисфункции эндокринного органа включают:
- чрезмерную сухость кожных покровов;
- очагово-диффузную алопецию – выпадение волос;
- хроническую гипотермию;
- миалгические синдромы низкой интенсивности;
- отеки век после утреннего пробуждения.
При развитии выраженного тиреотоксикоза наблюдается продолжительный субфебрилитет, дрожание пальцев рук, тахикардия. Указанные признаки часто сочетаются с резким похудением, экзофтальмом – выпиранием глазных яблок.
Патогенез
Механизм развития заболевания обусловлен дефицитом йодистых соединений, регулирующих физиологические функции щитовидной железы. Патогенетические особенности формирования и прогрессирования зависят от нозологической формы.

Нарушения эндокринной деятельности щитовидной железы активируют механизм компенсаторной адаптации, проявляющийся усилением выработки гормонов тиреотропного класса гипоталамусом – специфическим отделом промежуточного мозга.
Узловой зоб начинает постепенно прогрессировать под влиянием биохимической стимуляции клеток органа такими веществами.
Называемые тироцитами эпителиально-фолликулярные цитологические единицы:
- обладают высокой восприимчивостью к подобному воздействию;
- активно поглощают йодиды;
- потребляют нутриентные, эндогенные и лекарственные аминокислоты;
- синтезируют тиреоглобулины с тиропероксидазой – димерные гликопротеиды и специфический окисляющий фермент соответственно.
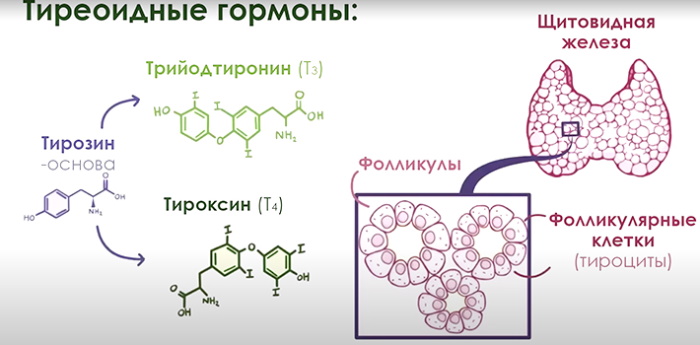
Результатом стимулирующего влияния становится неконтролируемая пролиферация отдельных клеточных кластеров, что приводит к формированию характерных узелково-очаговых уплотнений.
Особенностью и основным патогенетическим компонентом заболевания считается чрезмерная аккумуляция коллоидных веществ в фолликулярных пространствах. Пролиферация тироцитов имеет мультифокальный характер.
Морфологические изменения часто обнаруживаются за пределами очагов первичной локализации. Доброкачественные опухолевые трансформации связаны с существенным пролиферативным потенциалом клеток щитовидной железы.
Аномальные очаги в теле эндокринного органа имеют преимущественно локально-доминантные патогенетические признаки. В механизме формирования уплотнений задействованы типичные факторы роста – тиреотропный и инсулиноподобный гормоны.
Классификация и стадии развития
С учетом морфологических характеристик, происхождения эндокринное заболевание подразделяют на нозологические категории. В зависимости от размеров и количества уплотнений выделяют стадии от 1-й до 5-й.
Классификация эндокринной патологии по происхождению и морфологическим характеристикам представлена в таблице.
| Нозологическая форма | Дифференциальные признаки |
| Эутиреоидная | Щитовидная железа увеличена без нарушения функциональности и секреторной активности. На развивающееся заболевание указывает только изменения величины и анатомического строения эндокринного органа. |
| Коллоидная | Характеризуется накоплением большого объема соответствующих веществ в фолликулярных полостях, что приводит к их растяжению. На коллоидную форму приходится около 90% клинически фиксируемых случаев эндокринного заболевания. |
| Пролиферирующая | Отличается ускоренным прогрессированием по сравнению с другими нозологическими формами патологии за счет стимулированного размножения морфологически измененных тироцитов. |
| Комбинированная | Такая разновидность сочетает признаки 2-х или более нозологических вариантов развития заболевания. Форму называют диффузно-узловой из-за равномерного прорастания клеточных кластеров в глубину железистых тканей. Уровень гормонального синтеза может быть сохраненным, сниженным или повышенным в зависимости от этиогенеза заболевания. |
В отдельную классификационную категорию выделяют клинические варианты с онкологическим компонентом или склонные к злокачественной малигнизации в перспективе – фолликулярную аденому, медуллярный или анапластический рак.
Узловой зоб с воспалительным инфильтратом, кистозными уплотнениями характерен для периода обострения либо подострого тиреоидита. В зависимости от числа и взаимного расположения очагов различают солитарную, множественную, конгломератную формы.
Клинические рекомендации
Касаются в равной степени диагностических мероприятий, средств и методов лечебного воздействия, изменения образа жизни.
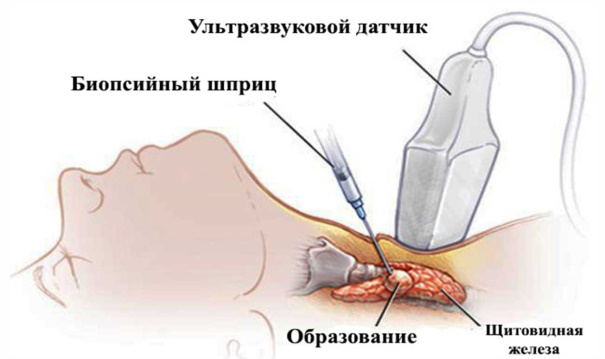
Способы выявления и дифференцирования эндокринной патологии в соответствии с действующими клиническими рекомендациями:
- акустическое сканирование железистых тканей, позволяющее оценить анатомическое строение, размещение и величину узловых уплотнений;
- аспирационная биопсия – тонкоигольчатая инвазивная процедура предназначена для исключения или подтверждения малигнизации железистых клеток;
- анализ крови на тиреоидный гормон, используемый для определения функционального активности органа;
- сцинтиграфия, предусматривающая глубинное радиоизотопное сканирование целевых органических структур с применением лабораторного технеция модификации 99mTc;
- рентгеноскопия – изучению подлежит пространство верхней части грудной клетки с пищеводным каналом, позволяет выявить степень компрессии, увеличение шейных лимфоузлов, определить контуры вовлеченных органов.
Заболевание требует комплексного лечения с применением средств йодистой поддержки. Клинические рекомендации настаивают на дифференцированном подходе к выбору тактики терапии.

При сохранности функций щитовидной железы, небольшом размере и количестве узловых уплотнений достаточно динамического наблюдения эндокринологом, коррекции рациона, профилактических мероприятий.
Тенденция к прогрессированию заболевания, выраженные нарушения в работе ЩЗ, компрессия прилагающих анатомических структур требуют проведения:
- медикаментозного лечения с использованием средств секреторной или иммунной супрессии, препаратов на основе синтетических тиреоидных гормонов и йодсодержащих фармацевтических продуктов;
- хирургического вмешательства для устранения компрессионного синдрома, заметного косметического дефекта горловой поверхности, онкологической неоплазии;
- радиотерапии изотопами йода-131, выступающей в большинстве случаев щадящей альтернативой скальпельной резекции, имеющей аналогичные показания к назначению, обеспечивающей редукцию узловых уплотнений на 30-80% от исходного объема;
- склерозирования очагов – малоинвазивной деструктурирующей методики, выполняемой преимущественно способом этаноловой абляции с дальнейшим динамическим мониторингом.
Клинические рекомендации для пациентов с узловым поражением щитовидной железы предусматривают полный отказ от курения. Коррекция рациона при зобе требует потребления морепродуктов и салатных листьев, добавления в блюда йодированной соли.
Видео о заболевании
Узловой зоб щитовидной железы:
