Нормы содержания нейтрофилов в мазке крови являются важным показателем состояния здоровья взрослых и детей и зависят от возраста.
Виды нейтрофилов и их функции
В крови человека, помимо окрашенных гемоглобином эритроцитов (красных кровяных клеток), циркулируют несколько типов «белых» клеток – лейкоцитов. «Белая кровь» ответственна за защитные реакции организма и формирование воспаления. Количественное соотношение разных видов лейкоцитов в крови носит название лейкоцитарной формулы и является предметом плановой и срочной диагностики.
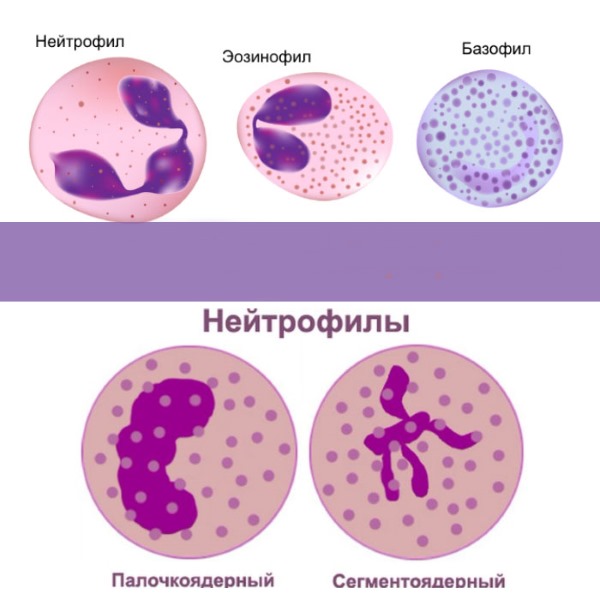
Среди лейкоцитов в крови наиболее многочисленными являются нейтрофильные гранулоциты (нейтрофилы, NEUT) — небольшие клетки с зернистым содержимым (гранулами), реагирующие на лабораторную окраску как кислыми, так и основными (щелочными) красителями. От способности воспринимать оба вида пигмента эти клетки и получили свое название.
Человек постоянно контактирует с огромным количеством невидимых глазу микроорганизмов (бактерий, вирусов, грибков, простейших), плотно заселяющих не только все окружающее пространство – воздух, поверхности предметов, продукты питания, — но и само тело.

Например, это:
- внешние покровы;
- ротовую полость;
- верхние дыхательные пути;
- желудочно-кишечный тракт;
- конечные протоки гениталий.
Попадая в организм или постоянно присутствуя в нем, микрофлора пытается использовать его пространство и ресурсы для жизни, питания и размножения, что может приводить к интоксикации, ослаблению и смерти организма-хозяина. Чтобы этого не произошло, в крови и тканях высших существ постоянно функционирует сложная система защиты – иммунитет, — представленный лейкоцитами и антителами.
За ежесекундный, непрекращающийся контроль всех систем и органов и уничтожение чужеродных агентов, а также первичные действия по ликвидации проникшей инфекции и индукцию воспаления отвечают именно нейтрофилы. Благодаря работе этой «системы первого реагирования» не специфического иммунитета человек может существовать, не обнаруживая никаких признаков вторжения микроорганизмов и даже не замечая этой борьбы.
При уменьшении пула нейтрофилов в крови наблюдаются следующие изменения:
- организм чаще подвергается острым воспалениям и инфекциям, простудным заболеваниям, грибковым поражениям;

- острые инфекции обычно становятся затяжными и хронизируются;
- врачи начинают часто диагностировать хронические воспаления, синуситы, стоматиты, пневмонию, фурункулез, язвы кишечника.
При тяжелых формах нейтрофильного иммунодефицита человек может жить только в изолированной стерильной камере.
Функции нейтрофилов:
- Микрофагоцитоз – поглощение некрупных внешних агентов. Нейтрофилы могут распознавать патоген, продвигаться к нему по кровеносному руслу и в тканях, захватывать и уничтожать (или дестабилизировать). 1 нейтрофильная клетка способна поглотить до 30 бактериальных единиц.
- Хемотаксис. Поглощая и уничтожая патоген, нейтрофил погибает, выделяя в окружающую среду факторы, которые привлекают новые нейтрофилы, стимулируют процесс образования нейтрофилов в костном мозге и выход в кровь незрелых нейтрофилов из костномозгового резерва, что отражается на лейкоцитарной формуле увеличением количества юных форм нейтрофилов («сдвиг влево»).
- Индукция воспаления. Выделяемые погибшим нейтрофилом бактерицидные ферменты вызывают гибель зараженных клеток и тканей и образование факторов воспаления (цитокинов), что запускает вторичные защитные механизмы и привлекает новые нейтрофилы к месту воспаления. Погибшие нейтрофилы и клетки зараженной ткани, а также убитые патогенные частицы формируют гной, зеленоватый цвет которого объясняется присутствием в нейтрофилах окрашенного гема миелопероксидазы – мощного бактерицида.
- Формирование внеклеточных ДНК-ловушек (нетоз). Нейтрофилы крови периодически запрограммированно погибают, выбрасывая в межклеточное пространство «сети» из нитей своей ядерной ДНК, снабженные факторами распознавания и уничтожения проникших в данную область патогенов. Если при создании ловушки используется не ядерная, а митохондриальная ДНК, нейтрофил сохраняет жизнеспособность. Иногда эти ДНК-ловушки становятся источником патологической активности иммунной системы, вызывающей аутоиммунные состояния (ревматоидный артрит, волчанка, тромбоз и другие).

- Активация антигенов. Таким образом, нейтрофилы играют главную роль в осуществлении первичного неспецифического (реагирующего на любые, в том числе ранее не известные чужеродные раздражители) иммунитета при острых заражениях. Нейтрофилы активны главным образом в отношении бактерий и грибов, слабо активны к вирусам и почти не участвуют в защите от паразитов животного происхождения. Противоопухолевая, специфическая и аллергенная реакция, а также борьба с хроническими инфекциями у нейтрофилов незначительны.
В зависимости от степени зрелости (и способности выполнять защитные функции) выделяют несколько видов (стадий развития) нейтрофилов.
Незрелые нейтрофилы костного мозга:
- Миелобласты – зачаточные (стволовые) клетки будущих гранулоцитов, зарождающиеся в костном мозге из общих для всей кровеносной системы стволовых клеток. В норме эти клетки должны присутствовать только в костном мозге – основном кроветворном органе человека. Появление бластов в крови свидетельствует о лейкозе – злокачественном процессе в крови (до 2% при хронической форме и до 5% при кризе).
- Промиелоциты – стадия созревания ядра миелобласта, цитоплазма которого пока остается в зачаточном состоянии, но уже содержит гранулы с основными бактерицидными ферментами.
- Нейтрофильные миелоциты – предшественники нейтрофилов, дифференцировавшиеся от двух других форм гранулоцитов (эозинофилов и базофилов). Период деления и формирования предшественников до стадии метамиелоцита продолжается приблизительно 4 дня.
- Нейтрофильные метамиелоциты (юные) – окончательно дифференцировавшиеся и созревающие нейтрофилы. Время созревания обычно составляет около 5 дней.
Промиелоциты, миелоциты и метамиелоциты отличаются большим несформированным ядром и несозревшей цитоплазмой, которая содержит мало гранул с рабочими ферментами и комплексами и не способна выполнять функции защиты. Эти юные клетки могут выходить в кровь в количестве не более 1% от общей доли лейкоцитов в лейкоцитарной формуле.
В случае повышения показателя до 3-5% указывают на одно из следующих возможных состояний:
- хронический лейкоз (и другие миелопролиферативные опухоли); по мере развития болезни количество юных нейтрофилов доходит до 10-25%;

- метастазы в костный мозг из злокачественных опухолей почек, молочной или предстательной железы;
- сепсис;
- тяжелая бактериальная, грибковая или вирусная инфекция на поздних стадиях или обострение хронической инфекции; бессимптомные инфекционные процессы у детей;
- беременность;
- тяжелая интоксикация любой природы (инфекционная, алкогольная, солями тяжелых металлов и другие виды);
- облучение (в том числе при лучевой терапии);
- химиотерапия;
- обширная кровопотеря;
- отравление, передозировка или непереносимость при длительном применении некоторых лекарственных средств (анельгетики; иммуномодуляторы и другие);
- чрезмерная эмоциональная или физическая нагрузка;
- кома, шок;
- смещение кислотно-щелочной среды.
Взрослые нейтрофилы периферической крови:
- Палочкоядерные нейтрофилы (на врачебном жаргоне – «палочки») – сформированные дозревающие тельца с ядром в виде изогнутого цилиндра (палочки), выходящие из костномозгового пула в кровь. Эти клетки уже имеют в цитоплазме основной запас активных реагентов, однако активно противостоять инфекции, осуществлять фагоцитоз и инфильтрацию в ткани еще не могут. В начале инфекции количество «палочек» в крови резко повышается, а при истощении пула стволовых костномозговых клеток – снижается.
- Сегментоядерные нейтрофилы («сегменты») – полноценные, полностью сформированные и созревшие нейтрофильные гранулоциты с ядром, перетянутым на сегменты, способные выполнять все свои функции. После нескольких часов свободной циркуляции в кровеносном русле зрелый нейтрофил прикрепляется к внутренней стенке сосуда, формируя пристеночный пул – группу относительно неподвижных клеток, которые в случае необходимости могут быстро открепляться от эндотелия и мигрировать в очаг воспаления или рану.
Внутренние перемещения нейтрофилов крови из пристеночного пула в кровоток и обратно носят обозначение «перераспределений» и вызывают так называемые перераспределительные сдвиги лейкоцитарной формулы, которые являются вариантом физиологической нормы, однако могут оказаться причиной неверной трактовки анализов крови.
Перераспределения нейтрофилов происходят не только при обнаружении инфекции или воспаления, но и при резком перепаде температуры внешней среды (особенно после перехода из холода в теплое помещение), в течение 2 часов после приема пищи, после физической или эмоциональной нагрузки.
С возрастом наблюдается тенденция к увеличению пристеночного пула.
Проведя в крови около 6 дней, зрелый нейтрофил инфильтруется в тканевое межклеточное пространство, где в отсутствии патогена живет около 2 суток, а затем запрограммированно погибает и поглощается другим типом лейкоцитов крови — моноцитами.
Если нейтрофил обнаруживает и обезвреживает какую-либо чужеродную частицу, время его жизни сокращается. Сегментоядерный нейтрофил – основная рабочая единица неспецифического иммунитета, поэтому этот тип клеток составляет основу лейкоцитарной формулы человека любого возраста.
Нейтрофилы в лейкоцитарной формуле
Нейтрофилы (норма у детей по возрасту снижается в течение первого года жизни и повышается до совершеннолетия) наиболее показательны в виде лейкоцитарной формулы (лейкограммы). Лейкограмма – это соотношение разных видов «белых» кровяных клеток организма, которая составляется путем подсчета клеток каждого типа в видимом поле мазка крови под микроскопом.
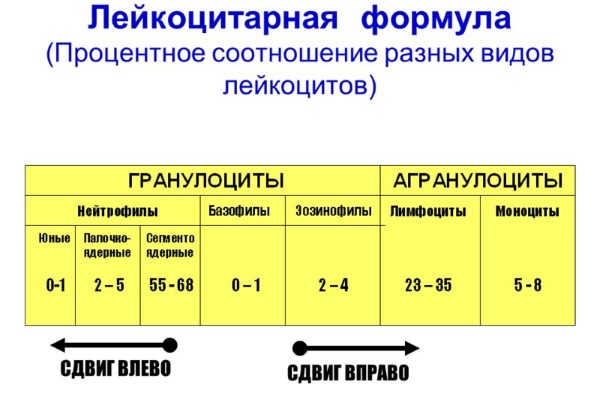
Виды нейтрофилов в лейкограмме располагаются по степени зрелости слева направо. При увеличении количества палочкоядерных телец или появлении предшественников (метамиелоцитов, миелоцитов, промиелоцитов и тем более бластов) говорят о «сдвиге влево», при пониженных значениях «палочек» или обнаружении большого числа сегментоядерных нейтрофилов с количеством сегментов более 5 – о «сдвиге вправо».
Каждое из этих нарушений свидетельствует об отклонении состояния здоровья от нормы или существенных патологиях.
Выражаются лейкоцитарные показатели в следующих единицах:
- Абсолютные (число клеток/частиц).
- Относительные. Выражаются в процентах %.
Абсолютные имеют идентичные значения в единицах системы СИ:
- (число)/л (пример нормы у взрослых – 4400000000);
- (число)*109/л – клеток в литре крови (4,4);
- кл/л – клеток в литре крови (4400000000);
- Г/л – граммов в литре крови (4,4);
- Гчаст/л – граммов или частиц в литре крови (4,4).
Также измеряются в традиционных измерительных единицах:
- (число) *103/мкл (1000/мкл) – клеток в микролитре (мкл) крови (4,4);
- (число)*103/мм3(1000/мм3) – клеток в кубическом миллиметре крови (4,4);
- к/мкл – клеток в микролитре (4,4);
- к/мм3 — клеток в кубическом миллиметре (4,4);
- клеток/мкл – клеток в микролитре (4400);
- клеток/мм3 – клеток в кубическом миллиметре (4400).
Норма нейтрофилов в крови у детей по возрасту: таблица
В крови взрослого человека (старше 13 лет) нормальным считается наличие всех видов лейкоцитов в количестве 4 — 10*109/л крови, из них нейтрофилов – от 48 до 80% (1,8 – 6,5*109/л).

Например:
- Юные нейтрофилы (предшественники) должны встречаться в количестве не более 1-3%.
- Палочкоядерные – от 1 до 6%.
- Оставшуюся долю (45-72%) занимают сегментоядерные нейтрофилы. Преобладание сегментоядерных нейтрофилов над прочими клетками «белой» крови говорит о «штатном» состоянии иммунитета — готовности организма к потенциальному вторжению инфекции, отсутствии данных о текущих или недавно перенесенных (в течение 2 недель) инфекциях и воспалительных состояниях.
Нейтрофилы (норма у детей по возрасту представлена в таблице) обнаруживают другие соотношения в период роста человека. У детей до 12 лет происходит становление иммунной системы и постоянная «тренировка» иммунных ответов при инфекционных заболеваниях; при этом наблюдается другая картина нормальной лейкограммы.
Младенцы рождаются с высоким, «взрослым» значением сегментоядерных нейтрофилов в крови, которое нарастает до окончания первых суток жизни, а затем резко падает.
Этот феномен совпадает с противоположной динамикой лимфоцитов (низкое значение–снижение–повышение), явление получило название «первого перехлеста» (пересечение кривых на графике происходит на 3-5 сутки жизни). В возрасте 5-15 суток показатель сегментоядерных клеток остается низким (медленно уменьшаясь), а впоследствии начинает быстро (до месяца), а затем плавно повышаться.
Около 5-7 лет эта физиологически естественная низкая ситуация в нейтрофильном звене приближается к норме взрослых («второй перехлест», отражающий одновременное снижение числа лимфоцитов, а также палочкоядерных клеток).
В это время педиатры и родители отмечают уменьшение частоты простудных заболеваний и пищевых отравлений – наиболее ярких клинических проявлений состояния иммунной системы. В дальнейшем показатель зрелых нейтрофилов продолжает нарастать и достигает взрослых значений к 12-14 годам.
Возрастные нормы нейтрофилов в лейкограмме детей:
| Возраст | Палочкоядерные нейтрофилы, % | Сегментоядерные нейтрофилы, % |
| Первые сутки | 1-5 | 50-70 |
| 1-5 дней | 1-5 | 35-55 |
| 5-15 дней | 1-4 | 25-45 |
| 15 дней – 1 месяц | 1-5 | 15-30 |
| 1 – 12 месяцев | 1-5 | 20-35 |
| 1 – 6 лет | 1-4 | 35-55 |
| 7-10 лет | 1-4 | 40-60 |
| 11-15 | 1-4 | 40-75 |
Как определить уровень нейтрофилов: анализы и исследования
Все зернистые гранулоциты исследуются тремя способами:
- с помощью клинического анализа крови;
- в биохимическом анализе крови;
- биопсией костного мозга.
Общий анализ крови
В большинстве плановых и клинических ситуаций для диагностики достаточно общего анализа крови, который берется из пальца. Так как «белые» клетки способны быстро реагировать на нормальные физиологические колебания состояния организма перераспределительными сдвигами, а костный мозг — изменением скорости кроветворения, то нужно соблюдать некоторые правила подготовки к сдаче крови.
Они следующие:
- Голод. Перед забором крови необходимо воздерживаться от приема пищи и напитков в течение 6 часов (грудным младенцам – 2 часа). Еда усиливает работу стволовых клеток и высвобождение костномозгового пула, а также стимулирует активизацию «спящих» пристеночных нейтрофилов на возможное вторжение болезнетворных агентов и токсинов с пищей.
- Диета. За несколько дней до сдачи ОАК следует исключить из рациона: жирное; острое; консервы; по возможности – продукты с пищевыми добавками. Все эти виды пищи вызывают нагрузку на иммунитет. Лекарственные препараты (особенно спиртосодержащие) также могут привести к сильным изменениям стандартной индивидуальной лейкограммы.

- Физический покой. Интенсивные мышечные нагрузки (физический труд, спорт, подвижные игры) усиливают: синтез новых нейтрофилов в костном мозге; вызывают выброс в кровь юных форм клеток; приводят к сгущению крови; вызывают усиление кровотока, вымывающего пристеночный пул в основное русло; возможно, иммунная система реагирует нейтрофильным скачком на появление в крови вредных продуктов распада, который наблюдается при усилении мышечной работы, особенно у нетренированных людей.
- Стабильность эмоционального состояния. Острые стрессы, эмоции страха, радости и грусти, внезапные события и новости сопровождаются всплеском адреналина и кортизола, которые, как и при мышечной нагрузке, стимулируют нейтрофилопоэз и способствуют искажению результатов исследования.
- Ровный температурный режим. Временные колебания лейкоцитарного равновесия вызывают резкие изменения температуры окружающей среды, например: перемещение из натопленного помещения на холод или из кондиционируемого – на жаркую улицу; принятие горячей ванны или душа; переодевание в прохладной комнате; перекутывание младенцев. Все это также может отразиться в лейкограмме. Для выравнивания значений необходимо провести в однородном режиме около 15 минут.
- Отсутствие повреждений кожных покровов. «Омолаживают» лейкоцитарную формулу и могут замаскировать скрытые инфекционно-воспалительные процессы в организме: ожоги; порезы; раны; царапины; ушибы; хирургические вмешательства; стоматологические манипуляции; экземы и дерматиты.
- Выдерживание паузы после вакцинаций и переливания крови. В зависимости от вида вакцины длительность периода ожидания может составлять от 1 до 4 недель.
- Предменструальный период и середина цикла у девушек могут вызвать не только сдвиги значений зрелых нейтрофилов, но и появление молодых форм. Для достоверности результатов ОАК лучше не сдавать кровь за неделю до начала месячных и 4-5 дней после их окончания, а также, при возможности определить точный цикл, — 2 суток в течение овуляции.

- Вторая половина беременности и роды вызывают «левый сдвиг» вплоть до миелоцитов и бластов. Во время вынашивания ребенка усиливается кроветворная функция костного мозга и продукция всех видов лейкоцитов в ответ на появление зародыша, а ранняя беременность и роды – это стрессовое состояние организма, ведущее к активным изменениям в иммунной системе. Однако норма незрелых форм даже в этом случае не превышает 3%, а усиление доли палочкоядерных – 6%. Естественным считается увеличение количества сегментоядерных клеток.
Биохимический анализ крови
Нейтрофилы (если норма у детей по возрасту имеет сильные отклонения) требуют более пристального изучения. БАК применяется для уточнения и расширения данных нескольких проб общего анализа крови при стойком сохранении отклонений и особенно – резком «левом сдвиге».
Правила подготовки к БАК аналогичны рекомендациям перед сдачей ОАК. Кровь для биохимического анализа берется из вены.
Биопсия костного мозга
Биопсия требуется при стабильном значительном сдвиге лейкограммы, особенно в левую сторону.
Также она нужна при превышении нормы юных форм свыше 5 %, когда в анамнезе отсутствуют указания на:
- тяжелое течение какого-либо инфекционного заболевания;
- интоксикации;
- облучение;
- длительный прием специфических медикаментов;
- кровопотерю;
- длительную кому;
- хронический стресс;
- ацидозы и алкалозы, вызванные острыми или хроническими нарушениями работы внутренних органов и метаболизма.
Увеличение показателя юных нейтрофилов выше 10% обычно сигнализирует о злокачественных гематологических патологиях (миелопролиферативных заболеваниях), а снижение ниже нормы — о хромосомных нарушениях синтеза кровяных клеток, выяснить этиологию и стадию которых помогает миелограмма и цитогенетический анализ биоптата костного мозга.
Дополнительными факторами, усиливающими необходимость проведения такой процедуры, являются:
- присутствие в крови эритрокариоцитов – бластных клеток красных кровяных телец;
- доля тромбоцитов выше 450*109/л (тромбоцитоз);
- высокое содержание эозинофилов (свыше 5%) – еще одного вида зернистых клеток «белой» крови;
- увеличение числа базофилов (третий тип гранулоцитов) более 1%;
- низкое значение щелочной фосфатазы нейтрофилов;
- клинические проявления миелопролиферативных заболеваний (потеря веса, утомляемость, кровоточивость и тромбозы, нарушения сознания, боли в суставах).
Биопсия назначается после взвешенного анализа специалистом всех данных ОАК и анамнеза и проводится в амбулаторных или стационарных условиях при местном обезболивании (иногда с седацией).
Локализация забора материала:
- у взрослых материал забирается из грудины;
- детям чаще проводят биопсию тазовой кости;
- у грудных младенцев легче проводить манипуляцию на пяточной, большеберцовой или бедренной кости.
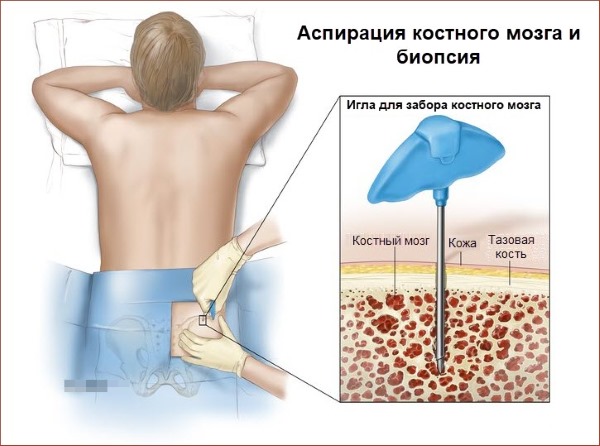
Процедура достаточно безопасна и относительно безболезненна, длится около 3 минут, не требует тщательной подготовки и восстановительного лечения.
Отклонения от нормы
Норма нейтрофилов у детей может незначительно колеблется с возрастом. Изменение их нормальных значений в абсолютных (в численных выражениях) или относительных (в процентах) единицах указывают на общее состояние их увеличения или сокращения. Более информативной является расширенная лейкоцитарная формула с наличием или отсутствием сдвигов по шкале зрелости клеток.
Когда нейтрофилы повышены
Нейтрофильный лейкоцитоз (нейтрофилез, нейтрофилия) наблюдается при следующих состояниях:
- Острые инфекции бактериальной, грибковой или протозойной природы; инфекции, вызываемые некоторыми вирусами. Большинство возбудителей, не относящихся к вирусам, приводят к резкому скачку нейтрофильного пула крови в начале заболевания. В дальнейшем основная функция борьбы с патогеном переходит к лимфоцитам, а количество нейтрофилов снижается. При благополучном исходе заболевания возбудитель уничтожается, а соотношение белых кровяных телец приходит в норму.
- Хронические и острые воспалительные состояния: ревматоидный артрит; тиреоидите; дерматите; перитоните; панкреатите; гнойные воспалительные процессы.
- Злокачественные опухоли кровеносной системы или метастазирование в костный мозг из других органов.
- Инфаркт (ишемический некроз) миокарда, почек, легкого и других органов.
- Послеоперационный период, роды, ожог или травма. Первые сутки восстановления после хирургических манипуляций сопровождаются естественной нейтрофилией, когда иммунная система выбрасывает в кровь резервные клетки в ответ на травму, а пристеночный пул мигрирует к месту вмешательства. Сохранение высокого показателя в дальнейшем нежелательно, так как свидетельствует о присоединении инфекции.
- Эндогенные (метаболические) интоксикации: при сахарном диабете; при эклампсии беременных; некроз клеток печени; уремия.
- Физиологические (преходящие и не вызывающие опасения) состояния: стресс; физическое и эмоциональное перенапряжение; смена температурного режима; болевые ощущения; середина и конец менструального цикла; вторая половина беременности.
- Укусы ядовитых животных и другие экзогенные интоксикации: свинцом; ртутью; инсектицидными препаратами; этиленгликолем.
- Прием определенных лекарственных препаратов: кортикостероидов; ацетилхолина; средств на основе гепарина; сердечных гликозидов.

- Острая кровопотеря.
Нормальным течением любого из этих нарушений считается увеличение преимущественно неизмененных сегментоядерных форм и легкий «левый сдвиг» с повышением доли палочкоядерных нейтрофилов, который наблюдается при успешной борьбе организма с неопасными острыми инфекциями и воспалениями.
Гнойно-септические состояния сопровождаются увеличением преимущественно палочкоядерных телец и появлением метамиелоцитов.
После истощения белого ростка (стволовых закладок белых кровяных клеток в костном мозге), которое наблюдается при затяжных инфекционных и гнойно-септических заболеваниях с тяжелым течением, в лейкограмме обнаруживаются еще более молодые стадии нейтрофилов (вплоть до бластных) и исчезают эозинофилы.
«Омоложение» формулы (крайне левый сдвиг) может указывать на злокачественные процессы в костном мозге. Угнетение кроветворной функции костного мозга при эндогенных интоксикациях, тяжелых и длительных инфекциях характеризуется появлением дегенеративных (измененных) сегментоядерных форм на фоне повышения содержания палочкоядерных клеток.
Снижение их доли, сопровождаемое «правым сдвигом» с деструкцией ядра сегментоядерных нейтрофилов, может указывать на:
- болезни почек и печени;
- восстановление после трансфузии (переливания крови);
- ряд злокачественных анемий;
- некоторые редкие мутации нейтрофилов здоровых людей, которые не проявляются клинически и не влияют на здоровье.
Симптомы
Если нейтрофилия проявляется клиническими симптомами, то это обычно признаки заболевания, вызвавшего данное состояние лейкограммы.
В целом повышенные значения нейтрофильных гранулоцитов соответствуют таким явлениям:
- общая слабость;
- повышенная температура тела;
- головокружения; нарушения зрения и сознания;
- боли в мышцах;
- обмороки;
- дистрофия.
Медикаментозное лечение
Если нейтрофилия вызвана адекватным ответом иммунной системы на вторжение инфекционного агента, то в насильственных методах снижения количества нейтрофилов нет необходимости.
Лечение в этом случае заключается в:
- устранении причины нейтроцитоза – введении антибиотических, антигельминтных, противовирусных или антимикотических средств;
- антигистаминных;
- противовоспалительных препаратов.
Злокачественные образования требуют соответствующего лечения.
Обычно это:
- гормональная терапия;
- лучевая и химиотерапия;
- пересадка костного мозга;
- трансфузии.

Последствия тяжелых нейтроцитозов (наблюдаемых, например, при опухолях), такие, как нарушение мозгового кровообращения, детский приапизм и другие, требуют воздействия непосредственно на объем нейтрофилов крови. Для сокращения гипернейтроцитозов применяются цитостатики, антикоагулянтная терапия, лейкоцитоферез.
Последствия
В большинстве случаев прогноз при нейтрофилии благоприятный: по завершении инфекционного воспаления, а иногда в его заключительной стадии количество нейтрофилов снижается самостоятельно.
Если же нейтрофильный лейкоцитоз вызван тяжелыми нарушениями системы кроветворения, то избыток зернистых клеток осаждается на внутренней стенке сосудов и может привести к закупорке мелких капилляров.
Нейтрофилы меньше нормы
Нейтрофилы (норма у детей по возрасту не должна быть ниже среднего значения) могут показывать крайне низкое содержание. Нейтропения (нейтрофильная лейкопения, агранулоцитоз) – это снижение нормального числа нейтрофилов в лейкограмме, которое наблюдается при различных процессах.
Например:
- Большинство вирусных инфекций: грипп; ветряная оспа; корь; краснуха; полиомиелит; гепатит; герпес 6 и 7 типа). Нейтрофилы не специализированы на борьбу с вирусными агентами и при заселении организма этим видом патогенов гибнут очень быстро.
- Некоторые высоковирулентные бактериальные инфекции в хроническом течении; бруцеллез; брюшной тиф; паратифы; туберкулез; при иммунодефиците — стрептококковые и стафилококковые хронические инфекции, сепсис.
- Ряд болезней, вызываемых простейшими (малярия, токсоплазмоз).
- Грибковые инфекции тяжелого течения.
- Высокая температура тела (больше 38°С).

- Состояние после перенесенной инфекции. Истощение нейтрофильного резерва в костном мозге и пула гранулоцитов в крови и тканях естественно для этого периода и не является тревожным признаком, однако указывает на ослабленность иммунитета и повышенный риск повторного заражения.
- Лучевая болезнь, лучевая терапия.
- Апластические анемии – врожденные или приобретенные нарушения кроветворения в костном мозге.
- Отравления бензолом, красителем анилином и некоторыми другими веществами.
- Авитаминозы: В12 (цианокобаламина); В9 (фолиевой кислоты); В1 (тиамина); меди; железа.
- Острый лейкоз и другие миелодиспластические синдромы.
- Анафилактический шок.
- Ревматические болезни.
- Медикаментозная нейтропения при длительном применении: некоторых антибиотиков; сульфаниламидных препаратов; цитостатиков; нестероидных противовоспалительных средств (анальгетиков и спазмолитиков); противоэпилептических препаратов; средств против тиреотоксикоза; медикаментов, использующихся для лечения сахарного диабета; антигельминтных препаратов.
Симптомы
Основной признак, позволяющий врачу заподозрить нейтропению, — частые респираторные заболевания (свыше 8 раз за год).
При прогрессировании дефицита у ребенка диагностируются хронические процессы:
- воспаление миндалин;
- тонзиллит;
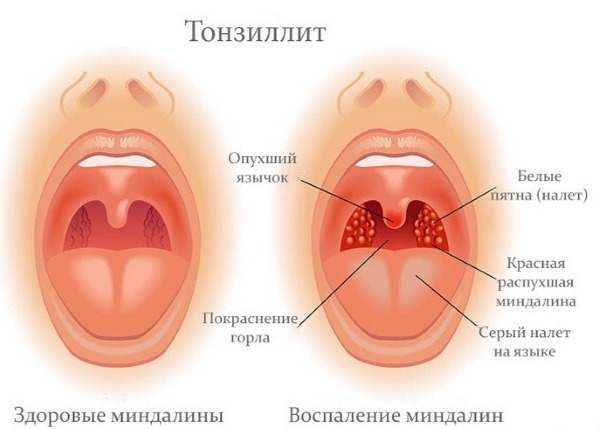
- отиты; гнойничковые поражения кожи.
Другими симптомами служат:
- увеличение селезенки;
- опухшие лимфатические узлы;
- общая слабость.
У детей с крайне выраженным дефицитом нейтрофилов (ниже 0,5*109/л) при встрече организма с представителем болезнетворной и даже собственной микрофлоры или активации «спящего» вируса (например, вируса герпеса или цитомегаловируса) может развиваться нейтропеническая лихорадка (фебрильная нейтропения) – опасное состояние с резко выраженными и стремительно развивающимися симптомами.
Они следующие:
- резкое ухудшение самочувствия и появление слабости;
- температура тела повышается выше 38 °C за промежуток от получаса до нескольких часов;
- сильный озноб и дрожание;
- «проливной» пот;
- учащение пульса;

- резкое падение артериального давления вплоть до обморока.
Медикаментозное лечение
Лечение нейтропений заключается в установлении и посильном устранении фактора заболевания.
Терапия обычно включает:
- антибиотическую терапию;
- гормональные препараты;
- цитостатические средства;
- иммуноглобулин (при аутоиммунной и фебрильной нейтропении).
Последствия
Хроническая нейтропения легкой и средней степени тяжести проявляется часто рецидивирующими бактериальными и грибковыми инфекциями.
Тяжелый дефицит приводит к опасным для жизни состояниям, при которых организм не способен справиться даже с низко вирулентными возбудителями без мощной и небезопасной терапии кортикостероидами, антибиотиками, колоние стимулирующими факторами и оперативных вмешательств на костном мозге.
Профилактика изменений уровня нейтрофилов
Профилактические действия, направленные на стабилизацию нейтрофильного звена крови, совпадают с общими принципами укрепления иммунитета и проводятся в периоды ремиссий хронических инфекционных заболеваний.
Например:
- прием витаминных и минеральных комплексов;
- регулярная умеренная физическая нагрузка или спортивные тренировки под руководством квалифицированного тренера и под наблюдением иммунолога или гематолога;

- закаливание;
- полноценное питание;
- избегание мест скопления людей в периоды сезонных простудных эпидемий;
- соблюдение правил гигиены.
Чтобы обезопасить ребенка от возможных тяжелых болезней и вовремя выявить отклонения в состоянии его здоровья, родители не должны игнорировать такие простые и информативные методы диагностики, как клинический анализ крови.
Получив лейкограмму ребенка, наблюдающий врач оценит содержание нейтрофилов, сравнит их с возрастными нормами, составит клиническую картину и в случае несоответствия сможет заблаговременно принять нужные меры.
Автор статьи: lyubov_a
Оформление статьи: Лозинский Олег
Видео о норме нейтрофилов у детей
Что такое нейтрофилы и за что они отвечают:

У нас нейтрофилы были повышенны из-за того, что у новорожденного прорезались зубки. Это не страшно и нормально. Пройдет само собой.