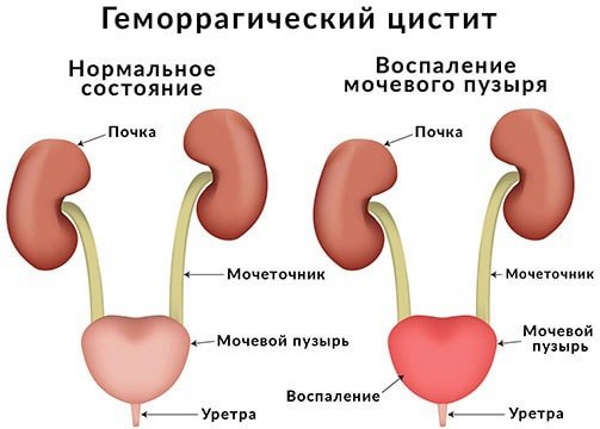
Геморрагический цистит (ГЦ) считается одной из наиболее опасных форм острого воспаления мочевого пузыря, при котором на первый план выступают сосудисто-экссудативные изменения его слизистой оболочки. Помимо характерных для циститов дизурических явлений, эта форма заболевания протекает с наличием в моче примеси крови — гематурии.
Причины развития острого (геморрагического) цистита у женщин
Этиология геморрагического цистита включает инфекционные и неинфекционные факторы. Возбудителями инфекции становятся бактерии, вирусы и грибковые микроорганизмы. Неинфекционное воспаление мочевого пузыря (МП) может стать следствием лучевой или лекарственной терапии. Возникновение инфекционного цистита у женщин чаще всего связано с Escherichia coli (кишечной палочкой).
Это условно-патогенная бактерия, которая «мирно» обитает в кишечнике, но под воздействием каких-либо провоцирующих факторов или иммунных сбоев начинает усиленно размножаться и захватывать новые территории. Попадая из кишечника в уретру, E. coli поднимается по мочевым путям и поражает стенки мочевого пузыря.
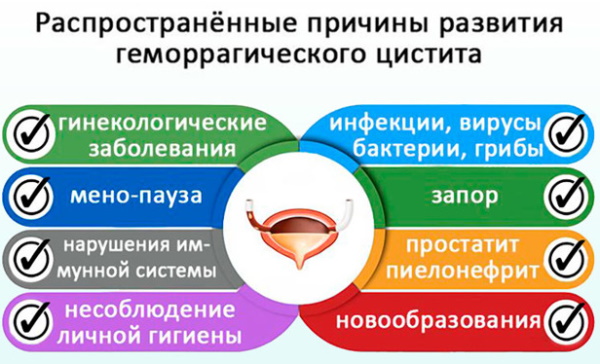
Другие бактериальные возбудители цистита: стафилококк, клебсиелла, вульгарный протей. В моче могут обнаруживаться трихомонады, грибы рода Candida, микоплазмы. Инициирующим фактором зачастую становятся гонорея, хламидиоз и другие заболевания, передающиеся половым путем, к которым впоследствии присоединяется бактериальная инфекция.
Гематурия наблюдается у женщин, зараженных вирусом простого герпеса. В этом случае вирус, поражая сосудистую систему, нарушает микроциркуляцию в стенке МП. В итоге вирусный цистит становится фоном для развития бактериального воспаления.
Острый (геморрагический) цистит нередко развивается у пациенток, получавших лучевую терапию по поводу злокачественных образований органов малого таза. Ионизирующее излучение повреждает многослойный эпителий (уротелий) и подслизистый слой стенки мочевого пузыря, которая начинает легко раздражаться под воздействием мочи. Запускается воспалительная реакция, которая повреждает эндотелий капилляров и приводит к изъязвлению пузырных стенок.
Вновь образованные сосуды довольно хрупкие, и кровоточат от малейшей травмы или раздражения слизистой. Такие лекарственные препараты, как циклофосфамид, ифосфамид, бусульфан используются в лечении онкологических заболеваний, миелолейкоза и ревматоидного артрита. Одним из побочных эффектов их приема может стать развитие ГЦ.
Цистит встречается у женщин гораздо чаще, чем у мужчин. Этот факт объясняется короткой и широкой уретрой, ее близостью к прямой кишке и влагалищу, что способствует быстрому проникновению уропатогенов в мочевой пузырь.
В группу риска входят женщины:
- беременные и после родов;
- с нейрогенной дисфункцией мочевого пузыря и другими заболеваниями, приводящими к его неполному опорожнению;
- страдающие воспалительными заболеваниями мочеполовой системы;
- не соблюдающие гигиену половой жизни;
К провоцирующим факторам также относят переохлаждение, физическое истощение и склонность к запорам. Разовьется заболевание или нет, зависит от вирулентности возбудителя. Кроме того, имеет значение продолжительность пребывания бактерий в мочевом пузыре.
При нормальном токе мочи и своевременном опорожнении пузыря вероятность инфекции снижается, даже если бактериальная инвазия имела место. Полноценное выделение мочи снижает риск адгезии (прикрепления) патогенных микроорганизмов к стенкам МП.
Симптомы
Для геморрагического цистита характерны следующие симптомы:
- учащенное мочеиспускание небольшими порциями;
- императивные позывы;
- гематурия.
Кровь может появляться либо в конце мочеиспускания (терминальная гематурия), либо присутствовать во всей порции урины (тотальная гематурия). В некоторых случаях в моче видны сгустки крови. Как и при других видах цистита, при ГЦ в области уретры ощущается зуд и жжение во время мочеиспускания. Позывы в туалет становятся все более частыми, и в первые сутки их число может достигать 60-и. С каждым разом количество выделяемой мочи уменьшается.
Тяжелое течение болезни сопровождается высокой температурой, ознобом, дрожью. Объем суточной мочи постепенно уменьшается вплоть до анурии (менее 400 мл). Моча имеет гнилостный запах, мутная. В ней видны хлопья фибрина и примесь крови. В случае неосложненного острого цистита симптомы болезни уменьшаются и проходят полностью через 2-3 дня.
Однако чаще всего острый цистит протекает неделю даже при своевременно начатом адекватном лечении. Геморрагический цистит протекает еще дольше и тяжелее. Также долгое течение болезни говорит о наличии поддерживающего воспалительный процесс сопутствующего заболевания (мочекаменной болезни, опухолях или туберкулезе мочевого пузыря).
Может ли быть кровь в моче при остром цистите
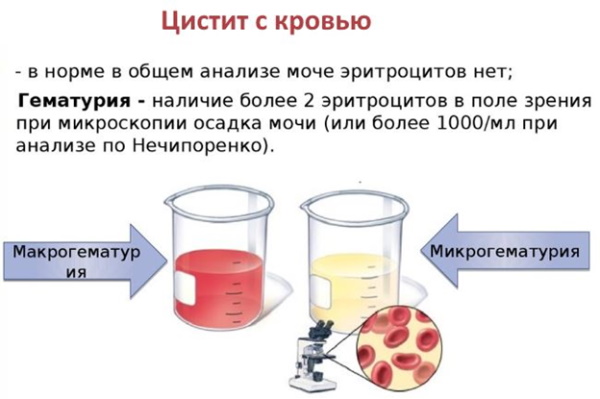
Острый цистит характеризуется присутствием в моче эритроцитов. В большинстве случаев они обнаруживаются лишь при микроскопическом исследовании. В случае геморрагического характера воспаления количество красных элементов крови увеличено значительно, а их наличие обусловлено повреждением стенок сосудов и множественными кровоизлияниями под слизистую оболочку.
Зачастую присутствие крови определяется по цвету мочи: она приобретает розоватый, красный или красно-коричневый цвет. Если кровь видна невооруженным глазом, говорят о макрогематурии. Если ее наличие возможно установить только с помощью лабораторного исследования мочи — о микрогематурии.
При микроскопическом исследовании осадка нормальной мочи эритроциты не обнаруживаются, либо их количество не превышает 1-2 клетки в поле зрения. Увеличение числа эритроцитов расценивается как гематурия.
Чем опасна болезнь
При несвоевременно начатом или нерациональном лечении возможно развитие тяжелых осложнений:
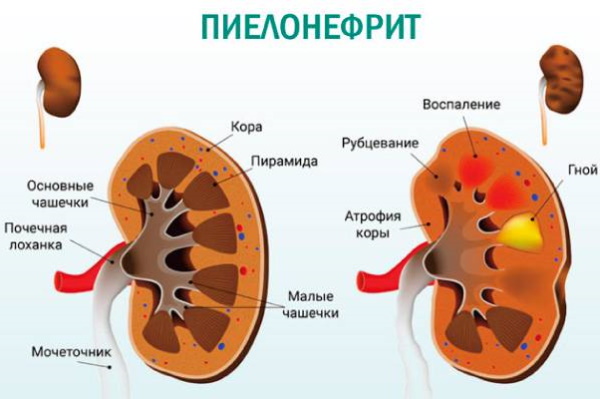
- Пиелонефрит, при распространении воспалительного процесса на почки.
- Острая задержка мочи, когда при сильной гематурии сгустки крови перекрывают просвет уретры или наполняют мочевой пузырь (тампонада МП).
- Сепсис, если инфекция попадает в кровяное русло.
- Переход острого цистита в хроническую форму.
- Гангренозный цистит с перфорацией стенки мочевого пузыря. Случается, когда сочетание инфекции и нарушения кровообращения в стенке МП приводит к переходу воспаления на мышечный слой и появлению участков некрозированных тканей.
Злокачественное течение приобретает гематурия у лиц, принимающих противотромботические препараты. В этом случае возможны такие грозные осложнения, как значительная кровопотеря, анемия, шок.
Классификация и стадии развития
Существует классификация геморрагического цистита по степени его тяжести, введенная M. Droller в 1982 г. Заболевание оценивается по шкале от 0 до 4, что отражает выраженность основного симптома — гематурии.
| Степень ГЦ | Характеристика |
| 0 | Симптомы раздражения МП или кровотечения отсутствуют |
| 1 | Микроскопическая гематурия |
| 2 | Макрогематурия |
| 3 | Наличие небольших сгустков крови на фоне макрогематурии |
| 4 | Сгустки крови присутствуют в значительном количестве, способном вызвать тампонаду МП. Массивная макрогематурия. |

Ход заболевания подразумевает несколько этапов:
- Патогенные микроорганизмы попадают на слизистую мочевого пузыря. Если защитной системе органа не удается им противостоять, они на ней фиксируются. Надежной адгезии способствует образованная бактериями защитная биопленка.
- Бактерии все больше наращивают свою численность, что ведет к недостаточному опорожнению мочевого пузыря. Внутри его полости накапливаются бактериальные эндотоксины.
- Появляются признаки раздражения стенок МП, а затем и воспаления. В подслизистом слое возникает отек, который давит на болевые рецепторы. Воспалительный процесс распространяется вглубь слизистой оболочки, из уротелия к соединительной ткани, которая пронизана многочисленными мелкими кровеносными сосудами. Эндотелий капилляров разрушается, и кровь из поврежденных сосудов изливается в полость органа. Кровь появляется и в моче.
Диагностика геморрагического цистита
Острый цистит имеет специфические признаки, поэтому жалобы пациентки дают возможность установить предварительный диагноз. В беседе с пациенткой врач узнает о возможном наличии сопутствующих заболеваний: мочекаменной болезни, герпеса, половых инфекций. Важны сведения о приеме антикоагулянтов, дезагрегантов, других лекарственных препаратов.
После сбора анамнеза проводится пальпация. Переполненность мочевого пузыря ощущается над лоном. Для наличия сгустков крови характерно притупление перкуторного звука.
Для уточнения причин и конкретной формы болезни требуется ряд дополнительных исследований:
- клинический и биохимический анализ крови;
- анализы мочи — общий, по Нечипоренко, посев осадка;
- цитологические исследование мочи на атипичные клетки;
- гинекологический мазок на флору;
- анализ на половые инфекции;
- УЗИ почек и мочевого пузыря.
Цистоскопия при остром цистите противопоказана.
В крови обнаруживается:
- увеличение числа лейкоцитов;
- эритроциты;
- белок;
- повышение СОЭ.
Отсутствие лейкоцитурии позволяет заподозрить вирусную или неинфекционную природу ГЦ.
Острый (геморрагический) цистит с интенсивной макрогематурией нуждается в уточнении показателей гемоглобина и гематокрита.
Посев мочи позволяет установить «личность» возбудителя инфекции. Важным методом исследования является анализ флоры на чувствительность к антибактериальным препаратам, что позволяет назначить подходящую терапию. С помощью ультразвукового исследования мочевыделительной системы удается установить нарушения уродинамики, количество остаточной мочи, выявить кровяные сгустки в полости МП. При ГЦ контур МП нечеткий, стенка утолщена за счет отека слизистого и подслизистого слоя.
Терминальная гематурия присутствует при мочекаменной болезни и опухолях шейки мочевого пузыря. Настороженность в отношении онкологического заболевания вызывает гематурия без боли, особенно примеси крови в виде червеобразных сгустков. Основываясь на клинических проявлениях болезни и данных исследований, проводят дифференциацию с этими заболеваниями.
Способы лечения геморрагического цистита
Острый (геморрагический) цистит с явлениями макрогематурии протекает тяжело, поэтому лечение проводят в условиях стационара. При относительно легких формах заболевания терапию проводят в домашних условиях: показан постельный режим, обильное питье, диета и прием лекарственных препаратов. Для воздействия на все звенья болезни — причину, сам патологический процесс и его симптомы — применяют три типа лечения: этиологическое, патогенетическое и симптоматическое.
Этиологическое лечение
Терапия направлена на устранение фактора-провокатора и лечение сопутствующих заболеваний, которые могут быть в основе развития ГЦ. Для борьбы с патогенными микроорганизмами прибегают к соответствующим препаратам: антибактериальным, противовирусным или антигрибковым. Как правило, всегда требуется противомикробная терапия, поскольку при любой природе патологии возможно присоединение бактериальной инфекции.
Самые часто назначаемые антибактериальные препараты:
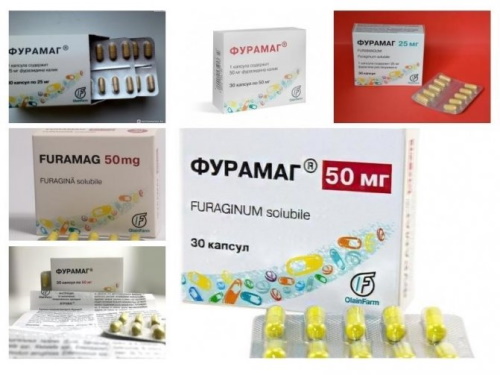
- нитрофураны (Фурадонин, Фурамаг, Фурагин);
- фторхинолоны (Офлоксацин);
- фосфомицина трометамол (Монурал).
У женщин в период менопаузы цистит может развиться на фоне гормональных изменений. В э том случае лечение начинают с коррекции гормонального фона. Острый (геморрагический) цистит может развиться в результате химиотерапии. В этом случае лекарства стараются заменить на менее токсичные для пациентки.
Патогенетическое лечение
В основе механизма развития болезни лежит воспалительный процесс. Чтобы его подавить, применяют нестероидные противовоспалительные препараты (НПВП): индометацин, ибупрофен, диклофенак. В дополнение к антибактериальной терапии назначают фитопрепараты, направленные на терапию цистита (Фитолизин, Канефрон). Они снимают воспаление, обеспечивают слабое диуретическое и спазмолитическое действие.
Симптоматическое лечение
Чтобы снять симптомы общей интоксикации, рекомендуют выпивать не менее 1,5-2 л жидкости в день. Увеличение диуреза также способствует току мочи и вымыванию бактерий из мочевого пузыря. Болевой синдром купируется спазмолитиками (папаверин, но-шпа).
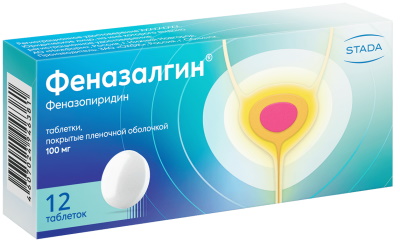
В качестве симптоматического лечения дизурии применяют препараты на основе Феназопиридина (Феназалгин). Попадая вместе с мочой в мочевой пузырь, вещество оказывает местное обезболивающее действие, уменьшает жжение, резь, частоту позывов к мочеиспусканию.
При необходимости могут быть назначены средства для остановки кровотечения, укрепления сосудов, повышения иммунитета.
Препараты для лечения цистита, схемы применения
Основой лечения являются антибиотики и противомикробные средства. Их назначают как можно раньше, не дожидаясь результатов бактериального посева мочи и определения микрофлоры на чувствительность. Выбирают препараты с широким спектром действия, при этом обладающие активностью в отношении кишечной палочки — основного возбудителя заболевания. Особенностью этих лекарств является способность создавать необходимые концентрации активного вещества в моче.
Когда степень чувствительности микроорганизмов установлена, выбирают лекарство, прицельно действующее на возбудителя. Не следует во время лечения применять диуретические средства, поскольку они снижают концентрацию антибактериальных препаратов в моче.
Фурадонин
Противомикробное средство на основе нитрофурантоина. Характер действия уроантисептика — бактериостатический, а в больших концентрациях — бактерицидный. Не действует в отношении гонококков, миклоплазм, хламидий. Теряет эффективность в щелочной моче (pH выше 8). Схема приема: по 0,1 г 4 раза в день в течение 7 дней.
Фурагин
Действующее вещество — фуразидин. Как и Фурадонин, относится к нитрофуранам. Считается препаратом первого выбора при цистите. Лекарственные средства этой группы могут «похвастаться» низкой резистентностью к ним бактерий, что обусловлено множественным механизмом воздействия на клетку патогена.
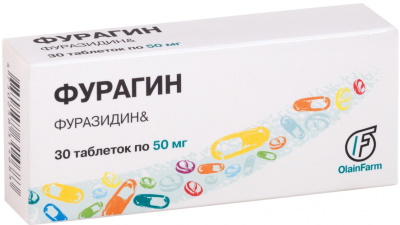
Принимают по 100-200 мг 4 раза в сутки. Курс приема: 7-10 дней.
Левомицетин
Антибиотик широкого спектра действия. Применяется в лечении ряда инфекций, в том числе мочевыводящих путей. Принимают в разовой дозе 250-500 мг 3-4 раза в день в течение 8-10 дней.
Бисептол
Бисептол (Ко-тримоксазол) ранее с успехом использовался в терапии широкого круга инфекционных заболеваний, включая гонорею, пневмонию и инфекции мочевого тракта. В настоящее время препарат уже мало эффективен, поскольку большая часть микробов выработала к нему устойчивость.
Его назначают в редких случаях, с учетом локальной распространенности резистентности микробов к препарату. Разовая доза назначается индивидуально (от 480 мг до 2 г). Препарат принимают 2 раза в сутки.
Флемоксин солютаб
Препарат из группы пенициллинов на основе амоксициллина. Возможность применения препарата у беременных и кормящих женщин является его преимуществом. Это диспергируемые таблетки, о чем говорит слово «солютаб» в названии. Растворимая форма быстрее и полнее усваивается, вызывает меньше побочных явлений по сравнению с обычными таблетками.
Дозировка для взрослых; 875/125 мг 2 раза в день. Курс 5-7 дней. Чтобы уменьшить риск побочных явлений (тошнота, диарея, рвота), таблетки принимают в начале еды.
Свечи для лечения цистита
В терапии цистита у женщин используют свечи, которые вводятся ректально или вагинально. При этом способе подачи лекарства всасываются быстрее и полнее, чем при пероральном применении препаратов с аналогичным действием.
Назначают:
- Ректальные свечи, содержащие НПВС — Вольтарен, Индометацин, Диклофенак. Они обладают противовоспалительным действием, снимают боль.
- Свечи со спазмолитиком, введенные в прямую кишку, для снятия болей и резей гладкой мускулатуре в области мочевого пузыря. Используют суппозитории с экстрактом красавки или папаверином.
- Вагинальные свечи Гексикон с антисептиком биглюконатом хлоргексидина и Бетадин на основе повидо-йода.
Капсулы Азитромицин или Монурал
Азитромицин — антибиотик-макролид. Назначают при уретритах и циститах, вызванных внутриклеточным возбудителем Chlamydia trachomatis. Долго сохраняет концентрацию в крови, поэтому достаточно 1 приема капсулы в сутки. Разрешен беременным.
Монурал — швейцарский антибиотик широкого спектра действия (фосфомицин); снижает способность бактери к адгезии к слизистой мочевого пузыря. Усиливает действие бета-лактамных антибиотиков. Разрешен для применения у беременных, используется у них при массивной бактериурии. Выпускается в виде гранул для приготовления раствора, помещенных в пакетики-саше. Лекарство пьют однократно, натощак или через 3 часа после еды. Обычно врачи рекомендуют повторить прием.
Физиотерапия при цистите
Физиотерапевтические процедуры направлены на укрепление мышц тазового дна, нормализацию тазового кровообращения и увеличение диуреза.
Врач может назначить следующие процедуры:
- УВЧ;
- ионофорез с ионами серебра и нитрофуранами;
- индуктотермию.

Процедуры проводятся только при отсутствии обструкции мочевыводящих путей.
Народные методы лечения цистита
Цистит — это то заболевание, при котором применение фитотерапии более чем оправдано. Хорошо помогают урологические сборы, почечный чай, толокнянка (медвежье ушко), лист брусники и другие растительные средства, которые оказывают противовоспалительное, антисептическое и мочегонное действие.
Антимикробный эффект дает клюквенный морс. Антоцианы, которые находятся в этой ягоде, способны повреждать мембрану бактериальной клетки и препятствует прикреплению микробов к стенке мочевого пузыря.
Настой из семян укропа
Семена укропа настаивают в воде, используя соотношение 1:20. Настой принимают 3 раза в день по 1-2 стакана. Помимо того, что средство снимает воспаление в мочевых путях и увеличивает диурез, оно расширяет коронарные сосуды и снижает артериальное давление
Отвар пшена
Берут 2 ст. л. крупы, промывают, помещают в эмалированную посуду и заливают 400 г холодной воды. На небольшом огне доводят до кипения, постоянно помешивая. Кипятят 15 мин.
Готовый отвар процеживают и принимают неделю по следующей схеме:
- В 1-й день болезни пьют по 1 ст. л. через каждый час.
- На 2-й день дозу увеличивают до 3 ст. л. и принимают с тем же интервалом.
- На 3 сутки — по ½ стакана за 15 мин до каждого приема пищи. Этого же режима придерживаются до конца недели.
Пшену приписываются противовоспалительные и мочегонные свойства, способность растворять камни.
Отвар ромашки
Хамазулен, входящий в состав эфирного масла аптечной ромашки, обладает противовоспалительным и дезинфицирующим свойством. Отвар ромашки аптечной применяют наружно при остром цистите или обострении хронического процесса. Для этого 3-4 ст. л. цветков ромашки берут на ведро кипятка.

При геморрагическом цистите сидячие ванны противопоказаны, поэтому отвар используют только для промывания промежности.
Ягоды и листья брусники
При цистите полезны свежие, вареные или моченые ягоды брусники.
Из брусничного листа, обладающего мочегонным и дезинфицирующим действием, готовят отвар несколькими способами:
- 20 г листьев заливают 200 г кипятка. Настаивают в термосе в течение 1 часа. Процеживают. Принимают по 1 ст. л. 4 раза в день до еды.
- 8 ст. л. листа помещают в эмалированную посуду, заливают 1 л воды, доводят до кипения и кипятят на водяной бане в течение 10 мин. Охлаждают при комнатной температуре 45 мин, процеживают через марлю и доводят объем кипяченой водой до исходного. Принимают по ¼ стакана 3 раза в день до приема пищи.
Брусничный лист можно применять беременным, тогда как для большинства других лекарственных трав есть противопоказания.
Что делать, если при цистите есть кровь в моче
При крови в моче греть область живота не рекомендуется. В противном случае сосуды расширятся, инфекция распространится на соседние участки, а кровотечение усилится. Показано обильно питье, исключение острой и маринованной пищи, спазмолитик. В некоторых случаях симптомы легких форм острого цистита могут пройти через 2-3 дня после приема фито-препаратов. Однако геморрагический характер воспаление с признаками крови в моче требует срочного обращения за квалифицированной помощью.
Видео об остром (геморрагическом) цистите
Цистит с кровью, особенности, лечение:
