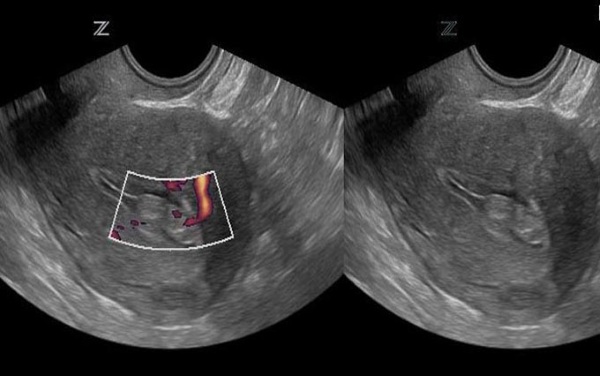
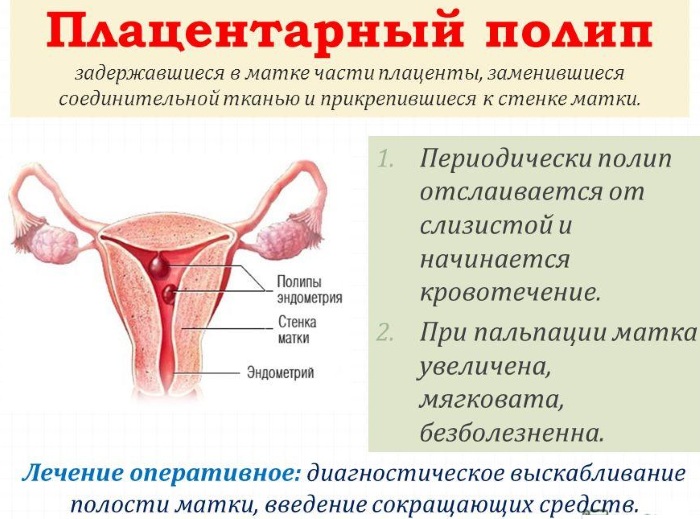
Доброкачественное образование, которое формируется в полости матки из плаценты или хориона – плацентарный полип. Есть множество причин появления опухоли – это осложнённые роды, прерывание беременности и другое. А также полип может возникать при вынашивании плода.
Виды
Плацентарный полип – это образование, которое имеет классификацию.
Бывают следующие виды нароста:
- с тонкой ножкой;
- с широким основанием.
Другая классификация плацентарного полипа:
- Децидуальный вид – в данном случае образование формируется во время вынашивания ребёнка. При беременности изменяется гормональный фон женщины, поэтому эндометрий начинает разрастаться, то есть возникает децидуализация. При вынашивании ребёнка может формироваться небольшой нарост. Полип появляется между детским местом и стенкой. По статистике, у 25% беременных женщин появился децудуальный полип. Новообразование имеет много сосудов, поэтому возможно появление крови из влагалища. К примеру, такое бывает при контакте с партнёром, после гинекологических манипуляций. Это опасно развитием инфекции и воспаления.
Чаще всего образование не нуждается в терапии. Полип проходит самостоятельно после восстановления гормонального фона. Образование не мешает родовой деятельности. Поэтому во время беременности гинеколог наблюдает за опухолью. Если есть повышенная кровоточивость, на поверхности полипа появились язвы, образование удаляют.
- Хориальный вид. Хорион – оболочка, которая формируется перед плацентой. Она соединяет плодное яйцо с маткой. По мере развития, на ткани хориона наслаивается кровь, формируется уплотнение. Такое образование подлежит удалению. Если случай тяжёлый, нарост может переходить в злокачественную форму. Далее потребуется удаление матки.
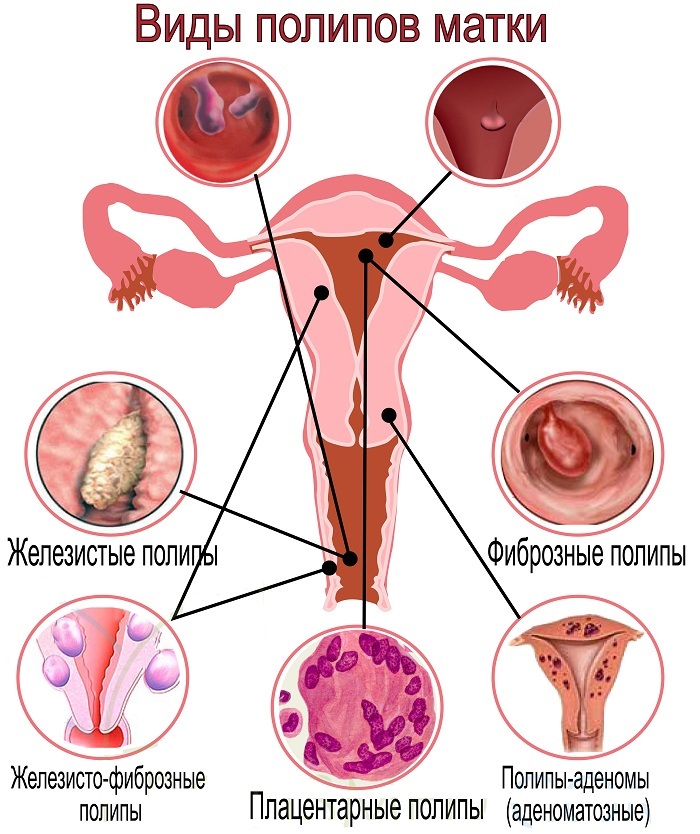
Дополнительно полип может образовываться из плаценты. К примеру, если выкидыш произошел, когда хорион уже сформировался.
Типы плацентарного полипа:
- с сохранными ворсинами;
- деструктивный – полип формируется при неполном удалении содержимого матки во время родов;
- с изолированными долями – образование является осложнением кесарева сечения.
Симптомы
Образование характеризуется симптоматикой. Но женщина не всегда обращает внимание на признаки. Чаще всего она думает, что кровянистый секрет, возникающий после родовой деятельности или прерывания беременности – это нормально.
Признаки, указывающие на плацентарный полип:
- влагалищные кровотечения, имеющие различную интенсивность – секрет появляется через 2 – 4 недели после родовой деятельности или прерывания беременности, может иметь мажущий или обильный характер;
- если сравнивать с выделениями во время после родов, кровотечение при плацентарном полипе длится дольше, усиливает свою интенсивность, содержит много сгустков;
- утомляемость при минимальной нагрузке;
- бледнота кожи – симптом появляется в результате кровопотери;
- повышение температуры тела;
- головокружение;
- обморочное состояние;
- боль в нижней части живота, имеющая тянущий характер – признак может отдавать в область поясницы;
- дискомфорт внизу живота, он усиливается при физической активности или контакте с партнёром;
- тошнота;
- повышенная раздражительность.
Если заболевание выявлено поздно, может развиваться воспалительный процесс.
Об этом свидетельствуют следующие симптомы:
- высокая температура тела (более 38,5 градусов);
- сильная боль в нижней части живота, её невозможно терпеть;
- плохо пахнущий влагалищный секрет;
- зуд и жжение во влагалище.
Причины появления
Плацентарный полип – это образование, которое может появляться по разным причинам. Плохая наследственность увеличивает вероятность патологии.
Причины появления плацентарного полипа:
- Родовая деятельность. Опухоль может формироваться из-за остатков плаценты в женском органе. Чем больше её количество, тем быстрее происходит рост полипа. В этом случае образование связано с нарушенным отделением плаценты от стенки матки либо аномалией детского места. По статистическим данным, после кесарева сечения часто формируется полип. Дополнительно образование может быть связано с травмированием половых органов при появлении ребёнка на свет. В качестве профилактики, врачам необходимо осматривать матку после родовой деятельности. Если плацента отделилась не полностью, следует убирать её вручную.
- Проведение медицинского аборта. Полип может образовываться в матке в случае неполного удаления оболочки плодного яйца. В итоге в женском органе остаются ворсины. А также возможно образование полипа, если аборт был проведён неправильно, произошло травмирование матки.
- При беременности. Так как при вынашивании плода гормоны вырабатываются в повышенном объёме, эндометрий может разрастаться. В результате образуется полип. Чаще всего опухоль выходит из организма во время родовой деятельности.
- Особенности и аномалии в развитии плаценты. К примеру, если сформировалась лишняя долька, а её не обнаружили во время родов или при беременности, кусочек может задержаться в полости матки. Во время родов дополнительная часть плаценты сложно отторгается органом. Нарушается сокращение миометрия (слой матки), появляется кровотечение.
- Гибель плода в утробе. В этом случае симптомы состояния могут отсутствовать. Несформированные частицы плаценты прилипают к матке, образуется полип.
Диагностика
Плацентарный полип – образование, при подозрении на которое необходимо полное обследование организма. Это нужно для точного определения диагноза и назначения действующего лечения. В таблице указаны процедуры, которые входят в обследование организма при подозрении на плацентарный полип.
| Название процедуры | Описание |
| Гинекологический осмотр | Данная процедура – это важное и простое исследование. Осмотр на гинекологическом кресле используют для профилактики и диагностики патологий половых органов. Врач обращает внимание на следующие признаки:
Для женщин, живущих половой жизнью, существует внутренний вагинальный осмотр. В процессе процедуры есть возможность выявить опухоль и воспалительный процесс, дефекты в строении матки. При гинекологическом осмотре используют вагинальные зеркала различного размера. Когда предмет вводят во влагалище, часто женщины не испытывают боли, но возможен лёгкий дискомфорт. Далее гинеколог может провести бимануальное исследование. При помощи метода удаётся пальпировать половые органы. Гинеколог помещает верхнюю конечность во влагалище, а другой рукой надавливает на живот. Дополнительно определяют примерные размеры органов. При помощи данного исследования есть возможность определения опухоли, воспалительного процесса. Подготовка к осмотру включает в себя соблюдение следующих правил:
На осмотр желательно приобрести стерильный гинекологический набор, бахилы, пелёнку. Частные клиники могут предоставлять всё необходимое. Дополнительно будут нужны чистые носки. |
| Мазок на микрофлору влагалища | Процедура назначается для диагностики инфекционных и воспалительных процессов в области влагалища. А также по результатам видны изменения в гормональном фоне. Мазок на микрофлору влагалища назначают при появлении патологических симптомов – зуд, жжение, боль в области половых органов.
Подготовительные меры перед процедурой аналогичны гинекологическому осмотру. Забор биоматериала рекомендуют проводить минимум за 2 дня до менструации или спустя 2 суток после её окончания. Идеальное время для мазка – с 10 по 20 день цикла. Чаще всего забор биоматериала происходит во время гинекологического осмотра. Этапы мазка: 1. Во влагалище вводят зеркало. 2. Ложкой Фолькмана производят забор биоматериала с поверхности шейки матки. 3. Берут образец ткани из наружного отверстия уретры. 4. Материалы наносят на отдельные предметные стёкла. 5. Биоматериал отправляют в лабораторию. В частных лабораториях или клиниках, которые делают анализы самостоятельно, а не отвозят куда-то, срок подготовки результатов может варьироваться от нескольких часов до 1 дня. Если мазок берут в женской консультации, ожидание составляет до 10 суток. Увеличение срока связано со сбором биоматериала. А также уходит время на доставку стёкол в лабораторию, получение результатов и распределение их по участкам. По мазку на микрофлору можно определить заболевания половых органов (кандидоз, вагинит, вагиноз). Несмотря на высокую информативность, процедура не позволяет диагностировать беременность, вирусные инфекции (ВИЧ, герпес), раковые состояния. |
| Сдача общего анализа крови | По результатам процедуры выявляют отклонения в важных показателях. К примеру, завышенный уровень лейкоцитов указывает на воспаление при полипе. А низкое значение эритроцитов свидетельствует о кровотечении.
Подготовительные правила:
Нельзя сдавать кровь после ультразвукового исследования, рентгена, физиотерапии. Рекомендуемое время для забора биоматериала – с 7 до 12 часов. В поликлинике кровь сдают из пальца. А в большинстве частных организаций биоматериал берут из вены из-за высокой точности. |
| Общий анализ мочи | Исследование помогает выявить отклонения в важных показателях. Дополнительно определяют физические свойства биоматериала. К примеру, в листе результата указывают присутствие крови.
Подготовительные меры:
Биоматериал не рекомендуется собирать, если у женщины идут месячные. Это связано с возможностью получения неверных результатов. Чтобы собрать мочу, рекомендуется заранее купить стерильную ёмкость в аптечной сети. Далее необходимо подмыться, но моющие средства не использовать. Для анализа нужна утренняя средняя порция мочи. То есть необходимо немного помочиться в унитаз, затем, не останавливая процесс, собрать жидкость в ёмкость. Для анализа достаточно 100 – 150 мл мочи. При сборе контейнер не должен касаться кожи. Ёмкость с биоматериалом можно хранить не более 2 часов в прохладном месте. Срок изготовления анализа – от 1 до 3 дней. |
| Ультразвуковое исследование (УЗИ) половых органов | Процедуру назначают для постановки диагноза при появлении патологических симптомов, выявления особенностей половых органов. Разновидности УЗИ в гинекологии:
Процедура основана на воздействии ультразвуковых волн. При УЗИ изображение выводится на монитор. В зависимости от разновидности, подготовка к исследованию различна: 1. За 3 дня до трансабдоминального исследования рекомендуется исключить продукты, вызывающие излишнее газообразование (чёрный хлеб, капуста, жирная еда). Если пренебрегать к этому правилу, проведение УЗИ будет затруднено. Дополнительно рекомендуется делать процедуру натощак, с утра можно выпить воды. Но если УЗИ назначено на вторую половину дня, допускается лёгкий завтрак за 5 часов до обследования. 2. За 3 дня до трансвагинального УЗИ рекомендуется соблюдать диету. Допускается последний приём пищи за 4 часа до процедуры. 3. Трансректальное УЗИ требует соблюдения диеты за 3 суток. Вечером рекомендуется сделать очистительную клизму или принять слабительный препарат (Микролакс, Гутталакс). |
| Гистероскопия | Метод осмотра внутренней поверхности матки при помощи гистероскопа. Прибор имеет освещение, камеру. Дополнительно есть устройство для подачи воздуха, чтобы улучшить обзор. Гистероскопия позволяет диагностировать патологии половых органов. При проведении процедуры отсутствует боль. Но в некоторых случаях могут вводить анестезию. Подготовительные мероприятия:
Процедура должна проводится на пустой желудок, исключается употребление жидкости. |
| Допплерография | Метод похож за УЗИ, для проведения используется такой же датчик. Процедура позволяет определить состояние кровотока в матке. Отличие от УЗИ заключается в датчике, который обследует скорость и пульсацию крови в сосудах матки. То есть на мониторе видно цветное изображение, а при ультразвуковом исследовании оно чёрно-белое. Допплерография часто проводится во время беременности, чтобы предупредить гипоксию (недостаток кислорода) у плода. |
| Кольпоскопия | Шейку матки осматривают при помощи кольпоскопа – это микроскоп, оснащённый подсветкой. Женщинам проводят процедуру для определения онкологических патологий, доброкачественных опухолей. Кольпоскоп увеличивает изображение в 6 – 40 раз. При помощи устройства специалист определяет очаг патологии. Подготовка:
Процедура запрещается при менструации. Лучше проводить на 7 – 10 день цикла. |
| Гистологическое исследование | После удаления полипа, его обследуют. При гистологии есть возможность определить характер опухоли (доброкачественный, злокачественный), скорость роста. |
Стоимость диагностики различается. Всё зависит от списка процедур, города, клиники. Поэтому цену нужно узнавать в конкретной организации. Если женщина решит пройти диагностику в поликлинике по полису ОМС (обязательного медицинского страхования), обследование будет бесплатным.
Когда необходимо обратиться к врачу
Плацентарный полип – это образование, при подозрении на которое необходимо обратиться к гинекологу. При появлении симптомов патологии не нужно откладывать поход к врачу. Сначала специалист проводит опрос, женщине необходимо рассказать обо всех признаках. Далее назначают диагностику.
Профилактика
Женщина может уменьшить вероятность появления плацентарного полипа. Для этого рекомендуется соблюдать профилактические меры.
Они включают в себя следующие правила:
- для проведения гинекологических процедур выбирать специалистов с большим опытом;
- после любых хирургических манипуляций проходить УЗИ для исключения патологий в половых органах;
- планировать беременность;
- избегать абортов, а особенно исключить самостоятельное прерывание беременности;
- при беременности вставать на учёт в женскую консультацию при раннем сроке;
- после родовой деятельности записаться на УЗИ для профилактики полипа;
- при контакте с партнёром использовать презерватив;
- посетить специалиста при подозрении на образование;
- проходить профилактический осмотр у гинеколога 1 раз в 6 мес.;
- проходить полное обследование 1 раз в 12 мес.
Методы лечения
Плацентарный полип нуждается в лечении. В качестве терапии используют лекарственные препараты, народные средства и другие методы (хирургическое вмешательство, физиотерапию).
Лекарственные препараты
При плацентарном полипе лекарственные препараты могут быть использованы для устранения симптомов либо с восстановительной целью. В первом случае облегчается состояние женщины, уменьшается проявление признаков. Медикаменты для восстановления используются после хирургического вмешательства, чтобы ускорить выздоровление.
В таблице перечислены популярные средства, которые выписывают для устранения негативных симптомов плацентарного полипа.
| Группа медикаментов | Действие | Перечень средств |
| Анальгетики | Препараты устраняют болевые ощущения. | Анальгин, Баралгин, Брал |
| Спазмолитики | Средства борются со спазмами. | Спазмалгон, Но-шпа, Дротаверин |
| Нестероидные противовоспалительные средства (НПВС) | Препараты уменьшают боль, воспаление, температуру. | Нурофен, Ибупрофен, Кеторол |
| Противорвотные | Медикаменты уменьшают тошноту. | Домперидон, Метоклопрамид, Церукал |
| Антианемические | Препараты нормализуют уровень железа в крови. Группу назначают при кровотечении. | Феррум Лек, Ферретаб, Сорбифер Дурулес |
| Антибактериальные | Медикаменты борются с патогенными микроорганизмами. При плацентарном полипе антибиотики назначают при воспалении. | Амоксициллин, Амоксиклав |
| Витаминные комплексы | Средства восполняют недостаток полезных веществ в организме. | Супрадин, Компливит, Витрум |

После операции женщине назначают антибактериальные средства. Дополнительно рекомендуется принимать гормональные препараты, чтобы нормализовать уровень гормонов. Медикамент назначается индивидуально. А также вводят внутривенные растворы, которые повышают запасы энергии в организме (Глюкоза, Ацесоль).
Народные методы
Плацентарный полип – это образование, для терапии которого можно использовать народные средства. Но если применять растительные рецепты в качестве единственного метода лечения, высокой эффективности не будет. Лучше использовать народные средства в комплексной терапии (вместе с медикаментами, операцией).
Популярные растительные рецепты:
- Настой из красной щётки. Для приготовления необходимо взять 20 г измельчённого сырья и 150 мл горячей воды. Оставить на 1 – 2 часа в ёмкости, укутанной полотенцем. Принимать по 15 мл до 3 раз в сутки. Курс – 14 дней.
- Отвар для спринцевания. Чтобы приготовить рецепт, необходимо взять ромашку и кору дуба, спорыш в соотношении 1:1:5. А также понадобится 3 части листьев крапивы. Всё перемешать, взять 2 ст.л. смеси, положить в кастрюлю. Добавить в ёмкость 1 л горячей воды, кипятить 7 – 10 мин. Дождаться остывания, проводить спринцевание 3 раза в день.
- Смесь из чёрной смородины и шиповника. Для приготовления следует взять 1 ч.л. ягод смородины, 3 ч.л. плодов шиповника и 2 ч.л. листьев крапивы. Все тщательно перемешать, залить 500 мл горячей воды. Поставить на водяную баню на 15 мин., постоянно перемешивать. Далее настоять 40 мин., профильтровать через марлю. Принимать по половине стакана 4 раза в сутки. Курс – 1 мес.
Прочие методы
Помимо лекарственных средств и народных методов, существуют другие способы терапии плацентарного полипа. Они указаны в таблице.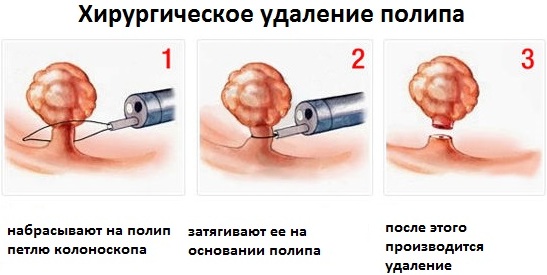
| Название | Описание |
| Хирургическая операция | Вмешательство является основным методом терапии плацентарного полипа. Образование часто удаляют с целью профилактики перерождения в злокачественную опухоль. После вмешательства назначают препараты, чтобы ускорить выздоровления.
При плацентарном полипе используют следующие операции:
Если полип злокачественный, возможно удаление фрагмента матки или всей полости органа. Вне зависимости от техники выполнения, все операции требуют соблюдения рекомендаций специалиста. |
| Физиотерапия | Метод лечения является вспомогательным. При помощи физиотерапии можно ускорить выздоровление после операции. Разновидности:
|
Возможные осложнения
Плацентарный полип характеризуется осложнениями. Обычно такое бывает при несвоевременной терапии или её отсутствии.
Возможные последствия:
- инфицирование полипа;
- заражение крови (сепсис);
- перерождение опухоли в злокачественное образование;
- отмирание тканей матки;
- эндометриоз – клетки матки разрастаются за пределы органа;
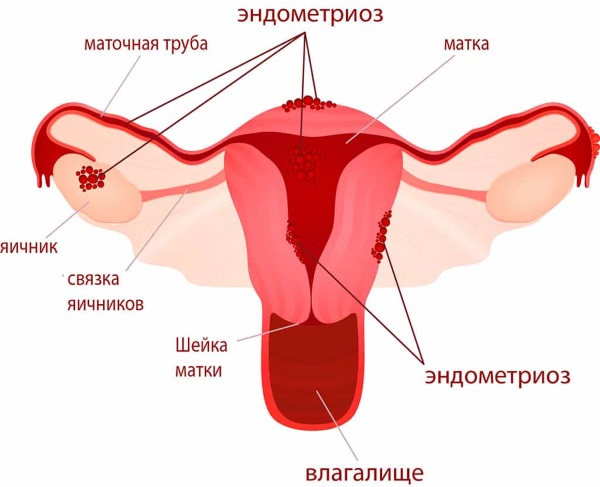
- нарушенная функция яичников;
- удаление матки;
- трудности с зачатием;
- летальный исход из-за кровопотери или сепсиса.
Образование под названием плацентарный полип – патология, которая может появиться по разным причинам (неправильное проведение аборта, тяжёлая родовая деятельность и другое).
В качестве симптомов выделяют кровяной секрет из влагалища, боль в нижней части живота, тошноту. Полип – это опухоль, которая нуждается в диагностике и лечении. Но сначала нужно посетить гинеколога. Врач опросит женщину, назначит диагностику.
После получения результатов рекомендуют лечение, которое включает в себя хирургическую операцию, приём медикаментов. Дополнительно возможно применение народных средств, физиотерапии. При отсутствии или несвоевременном лечении плацентарного полипа могут развиваться осложнения, поэтому необходимо своевременно обращаться к лечащему врачу.
Видео о полипах в матке
Малышева о полипах матки:
https://www.youtube.com/watch?v=Bn428TU5f8w