Острые или хронические воспаления зубных нервно-сосудистых тканей называются пульпитами. Их обширная классификация базируется на причинах возникновения патологического процесса, характере его протекания. При диагностике и лечении воспаления обязательно учитывают его морфологические признаки.
Определение заболевания
Упрощенно пульпитом называют воспаление зубного нерва, сопровождаемое нестерпимой болью.
Заболевание затрагивает:
- соединительную ткань;
- надкостницу;
- парадонт – комплекс мягких волокон, окружающих зуб и удерживающих его в альвеолярной лунке;
- костный ствол.
Пульпиты (классификация, диагностика, лечение) выделены в отдельное направление стоматологии. При таком заболевании зубные ткани остро реагируют на внешние раздражители, особенно на температурное воздействие.
Боль усиливается в ночное время. По распространенности пульпит уступает лишь кариесу. Каждый 5-й пациент обращается к стоматологу именно с этим заболеванием. По классификации ВОЗ пульпитам присвоен код КО4.0.
Такое заболевание определяют, как острую или хроническую воспалительную патологию пульпы. Деструктивным процессом затрагиваются периапикальные ткани. Пульпой именуются соединительные волокна рыхлой структуры, которыми заполнена зубная полость.
Они содержат нервные окончания, кровеносные и лимфатические сосуды. Воспаление этой соединительной ткани, отвечающей за питание зубов, называется пульпитом.
Функции пульпы:
- пластическая, которая реализуется за счет биологической деятельности одонтобластов, образующих периферический слой ткани;
- защитная – выработка иммуноглобулина lgG, утилизация отмерших клеток, формирование третичного дентина;
- трофическая, осуществляемая благодаря развитой сосудистой сетке;
- сенсорная, обусловленная наличием большого числа нервных окончаний;
Воспаление пульпы не только вызывает сильнейшую боль, но и приводит к некрозу тканей, чреватому потерей зуба и заражением всего слюнно-челюстного аппарата.
Причины возникновения
Такое патологическое состояние вызывают несколько этиологических факторов.
Самые распространенные причины пульпита:
- запущенный кариес, который разрушает эмаль и поражает глубинные ткани зубного органа;
- токсичное воздействие материалов и медикаментов, используемых для пломбирования;
- Применение антисептических средств в чрезмерной концентрации при обеззараживании дентальной полости;
- сильный нагрев пульпы во время процедуры фотоотбеливания, эстетической реставрации, препарирования костных тканей для дальнейшей установки протеза;
- бактериальные поражения ротовой полости;
- хронический гайморит, сопряженный с инфицированием верхнечелюстных зубов.
Патогенез часто связан с врачебными ошибками – использованием низкокачественного пломбировочного материала, неправильной обточкой, неаккуратным хирургическим вмешательством.
Наиболее частая причина пульпита – микробные воздействия. К воспалению рыхлой ткани могут привести перелом или откалывание части зуба. Типичные провокаторы развития патологического процесса – стрептококковые инфекции, проникающие в дентальную полость гематологическим путем.
Повышенному стиранию зубных костей способствуют сахарный диабет и остеопороз. Нарушение целостности челюстных структур создает благоприятные условия для проникновения патогенной микрофлоры.
Теоретически неправильный подбор и установка брекетов могут дать старт развитию воспаления, поскольку разрушают эмаль и обнажают внутренние слои зубов. Распространенная причина детского пульпита – несоблюдение гигиены ротовой полости, в результате чего там скапливаются и размножаются болезнетворные микроорганизмы.
Классификация пульпитов
Воспаления нервно-сосудистого пучка зубной полости подразделяются на несколько форм и подвидов. Четкое структурирование и ясная классификация пульпитов необходимы для точной постановки диагноза и применения правильной тактики лечения.
По характеру воспалительного процесса они делятся на 4 разновидности:
- Острые, которые затрагивают только коронковую ткань пульпы. Продолжительность такого воспалительного процесса 3-5 дней. Он сопровождается резким болевым синдромом.
- Хронические. Вовремя не вылеченный острый пульпит переходит в эту форму. Для хронического воспаления характерно постепенное отмирание нервной ткани. Ее разложение чревато образованием нагноения. Боль умеренная или отсутствует вовсе.
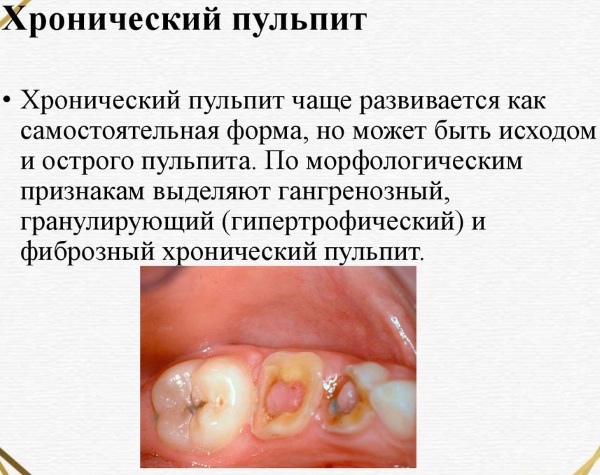
- Обострение хронического пульпита. Такое воспаление в некоторых случаях формируется не из острой стадии, а минует ее. Иногда хронические пульпиты протекают с периодическими обострениями. Обычно их вызывает патогенная микрофлора. Постепенная некротизация тканей протекает медленно, но с периодическими приступами боли.
- Состояние после депульпации. Такой воспалительный процесс затрагивает корень и ткани десен.
Пульпиты (классификация, диагностика, лечение требуют точного определения характера протекания заболевания) острого типа локализуются в непосредственной близости от кариозной полости. Такая патология бывает очаговой или диффузной.
Хронические пульпиты имеют больше разновидностей, морфологических признаков и вариантов протекания воспалительного процесса. Такие стоматологические заболевания классифицируются на обратимые и необратимые. Основное их различие – возможность сохранения зуба или необходимость ампутации.
Виды острых пульпитов
Воспалительные процессы этого типа имеют выраженную симптоматику и сопровождаются сильными продолжительными болями. Частый патогенез такого состояния – обширное кариозное поражение.
Классификация острых пульпитов:
| Тип патологии |
Клинические характеристики |
| Серозный ограниченный | Начальная фаза поражения пульпы. Гнойный экссудат не выделяется. Воспаление развивается по причине инфицирования патогенными возбудителями серозной жидкости. |
| Гиперемия пульпы | Обратимое воспаление нервно-сосудистого пучка зуба. Спонтанные ночные боли отсутствуют. Короткие приступы провоцируют внешние раздражители механического и термического типа. |
| Серозный диффузный | Распространяется на все дно кариозное полости. Стоматологическое зондирование вызывает приступ сильной боли, которая иррадирует на ветви тройничного нерва. Клиническая симптоматика может продолжаться до 2-х недель. Наблюдается большое количество размягченной дентальной ткани. |
| Гнойный | Возникает пульпарный абсцесс с выбросом в ротовую полость гнойного экссудата. Уровень содержания серозного вещества в пульпе увеличивается на фоне кислородной недостаточности. |
| Травматический | Возникает при вскрытии пульпарной полости с последующим внедрением в нее патогенных возбудителей и инородных тел. |
Общий характерный признак всех острых пульпитов – сильные приступы боли разной продолжительности. В апикальной зоне образуются кисты, гнойные каверны. В результате острого протекания воспалительного процесса наблюдается выраженная сосудистая гиперемия в микроциркулярных руслах.
Виды хронических зубных пульпитов
Заболевания этой категории часто проходят бессимптомно, с редкими приступами зубной боли. Они имеют вялотекущий характер и неясную клиническую картину.
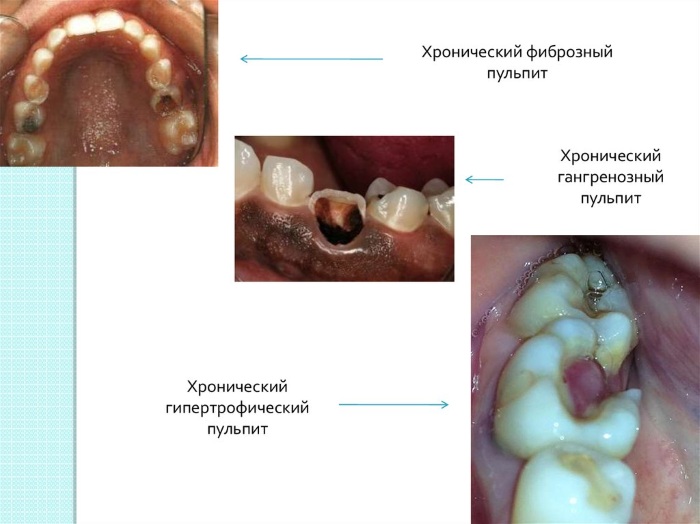
Различают следующие виды хронических пульпитов:
- фиброзный;
- гангренозный;
- гипертрофический;
- конкрементозный;
- ретроградный.
Пульпиты фиброзного типа отличаются незначительными и непродолжительными приступами боли. Классификация таких воспалений нервно-сосудистого пучка зубной полости базируется на морфологических признаках патологического процесса. Их диагностика и лечение выявляют сниженную электровозбудимость зуба.
Фиброзная форма хронического воспаления пульпы характеризуется постепенным изменением структуры пораженной ткани и оттоком патологического экссудата. Реакция зубного органа на температурные раздражители замедлена.
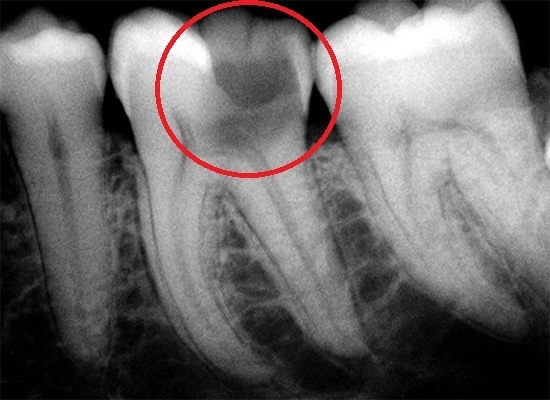
При рентгенологическом исследовании выявляется разреженность костных волокон в районе верхушки корня. Гангренозный пульпит характеризуют умеренные болевые ощущения во время еды. Ощущается гнилостный запах в ротовой полости.
Периодически возникает иррадиирущий в область тройничного нерва болевой синдром приступообразного типа. На рентгеновском снимке заметны деструктивные преобразования околоверхушечных тканей.
Хронический пульпит гипертрофической (пролиферативной) разновидности характеризуется отсутствием субъективной болевой симптоматики. Рыхлые ткани внутренней полости зуба разрастаются, коронковая часть разрушается.
Заметны гипертрофические изменения пульпы, а периапикальные волокна сохраняют естественное анатомическое строение. Во время периодических рецидивов возникают продолжительные интенсивные болевые ощущения, которые усиливаются под воздействием механических и температурных раздражителей.
При конкрементозной форме пульпита обнаруживается дистрофическое состояние нервно-сосудистого пучка, повышенное содержание во внутренней полости зубного органа дентина и кальцификатов.
Хроническая ретроградная патология субъективной симптоматикой напоминает невралгию тройничного нерва. Воспаление пульпы прогрессирует вследствие инфицирования дентального канала и затрагивает корневой участок зуба. Часто патологический процесс сопровождает пародонтит.
Диагностика
Для назначения адекватного лечения крайне важно точное определение формы и характера протекания воспалительного процесса.
Диагностические мероприятия включают в себя следующие процедуры:
- сбор анамнеза;
- инструментально-визуальный осмотр стоматологом ротовой полости;
- рентгенологическое исследование патологических зубных органов;
- электроодонтологический тест;
- термическая проба;
- анализ слюнной жидкости на содержание иммуноглобулинов.
Такие мероприятия направлены на уточнения характера, морфологических признаков и глубины пульпитного поражения. Инструментальное зондирование при острой серозной форме вызывает сильные болевые ощущения.
Перкуссия (постукивание) твердым предметом поверхности эмали усиливает дискомфорт в пораженном зубном органе. При хроническом пульпите гнойного типа клиническая картина противоположна.
Для точной постановки диагноза используют методы дифференциальной диагностики. Она позволяет отличить пульпит от кариеса или воспаления тройничного нерва. Важный диагностический метод – термометрический тест. С его помощью определяют реакцию пораженного заболеванием зуба на температурные раздражители.
Электроодонтодиагностика предусматривает подачу токов низкого напряжения. Процедура позволяет оценить глубину и степень патологических изменений в нервно-сосудистом пучке, определить точную локализацию воспалительного очага.
Методы и этапы лечения
Устранение воспалительного процесса и восстановление естественной структуры зубного органа проводят наиболее подходящим для диагностированной формы пульпита методом. Каждая разновидность воспаления дентального нервно-сосудистого пучка отличается индивидуальными особенностями лечения. Если глубина воспалительного поражения большая и зуб восстановить невозможно, его ампутируют.
Пульпиты, классификация, диагностика, лечение которых тесно взаимосвязаны, устраняются хирургическими либо биологическими методами. При восстановлении пораженного зуба стоматолог делает местную анестезию и зачищает пораженную воспалительным процессом полость.
Консервативное лечение с сохранением нервно-сосудистого пучка пульпы, проводится только на начальных стадиях, когда пораженные ткани еще можно восстановить. Важный этап терапевтических мероприятий – купирование болевого синдрома.

Если пульпит гнойный, зуб в большинстве случаев подлежит удалению и замене протезом. Для подавления инфекции используют специальные стоматологические антибиотики, противовоспалительные и антисептические препараты.
В их задачу входит:
- уничтожение патогенной микрофлоры;
- регенерация клеток пульпы;
- купирование болевого синдрома.
Такой метод имеет некоторые противопоказания. Он не проводится детям при активной резорбции корней временных зубов. Процедура лечения пульпита многоэтапная и требует нескольких посещений стоматологического кабинета.
Запущенное хроническое заболевание предусматривает проведение экстирпации – полного удаления рыхлой ткани, выстилающей внутреннюю полость зуба. Важно при лечении пульпита не нанести вред окружающим очаг воспаления здоровым тканям.
Хирургическое
Применяют витальную, девитальную ампутацию либо комбинированный метод. Последний используют при острой диффузной, хронической фиброзной и гипертрофической формах пульпита. Для применения комбинированного метода электровозбудимость зуба не должна превышать показатель 40 мкА.
Этот вариант хирургического лечения заключается в полном либо частичном удалении пульпы из каналов с нормальной проходимостью или ее мумификации. Стоматолог ампутирует коронковый участок зуба, а непораженную поверхность внутренней полости покрывает лечебной пастой на основе кальция.
Витальная методика предусматривает удаление патологической ткани без предварительной обработки медикаментозными средствами. В большинстве случаев пульпу ампутируют частично. Корневая часть остается жизнеспособной и продолжает питание органа. Такие стоматологические манипуляции выполняют с применением проводниковой анестезии.
Витальная ампутация часто осуществляется при лечении молочных зубов. Ее используют при терапии очагового или хронического фиброзного пульпита у пациентов до 40 лет.
Этапы пульпоэктомии:
- Инъекционное введение местного анестетика.
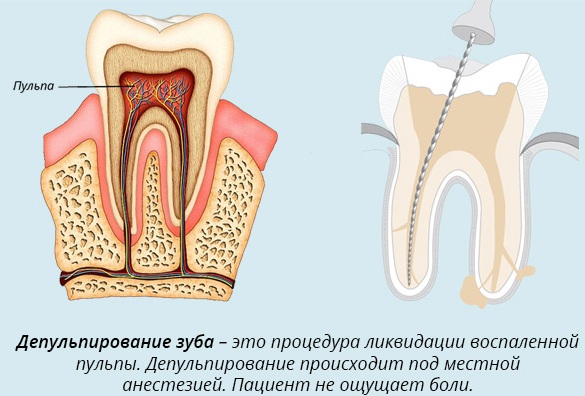
- Вскрытие зубных каналов и ампутация воспаленных кариозных тканей.
- Частичное или полное удаление рыхлых волокон.
- Обработка поверхности противовоспалительными и антисептическими медикаментами.
- Установка временной пломбы.
- Герметизация зуба постоянным фотополимерным материалом.
Девитальная экстирпация предусматривает удаление мертвой пульпы после ее некротизации сильнодействующим токсичным препаратом. Такая методика позволяет вылечить пульпит за 1 посещение стоматологического кабинета. Ее недостаток заключается в том, что зубной орган перестает получать питание, поэтому желательна установка коронки.
Медикаментозное
При таком способе лечения полость пораженного зуба сначала зачищается, а затем обрабатывается и пломбируется. Воспаленный нерв в этом случае ампутируется. Применяют токсичные медикаменты с сильным противовоспалительным эффектом – Кальцодонт, Life, Dical.
Используют протеолитические ферменты, обладающие противоотечным, антисептическим, некролитическим воздействием. Они стимулируют естественные регенеративные способности мягких тканей и твердых волокон пульпитного зуба, позволяя ему сохранить полную функциональность после лечения.
Стоматологи применяют медикаменты с повышенным содержанием гидроксида кальция. Пастообразным составом этой категории обрабатывают поверхность очищенной полости. Такие лекарства стимулируют выработку дентина и создают химический барьер на пути патогенных возбудителей, препятствуя повторному инфицированию.
Пульпиты (классификация, диагностика, лечение заболеваний неотделимы друг от друга) серозного типа устраняют преимущественно медикаментозными средствами. При таких патологиях гнойный экссудат не выделяется. На пульпу накладывают противовоспалительный препарат.
Особенности лечения пульпитов у детей
Молочные зубы в значительной степени подвержены развитию острого воспалительного процесса нервно-сосудистого пучка и рыхлых тканей. Это обусловлено их анатомическими строением. В детских зубах эмаль имеет рыхлую структуру, пульпа мягкая, а сосуды близко расположены к поверхности.
Поэтому заражения происходят часто. Серозный пульпит буквально за несколько часов переходит в гнойную форму, чреватую инфицированием всей ротовой полости и распространением заражения за ее пределы. Из-за особенностей анатомии молочного зуба в нем быстро развивается и расширяется пульпарная камера.
В таких патологических условиях не до конца сформированные корни стремительно разрушаются, в них образуется большая апикальная полость с отверстием. Через него патогены внедряются в периодонт. Стрептококки, характерные для тонзиллита, столь же легко поражают челюстной аппарат, как и миндалины.
При лечении стоматолог вводит анестезирующий препарат, специальным инструментом вскрывает дентальные каналы, зачищает их вместе со всей полостью зуба. После этого поверхность обрабатывается антисептическим раствором – чаще всего стоматологи используют этоний. Затем зуб пломбируется.
Биологический метод лечения, предусматривающий сохранение пульпы, применяют, если патологический процесс еще не принял необратимый характер. Основная цель – снятие воспаления без нарушения функциональных характеристик зараженного органа.
Почему болит депульпированный зуб?
Когда закончены все лечебные процедуры, и постоянная пломба установлена, могут возникать неприятные ощущения в обработанном органе. Стоматологи расходятся во мнениях по поводу их причин.
Одни утверждают, что это естественная реакция организма на врачебное вмешательство. Другие склонны подозревать неправильную установку пломбы и использование раздражающих пульпарную полость материалов.
Аллергическая реакции может сопровождаться болевыми ощущениями даже при ампутированных зубных нервах. У некоторых пациентов анафилаксия на пломбировочные материалы, токсичные и некротирующие препараты, медикаменты с содержанием кальция проявляется отечностью, дискомфортом в обработанном зубе.
Еще одна причина – неосторожное выполнение стоматологических манипуляций с повреждением корня и тканей десен. В этом случае могут быть болевые ощущения, кровяные выделения, нагноения. Иногда дискомфорт возникает из-за нарушения технологии пломбирования низкоквалифицированным врачом.
Недостаточно опытные стоматологи нередко случайно проделывают отверстие или наносят другие повреждения зубному корню. По этой причине возникают кровоточивость, нагноение, болевые ощущения, которые становятся заметными после окончания действия анестезии и могут продолжаться до 3-х недель.
Возможные осложнения
Воспаление пульпы требует безотлагательного лечения.
При неоказании своевременной стоматологической помощи возможны следующие осложнения:
- образование флюса;
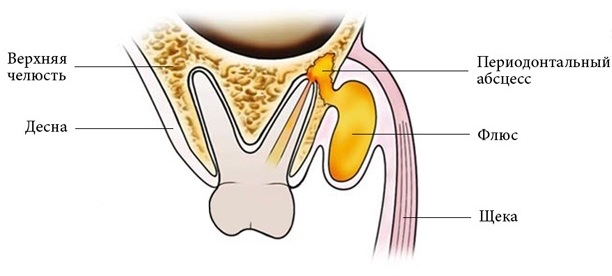
- развитие остеомиелита – гнойно-воспалительного заболевания челюстных костей;
- многочисленные абсцессы различного размера и локализации в ротовой полости;
- возникновение флегмоны – патологической деструкции, которая характеризуется проникновением патогенной микрофлоры и гнойного экссудата в мягкие ткани лицевой зоны;
- периостит – сочетание инфекционного поражения пульпы с некрозом костных структур челюстей;
- инфицирование других зубов.
Дентальные инфекции способны распространяться по всему телу и достигать головного мозга. Наиболее распространенное осложнение – периодонтит, который характеризуется возникновением воспалительного процесса в связках пораженного пульпитом зуба.
После удаления нерва депульпированный орган становится хрупким, легко крошится и быстро разрушается. Этот естественный, но неприятный эффект принято причислять к категории осложнений. Рациональное решение – установка коронки, которая укрепит зуб и придаст ему эстетичность.
Прогнозы
Срок жизни депульпированного органа зависит от примененной технологии, качества использованного пломбировочного материала и квалификации стоматолога. Хорошая чистка и дезинфекция каналов способствуют сохранению зуба на длительное время. Однако рекомендуется укреплять депульпированный орган коронкой.
Она защитит зуб от потемнения и разрушения. Пульпиты – самые тяжелые стоматологические патологии. Они имеют разветвленную классификацию, а диагностика и лечение воспалительных процессов с разными морфологическими характеристиками сопряжены с некоторыми сложностями.
Видео о пульпите
Что такое пульпит:
