С наступлением беременности женщине необходимо пройти ряд исследований, которые позволят проанализировать состояние здоровья, а также оценить возможность выносить и родить здорового ребенка. Главным показателем выступает состояние матки и ее шейки, размер органа по неделям. При оценке состояния органа специалист способен определить течение беременности, готовность женского организма к родовой деятельности, а также наличие угроз.
Нормы размеров матки у женщин детородного возраста
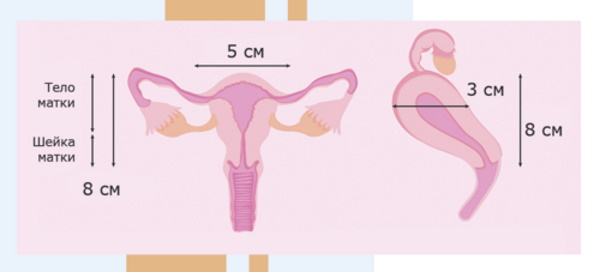
Женская матка — непарный полый орган репродуктивной половой системы. В детородном возрасте длина органа варьируется от 4 и до 7 см, ширина – в пределах 4-5 см. Именно к маточной стенке прикрепляется яйцеклетка, а в дальнейшем начинает формироваться плод. На этапе беременности матка будет очень сильно увеличиваться в параметрах, поскольку ее стенки характеризуются повышенной эластичностью.
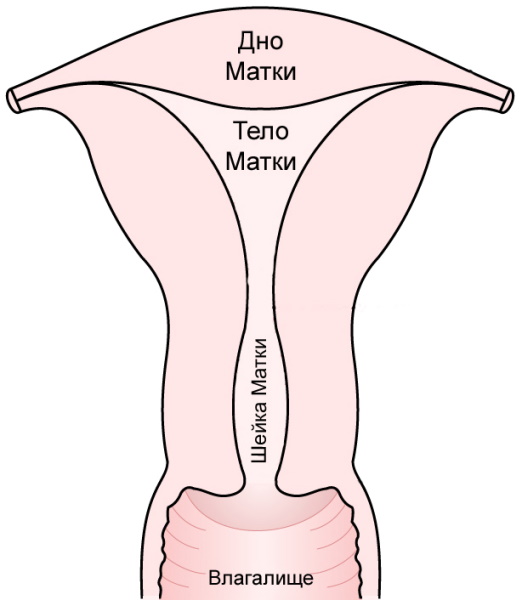
Орган состоит из 3 частей:
- дна;
- тела;
- шейки.
Шейка считается последним маточным сегментом, который состоит из влагалищного и надвлагалищного участков. Изнутри имеется цервикальный канал, раскрывающийся в полость матки с помощью внутреннего зева. Его стенка содержит много желез, продуцирующих слизь, препятствующую размножению опасных бактерий. С наступлением беременности слизь приобретает уплотненную текстуру, формируя особую пробку, которая будет защищать плод.
Маточная шейка обладает блестящей, гладкой и розоватой поверхностью снаружи. Изнутри орган с рыхлой структурой и розоватым окрасом. В ходе осмотра специалист способен на базе очертаний шейки установить наличие в анамнезе беременности с родами, период наступления следующих критических дней, а также гестационный период.
В норме параметры матки будут отличаться у каждой женщины, относительно гормонального фона, возраста, количества абортов и беременностей. Специалистами производится замер ширины и длины органа, а также измеряется толщина стенок.
У женщин детородного возраста размер матки достигает:
- 70 мм в длину;
- до 60 мм в ширину;
- до 42 мм составляет толщина стенок органа.
У небеременной и нерожавшей женщины длина органа будет составлять 47 мм, после родов показатель увеличивается до 61 мм. С каждым этапом гестации ширина с длиной матки будут увеличиваться. Если имелись беременности, которые не заканчивались родами, длина матки будет достигать примерно 54 мм. Чтобы получить более точные результаты, ультразвуковое исследование требуется проходить на 5-8 сутки цикла, повторную процедуру желательно выполнять в аналогичной фазе.
Однако на результаты способны повлиять беременность, роды и гормональные колебания. Также размер матки может меняться по причине нервных перегрузок и стрессовых состояний. С наступлением менопаузы уменьшается выработка женских половых гормонов, в итоге уменьшается размер матки. В начале постменопаузы длина органа будет колебаться от 40 и до 70 мм, ширина – в пределах 27-54 мм, толщина стенок – от 18 и до 36 мм.
По прошествии 15-30 лет с начала изменений длина органа будет варьироваться в пределах 33-67 мм, ширина – около 25-54 мм, толщина стенок – примерно 14-36 мм. Параметры способны сильно меняться, поскольку все будет зависеть от периода наступления менопаузы и индивидуальных особенностей организма. Это обусловлено тем, что некоторые женщины вступают в период менопаузы раньше 40 лет, другие после 60 лет.
Если параметры не сильно разнятся с нормой в период наступления менопаузы, существует высокий риск забеременеть с помощью искусственного оплодотворения.
Как меняется матка при наступлении и развитии беременности
Размер матки по неделям беременности будет постоянно увеличиваться, что особенно заметно при выполнении ультразвукового исследования. На протяжении первых нескольких недель орган будет обладать грушевидной формой. По прошествии 2 месяца гестации параметры будут увеличены примерно в 3 раза, при этом матка будет обладать круглой формой. С наступлением 2 триместра орган характеризуется круглой формой, при переходе на 3 триместр матка становится яйцевидного типа.
До наступления этапа беременности орган будет весить примерно 50-100 г, в конце гестации – 1 000 г. Объем маточной полости по завершении беременности будет увеличен почти в 500 раз. В течение процесса гестации волокна мышц будут удлиняться в 10 раз и становиться более толстыми почти в 5 раз. Очень сильно повышается маточная сосудистая сеть. При этом матка в период вынашивания ребенка считается важным органом наподобие мозга с печенью и сердцем.
Данные параметры можно установить, если при помощи некоторых приемов внешнего акушерского обследования измерить матку. В данном случае необходимо определить параметр состояния маточного дна. Однако в начале гестации, пока орган не превышает пределы костей тазовой области, увеличение параметров матки можно установить при помощи УЗИ либо обследования влагалища.
Длину стояния маточного дна специалист должен определять каждый раз при осмотре беременной женщины сантиметровой лентой. Благодаря этому можно определить скорость увеличения живота. Замеру подлежит дистанция между верхним краем лонного сочленения и верхней частью матки. Величина стояния маточного дна в сантиметрах будет примерно равняться сроку гестации в неделях. Например, если высота достигает около 22 см, срок гестации будет составлять 22 недели.
При наступлении и развитии беременности матка будет постоянно меняться:
- С наступлением 4 недели размер полого органа будет достигать примерно величины куриного яйца.
- На 8 недели параметры матки будут примерно соответствовать величине гусиного яйца.
- Спустя 12 недель гестации величина органа будет достигать размера головки новорожденного, при этом исчезает асимметрия матки и происходит заполнение верхней области тазовой полости. В итоге дно органа будет достигать верхнего края лобковой дуги. Когда наступает 4 месяц беременности, маточное дно будет прощупываться сквозь брюшную стенку, поэтому о сроке гестации можно судить по высоте стояния маточного дна. Однако высота будет зависеть от размеров плода, многоплодия, неправильного положения плода, чрезмерного объема околоплодных вод, а также от иных особенностей протекания беременности. В связи с этим высоту стояния маточного дна при определении гестационного срока необходимо учитывать вместе с иными показателями в виде даты последней менструации, первых шевелений плода.
- По прошествии 16 недель маточное дно будет размещаться в центре дистанции между пупком и лобком.
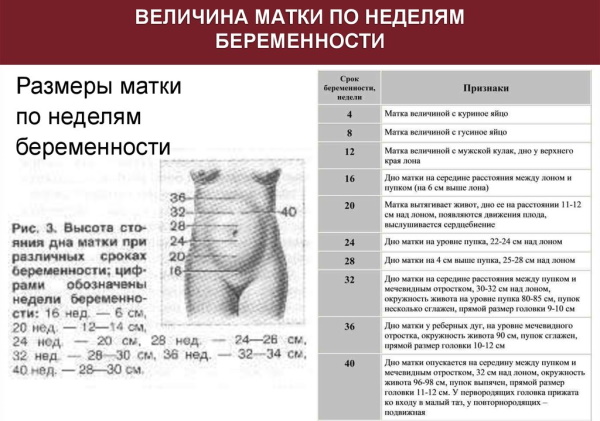
Размер матки по неделям беременности — подробное описание. - Спустя 20 недель беременности маточное дно будет ниже пупка на 2 поперечных пальца. При этом будет видно выпячивание стенки брюшной области.
- Через 24 недели маточное дно будет располагаться на уровне пупковой зоны.
- Спустя 28 недель маточное дно можно определить примерно на 2-3 пальца выше пупковой области.
- В конце 32 недели дно органа будет стоять по центру между мечевидным отростком и пупком. Последний начнет становиться гладким. На уровне пупковой области окружность живота будет достигать примерно 80-85 см.
- Через 38 недель дно органа будет приподниматься до мечевидного отростка и реберных дуг, что считается самым высоким уровнем стояния маточного дна в период беременности. Пупок будет сглаженным, окружность живота будет достигать 90 см.
- С наступлением 40 недели маточное дно опустится до того уровня, на котором размещалось в конце 8 месяца, достигая центральной отметки между мечевидным отростком и пупком. Последний будет выпячиваться, головка плода будет опускаться, окружность живота будет достигать примерно 95-98 см. У первородящих он будет прижиматься ко входу в малый таз либо стоять небольшим сегментом в проходе в малую тазовую область.
Нормы размеров матки на УЗИ по неделям беременности в см, мм
Размер матки по неделям беременности специалисты могут определить с помощью УЗИ, осматривая стенки органа на предмет наличия либо отсутствия миоматозных узлов, а также высокого тонуса мышечной стенки. Дополнительно происходит замер толщины маточных стенок.
Исследование можно провести 2 методами:
- трансабдоминальным, в ходе которого матка будет сканироваться через кожный покров живота;
- трансвагинальным, в ходе которого датчик нужно вводить непосредственно во влагалище.
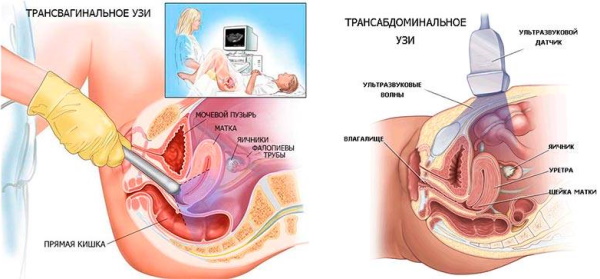
Для проведения ультразвукового исследования на этапе беременности не требуется специально подготавливаться. Зачастую на первоначальных стадиях диагностику осуществляют трансвагинально, на последних этапах – трансабдоминально. 2 способа исследования считаются полностью безопасными для здоровья женщины и ребенка.
У первородящих женщин
Размер матки по неделям беременности у первородящих женщин:
| Срок гестации | Длина, мм | Ширина, мм | Высота стояния маточного дна, см |
| 8 | от 71 и до 82 | 42-53 | 8 |
| 10 | от 92 и до 103 | 55-64 | 9 |
| 12 | от 111 и до 123 | 65-74 | 11 |
| 16 | от 135 и до 145 | 76-85 | 14 |
| 18 | от 171 и до 182 | 92-102 | 17 |
| 20 | от 191 и до 203 | 113-121 | 19 |
| 22 | от 208 и до 215 | 122-141 | от 22 и до 23 |
| 24 | от 220 и до 231 | 139-158 | от 23 и до 25 |
| 26 | от 245 и до 252 | 159-172 | от 25 и до 27 |
| 28 | от 271 и до 279 | 179-182 | от 27 и до 30 |
| 30 | от 302 и до 312 | 180-193 | от 27 и до 31 |
| 32 | от 318 и до 324 | 192-201 | от 30 и до 32 |
| 34 | от 331 и до 342 | 198-207 | от 31 и до 35 |
| 36 | от 338 и до 345 | 211-224 | от 32 и до 36 |
| 38 | от 351 и до 363 | 228-241 | от 35 и до 38 |
| 40 | от 372 и до 381 | 247-261 | от 33 и до 37 |
У повторнородящих женщин
У женщины, которая рожала, матка будет подвергаться влиянию некоторых факторов:
- выработке гормонов;
- размеров и массы плода;
- объема околоплодных вод с плацентой;
- процесса родов.

На этапе вынашивании ребенка оптимальная величина органа будет варьироваться, но в основном аналогична параметрам органа как у первородящих. После родов матка вернется к нормальному размеру, но ее параметры поменяются навсегда. Все зависит от индивидуальных особенностей организма.
Оптимальные параметры шейки матки:
| Срок | Норма, мм |
| 10-14 | 35,6 |
| 15-19 | 36,7 |
| 20-24 | 40,1 |
| 25-29 | 42,3 |
| 30-34 | 36,3 |
| 35-40 | 28,4 |
Родовой процесс оказывает воздействие на состояние полости матки и ее параметры, которые могут составлять:
- в длину 5,1-5,4 см;
- в ширину 5-5,2 см;
- толщина 3,9-4,5 см.
Последующие этапы беременности будут увеличивать размер органа примерно на 1,5 см.
https://youtu.be/pOXKm_WM-uQ
Причины отклонений от нормы, что делать
Размер и состояние матки дают возможность предотвратить возможную угрозу для женщины и ребенка. На первоначальных стадиях беременности, 16-20 недель, нормальной величиной считается 4-4,5 см, на последних этапах, 32-36 недель, она должна уменьшиться до 3-3,5 см. Если параметры не совпадают с принятыми нормативами, доктор может назначить лечение, чтобы гестационный процесс проходил в пределах нормы.
Размер больше нормы
Размер матки, превышающий норму, считается редким явлением. Такой диагноз может быть установлен, если величина шейки будет превышать 5 см.
Нормативные отклонения могут быть обусловлены:
- унаследованными аномалиями строения;
- перенесенными оперативным вмешательством и воспалительными патологиями;
- повторным родовым процессом.
Во многих случаях не осуществляются мероприятия по исправлению такой патологии, потому что орган не несет опасности относительно вынашивания ребенка. Однако такое отклонение способно предоставить некоторые сложности на этапе родового процесса, которые будут связаны с плохим раскрытием. В итоге ребенку будет сложно пройти сквозь родовые пути.
На обычном гинекологическом осмотре не удастся выявить патологию. Отклонение можно обнаружить исключительно при прохождении кольпоскопии.
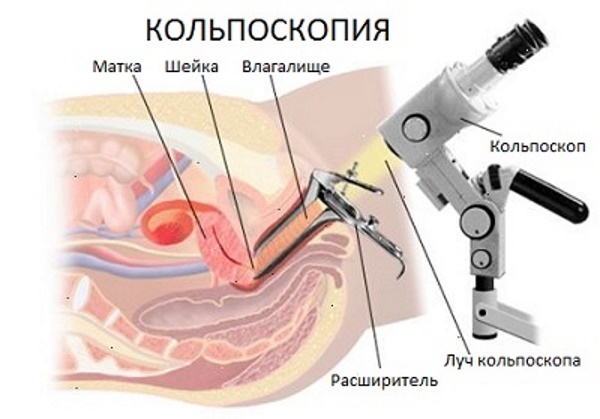
Для подтверждения либо опровержения проблемы требуется пройти ультразвуковую диагностику. Такое отклонение не нуждается в особом лечении, поскольку обнаруженная на раннем этапе беременности длинная шейка может уменьшиться и сгладиться к процессу родов.
Если это не произойдет, специалист может задействовать метод стимуляции деятельности родов. До родового процесса требуется выполнять массаж, способствующий лимфатическому оттоку и укреплению мышц органов малого таза. Лекарственные препараты могут быть назначены в редких случаях, если будет перенашивание в стационарных условиях.
Размер меньше нормы
Размер матки по неделям беременности может существенно отличаться от нормы. Несмотря на то, что ближе к родовому процессу длина должна быть меньше, могут появляться проблемы, когда величина органа будет составлять менее 25 мм. По этой причине может быть выявлена истмико-цервикальная недостаточность, обусловленная понижением тонуса мышц в зоне внутреннего зева.
Такое отклонение дополнено поэтапным раскрыванием и опущением участка оболочек плода в просвет маточной шейки. Подобное состояние считается опасным для ребенка, потому что может стать фактором преждевременного родоразрешения либо самопроизвольного аборта. Зачастую отклонение возникает во 2 либо в начале 3 триместра. Также недостаточность может проявиться на ранних либо поздних сроках беременности.
Причины отклонения от нормативных показателей:
- в анамнезе имеется инвазивное либо оперативное вмешательство на цервикальном канале, по причине которых появился рубец;
- гормональный сбой;
- чрезмерный выброс андрогенов;
- нехватка прогестерона.

Патологическое состояние считается угрозой, потому что в редких случаях дополняется специфическими симптомами. Отклонение может иметь безболезненное и бессистемное течение, поэтому определить его можно лишь после гинекологического осмотра.
Однако зачастую патология может сопровождаться:
- выделением из зоны влагалища незначительного объема крови;
- давлением и тяжестью внизу живота, а также дискомфортными чувствами;
- колющими болевыми ощущениями во влагалищной области.
Если отклонение незначительное, специалист может назначить медикаментозную терапию препаратами «Гинипрал», «Магнезия», которые можно вводить внутривенно либо принимать в форме таблеток. При отсутствии должного результата либо, если матка изначально короткая, требуется сделать цервикальный серкляж в виде накладывания швов на орган, чтобы удержать плод внутри. Швы не будут рассасываться, поэтому их нужно снять перед началом родового процесса.
В редких случаях операцию можно поменять на установку акушерского пессария, которую разрешается выполнить на поздних этапах гестации. Акушерский пессарий представлен в виде своеобразного бандажа, имеющего аналогичные цели, что и наложение швов.
Как шейка матки изменяется после зачатия
Когда яйцеклетка зафиксируется к маточной стенке, женский организм подвергнется ряду изменений, которые нацелены на благополучное вынашивание. Аналогичные изменения касаются шейки органа. По причине усиленного кровоснабжения орган станет синеватого оттенка. В течение гестации шейка будет уплотненной с закрытым цервикальным каналом пробкой из слизи.
С 36 недели происходит вызревание шейки, которое дополнено смягчением, уменьшением, осевым центрированием по родовому каналу, а также постепенным открытием внешнего и внутреннего зева. Приближаясь к дате родов, изменения будут больше проявляться, что означает готовность к родовому процессу.
Длина шейки матки по неделям беременности
Если отсутствуют отклонения на первоначальной стадии гестации, при плановом УЗИ, начиная с 20-22 недели, происходит замер величины шейки.
Оптимальные параметры:
- 16-20 неделя – от 3,2 и до 4,4 см;
- 24-28 неделя – от 3,4 и до 3,9 см;
- 31-37 неделя – от 2,9 и до 3,4 см.
Ультразвуковое исследование матки и ее шейки считается стандартным обследованием на этапе беременности, чтобы предотвратить риск преждевременных родов. В ходе выполнения диагностики можно определить размер органа по неделям гестации. Благодаря этому показателю специалист сможет определить, существует угроза для матери и ребенка либо нет.
Видео о размере матки по неделям беременности
Нормы размера живота беременной:
