Симптом Пастернацкого – это метод диагностики, позволяющей выявлять ряд заболеваний мочевыделительной системы. Однако иногда его путают с «обычными поколачиваниями». Между этими методами есть серьезные различия. Синдром назван в честь российского врача, предложившего технику пальпации для определения ряда заболеваний.
Виды
Выявление симптома может проводиться в трех вариантах.
Выбор техники зависит от самочувствия пациента, состояния его здоровья, доступного положения, которое он может принять:
- Сидя или лежа. Тогда врач прикладывает руку на область поясницы, а ребром или кулаком второй совершает несколько несильных ударов.
- Если возможно принятие пациентом только сидячего положения, то пальцами простукивают пограничную зону между поясничными мышцами и нижней частью ребер.
- Лежачих больных переворачивают на спину. Затем врач помещает одну руку под поясницу и делает несколько толчков.
Симптом Пастернацкого – это не обычные «поколачивания». Во втором случае не нужно сдавать мочу на анализ. Это входит в метод Пастернацкого, когда сочетаются боли при простукивании и увеличение красных телец в урине. Анализ мочи делают только после проведения теста.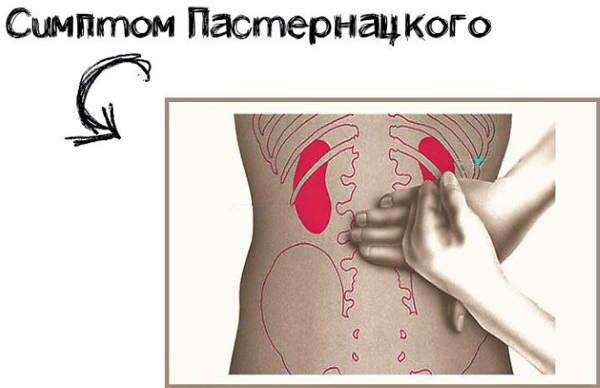
Для обычного «поколачивания» достаточно только физических ощущений. Однако при этом боль может появиться из-за патологий ЖКТ, проблем с поджелудочной, печенью. Именно поэтому необходим последующий анализ мочи.
Стадии и степени
Отрицательный симптом с двух сторон указывает на скрытое течение патологии и требует дополнительной диагностики. Положительным считается тест, если во время врачебных манипуляций появляются неприятные ощущения в области ребер. Особенно если в биоматериале присутствует увеличение концентрации эритроцитов и лейкоцитов.
После диагностики пациент мочится в стерильную емкость. Если вибрация от ударов спровоцировала попадание в урину выщелоченных эритроцитов – указывает на положительный симптом Пастернацкого. Чтобы удостовериться в этом, тестирование проводят со стороны левой и правой почки, выявляя реакцию пациента.
Когда обследуют детей, постукивание проводят подушечками пальцев. Однако в таком возрасте симптом Пастернацкого появляется редко, обычно с одной стороны. Гломерулонефрит можно исключить, если ребенок недавно перенес грипп, инфекционные заболевания носа, горла.
Во время менструации женщинам тестирование не проводят. Положительный правосторонний симптом у дам встречается при опущении почек. Иногда может развиваться после родов годами. Опухоли почек чаще диагностируются у мужчин. Тогда симптом Пастернацкого будет право- или левоположительным.
Симптом Пастернацкого – это не самостоятельный диагностический метод, так как дает мало информации. Главное преимущество диагностики – ее можно проводить у лежачих пациентов, когда более сложное обследование невозможно либо затруднено.
При положительном симптоме боль будет ощущаться слева, справа, с обеих сторон плюс эртроцитурия. Это часто указывает на наличие мочекаменной болезни. Как трактуют результаты в зависимости от локализации боли.
При положительном симптоме:
- слабом – в области почек ощущения неясные;
- при среднем боль терпимая, умеренная;
- резко положительный – ощущения настолько сильные, что больной морщится, вскрикивает;
- с обеих сторон – боль возникает слева и справа, что указывает на серьезное поражение почек.

Симптом Пастернацкого
Отрицательный двусторонний не всегда свидетельствует об отсутствии заболеваний. Если в моче нет красных телец, то требуется дополнительная диагностика. Причиной боли может быть не мочевыводящая система.
Иногда отрицательный симптом указывает на опущение почек. Болезненность при простукивании может возникать вследствие имеющихся почечных заболеваний либо при тазовой дистопии (смещении органов за область поясницы).
Симптомы
Основной симптом при тестировании – боль. Она может быть слабой, умеренной, средней, острой. В последнем случае она характерна для спазмов, перемещении конкрементов. Резкие боли только с одной стороны (с обеих – редко) встречаются при гнойном воспалении (апостематозном нефрите), поражении околопочечной клетчатки.
Слабая боль плюс «чистая» моча указывают на ложноположительный симптом Пастернацкого. Он наблюдается при неправильном расположении внутренних органов, небольших опухолях, не обостренном хроническом воспалении.
На необходимость проведения диагностики указывают некоторые симптомы:
- пожелтение кожных покровов и слизистых оболочек;
- появление отечности в ногах, на лице, его одутловатость;
- боли в поясничной области (это основной признак инфекционных заболеваний – пиелонефрита, гидронефроза);
- частые головные боли;
- хронический пиелонефрит характеризуется сразу несколькими симптомами – высокой температурой, гипертонией, сильным переутомлением;
- повышение температуры;
- общая слабость;
- боли, разливающиеся по позвоночнику (при этом высокой температуры и онемения не наблюдается);
- ухудшение цвета и запаха мочи;
- уменьшение количества выделяемой урины.
Однако даже при отсутствии болей во время простукивания не может свидетельствовать об отсутствии заболеваний. Они могут находиться в латентной форме и проявиться намного позже.
Причины появления
Основными причинами появления положительного симптома Пастернацкого являются воспалительные заболевания, набухания почечной ткани (амилоидоз, застой в органе), сотрясение и растяжение капсулы органа.
Также в список входят:
- Хронический и острый пиелонефрит. Это инфекционное почечное заболевание в той области, которая отвечает за отток урины. Патология затрагивает почечную лоханку, паринхему, чашечки.
- Гломерулонефрит. Поражает почечные клубочки.

- Апостематозный нефрит. Он провоцирует появление гнойных процессов в почках. При этом в корковом веществе формируется множество очагов поражения.
- Паранефрит и перинифрит. Это гнойное воспаление жировой капсулы и околопочечного жирового слоя с деструктивными изменениями.
- Нефролитиаз (иначе – мочекаменная болезнь). Когда в мочевыводящих путях и почках образуются камни.
- Травмы внутренних органов. Это могут быть сосудистые поражения, множественные раны, ушибы и разрывы тканей, затрагивающие мочевыводящую систему.
- Почечные колики.
Также причиной могут стать любые новообразования (особенно злокачественные) – карцинома, аденома, кисты, фиброма и т.д., а также частые простуды, нарушающие работу почек и мочевыделительной системы.
Диагностика
Симптом Пастернацкого – это первичное обследование пациента. При положительном результате требуется дополнительная диагностика. Метод обусловлен обязательной проверкой мочи.
Поэтому она сдается на анализ, который выявляет уровень:
- лейкоцитов;
- белка;
- сахара;
- эритроцитов;
- кетоновых тел;
- билирубина;
- бактерий;
- плоских цилиндров.
Также оцениваются показатели плотности и удельного веса, исследуется мочевой остаток.
Берут на анализ кровь (делают ОАК и биохимию), проверяют ее на уровень:
- глюкозы;
- белка;
- электролитов;
- креатинина;
- альфы-амилазы.

Дополнительные методы диагностики:
- проба Зимницкого;


- анализ по Нечипоренко;
- МРТ (магнитно-резонансная терапия);
- УЗИ почек (ультразвуковое исследование);
- КТ (компьютерная томография);
- рентген с контрастом мочевыводящих путей;
- цитоскопия с биопсией (если есть подозрительные патологические очаги).
Это позволяет с точностью установить причину болей, наличие в моче эритроцитов, различных примесей, обнаружить нарушения работы мочевыделительной системы и органов брюшной полости.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, как только появились боли в области почек, поясницы, тазовой области. Также тревожной симптоматикой становится изменение цвета, запаха мочи и уменьшение ее выделения, недержание урины. Поводом для обследования является нарушение показателей нормы состава мочи и крови, появление при мочеиспускании крови.
Первичный осмотр проводит терапевт, затем с результатами анализов пациента направляют к урологу. Если причина появления симптомов кроется в текущих заболеваниях, то больной проходит обследование у соответствующего врача (онколога, хирурга, травматолога и т.д.).
Также необходимо обратиться к терапевту при появлении любых заболеваний мочевыделительной системы, новообразований, болей в спине.
Профилактика
Симптом Пастернацкого – это способ выявить болезни мочевыводящей системы. При хронических заболеваниях проводится обязательное профилактическое лечение. Однако есть общие правила, которые нужно соблюдать для предупреждения патологий мочевыделительной системы.
Важно поддерживать личную гигиену, пользоваться только своими полотенцами, тщательно ухаживать за интимной областью. Не допускать переохлаждения организма, пользоваться контрацептивами, вовремя лечить текущие заболевания.
Нужно придерживаться правильного питания. Исключить из рациона сладкие, мучные, острые, жирные и жареные блюда. Количество воды, которое нужно выпивать, – уточнять у врача. Оно может быть разным – в зависимости от имеющихся заболеваний. Обязательно выполнять утреннюю гимнастику или как минимум – прогуливаться по 40 мин. на свежем воздухе. Вовремя ложиться, чтобы высыпаться, обеспечить организму полноценный отдых.
Методы лечения
Основное направление терапии при положительном симптоме Пастернацкого – это медикаментозное. Для лечения подбирают разные группы препаратов – в зависимости от причины положительного симптома Пастернацкого, заболевания. Однако для полного выздоровления требуется комплексный подход. Дополнительно могут быть назначены физиопроцедуры, использоваться народные методы, направленные на лечения основного заболевания, которое было обнаружено в ходе диагностики.
Лекарственные препараты
Для очищения почек используются мочегонные препараты. Самые недорогие – «Фурасемид», «Верошпирон» (20-70 руб.), стоимость других выше – «Монурель», «Фитолизин» (330 руб.), «Канефрон», «Цистон» (400 руб.). Схема приема подбирается индивидуально, обычно – не более 2 раз в день.
Лекарственные препараты назначаются в зависимости от симптоматики, для купирования:
- Болей. «Анальгин» (20-50 руб.), «Кеторол» (70-90 руб.). Быстро устраняют негативные ощущения. Выпускаются в виде таблеток, ампул для инъекций. Они применяются во время приступов боли, не более 3 раз в сутки.
- Спазмов. Чаще применяют нейро- и миотропные средства. К числу лучших и недорогих относят «Дротаверин», «Но-Шпу», «Дибазол» (все от 20 до 80 руб.). Препараты обычно принимают по 2 раза в день либо при появлении спазмов, болей.
- Воспаления. Предпочтительны НПВС, не вызывающие привыкания, успешно борющиеся с лихорадкой и болями. К самым распространенным относятся «Ибупрофен» (20-60 руб.), «Амидопирин» (40-80 руб.), «Индометацин» (30- 350 руб.), «Мелоксикам» (70-100 руб.).
| Краткое описание | Название | Цена (в руб.) |
| Растворяют или выводят конкременты. Выбор средств зависит от вида и размера камней. | «Нифедипин» | 40-60 |
| «Тамсулозин» | 350-800 | |
| «Цистон» | 100-300 | |
| «Пуринол» | 100-150 | |
| Для лечения гломерулонефрита применяют цитостатики | «Циклофосфамид» | 90-500 |
| «Азатиоприн» | 260-850 | |
| Для терапии патологий мочевыделительной системы могут быть использованы кортикостероиды | «Дексонал» | 200 |
| «Преднизолон» | 50-150 | |
| Фитопрепараты назначают для лечения почек, когда нет побочных эффектов. Поэтому такие средства можно принимать от 1 до 6 месяцев. Они подходят для лечения почти всех почечных заболеваний. Большинство препаратов оказывают сразу несколько воздействий – противовоспалительное, мочегонное, антисептическое, иммуностимулирующее. «Канефрон» подходит для длительного лечения. | «Уролесан» | 260-380 |
| «Гентос» | 380-700 | |
| «Канефрон» | 400-480 | |
| Иммуностимуляторы усиливают сопротивляемость инфекциям, предупреждают рецидивы | «Эпифамин» | 1000-1200 |
| «Тамерит» | 1500-2700 | |
| Антигистаминные средства устраняют и предупреждают аллергические проявления | «Прометазин» | 800-1000 |
| Препараты, расширяющие сосуды, стимулирующие кровообращение | «Билобил» | 350-770 |
| «Ангионорм» | 240-550 | |
| Антиагреганты улучшают свойства крови и предотвращающие образованию тромбов | «Курантил» | 500-600 |
| «Эйферол» | 350-500 |
При гнойно-воспалительных процессах назначаются сильные антибиотики (пенициллины, цефалоспорины, фторхинолоны). При острых патологических процессах в почках (гнойные формы) антибиотики назначаются в виде внутримышечных и внутривенных инъекций.
Используют группы:
- Пенициллинов. Например, «Амоксиклав» (120-400 руб.), «Аугментин» (120-150 руб.).
- Цефалоспоринов. Например, «Цепифим» (110-160 руб.), «Мовизар» (70-90 руб.).
- Фторхинолонов. Например, «Офлоксацин» (60-80 руб.).
- Аминогликозидов. Например, «Гентамицин» (20-50 руб.), «Амикацин» (30-40 руб.).
В повышенных дозировках даются при нефрите и паранефрите. Стоимость препаратов указана в средних значениях. Они могут варьироваться в зависимости от производителя, региона.
Народные методы
Народные методы лечения основаны на целебных травах и растениях. Из них готовят отвары и настои для внутреннего употребления. Например, гвоздичное масло успешно борется с грибками, микробами, вирусами. Оказывает противовоспалительное действие, помогает ускорять заживление ран, облегчает боль. Масло нужно принимать по несколько капель ежедневно в течение двух недель.
Для лечения травами используются:
- шалфей;

- зверобой;
- сосновые почки, иголки;
- стевия;
- трава грыжника;
- вереск;
- корень любистика;
- полевой хвощ;
- золототысячник;
- шишки хмеля;
- корень валерианы;
- цветы арники;
- корень аира;
- календула.
Травы можно заваривать отдельно каждую либо делать из них смеси. Способ приготовления настоя обычно одинаковый. Взять 1ст. л. высушенной травы или смеси и заварить 250 мл кипятка. Затем пить в течение дня. Настоем можно полоскать горло, промывать пораженные участки кожи для снятия воспаления, раздражения.
К природным уросептикам относят:
- березовые почки;
- корни бузины;
- толокнянку;
- любисток;
- двудомную крапиву;
- можжевельник;
- тысячелистник;
- розмарин;
- полевой хвощ.
В качестве мочегонного средства, для очищения почек, рекомендуется употреблять арбузы. Клюква помогает уменьшить частоту появления рецидивов, подавляет размножение бактерий. В качестве антибактериального средства можно использовать чеснок. Он агрессивен к большому спектру бактерий, успешно борется с грибками. Чеснок рекомендуется употреблять в свежем виде.
Масло Мирры используют как наружное средство. Оно действует сразу в нескольких направлениях – уничтожает грибки, бактерии, паразитов. Средство можно наносить на раны, втирать в пораженные участки, делать их него теплые компрессы. Такими же свойствами обладает и масло Орегано.
Прочие методы
При некоторых заболеваниях необходимо дополнительно соблюдать диету. Она подбирается индивидуально в каждом случае, с учетом индивидуальных особенностей организма, переносимости лекарств, сопутствующих патологий и возраста.
Например, при почечной недостаточности необходимо исключить из рациона соль, минимизировать поступление белковой пищи, сбалансировать меню для восстановления метаболизма. При тяжелой форме почечной недостаточности делают гемодиализ (это помогает сохранить пациенту жизнь).
Из физиопроцедур может применяться:
- ударно-волновая литотрипсия;
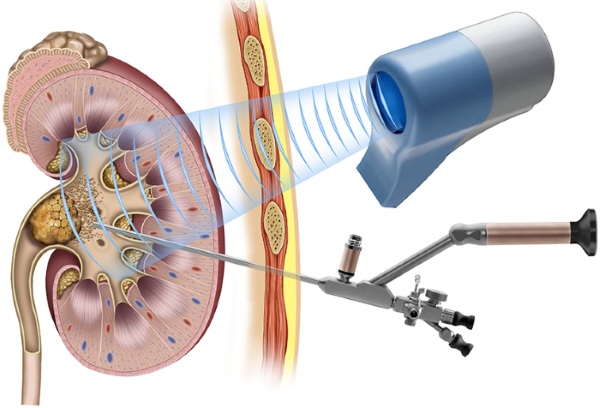
- чрескожная нефролитотомия;
- уретроскопия.
Хирургическое вмешательство необходимо, если боль вызвана крупными конкрементами, которые могут закупорить мочеточник. Тогда проводится эндоскопическая операция. Хирургические операции проводят и для удаления гнойного содержимого. Тогда пораженные полости вскрывают, а содержимое удаляется. Затем обрабатывают антисептиками.
При онкологических заболеваниях лечение зависит от локализации опухоли, ее размеров, стадии. Доброкачественные новообразования удаляются. Когда причиной болей становятся неоперабельные новообразования, проводится облучение, восстанавливающая терапия. Опухоли могут быть удалены вместе с пораженной почкой. При метастазировании ставятся капельницы со специальными растворами.
Возможные осложнения
Возможные осложнения при постановке диагноза заключаются в сложности определения причин болезненности вследствие поколачивания.
Негативные ощущения могут возникать из-за:
- сбоя в работе селезенки, печени;
- травм;
- гинекологических заболеваний;
- панкреатита;
- воспаления кишечника;
- гематом;
- нарушений опорно-двигательного аппарата;
- проблем с желудочно-кишечным трактом;
- доброкачественных или раковых новообразований.
Поэтому необходим анализ мочи. При указанных состояниях и патологиях он будет в норме. Состав урины меняется при заболеваниях мочевыделительной системы.
При положительном симптоме лечение и прогноз зависят от многих факторов:
- развития заболевания;
- его стадии, степени тяжести;
- сопутствующих отклонениях в здоровье (хронических патологий);
- возраста и пола пациента.
Хронические формы заболеваний требуют профилактического лечения, тогда прогноз станет более благоприятным. При опухолях и гнойных патологиях зачастую необходимы хирургические операции. Однако при этом повышаются риски летального исхода. Иногда неблагоприятный прогноз дают даже при лечении мочекаменной болезни, если конкременты все равно увеличиваются в размерах.
Если патологию не обнаружить вовремя и не начать своевременное лечение, это может привести к дополнительным проблемам со здоровьем, инвалидности, необходимости хирургического вмешательства. Тогда пораженные органы подлежат удалению, что значительно ухудшает качество жизни.
Иногда несвоевременное лечение или его отсутствие приводит к летальному исходу. Например, в случаях, когда прекращается нормальная работа почек, закупориваются мочевыводящие каналы. Это приводит к накоплению в организме токсических веществ, которые начинают отравлять весь организм.
В итоге начинают постепенно отказывать все внутренние органы, нарушается работа систем жизнеобеспечения. В запущенных случаях не смогут помочь даже врачи.
Симптом Пастернацкого – это способ выявить патологии мочевыводящей системы. Этот метод диагностики особенно важен для лежачих больных. Однако с простым «поколачиванием» симптом путать не надо. Метод Пастернацкого всегда дополняется анализом мочи.
Видео о симптоме Пастернацкого
Перкуссия почек:
