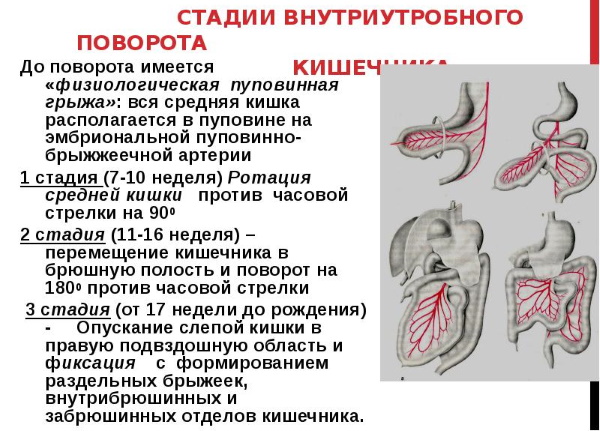
Синдром Ледда – это врожденная аномалия поворота кишечника, формирующаяся у новорожденных вследствие сдавливания двенадцатиперстной кишки слепой кишкой или идущими от нее тяжами с заворотом средней кишки.
Недуг развивается еще в утробе матери на сроке 10-12 недель и представляет собой заворот средней кишки вокруг верхней брыжеечной артерии и фиксации слепой кишки. Патогенез недуга заключается в неправильном положении органов брюшины.
Виды
Синдром Ледда у новорожденных в медицине делится на несколько видов:
- По происхождению – приобретенной и врожденной. Врожденная диагностируется у малышей с отсутствие заднего прохода, недугах, поражающих тонкую и толстую кишку. Во всех остальных случаях болезнь приобретенная.

- По механизму появления – динамическая и механическая.
- По клиническому течению: хроническая, острая, полная и частичная.
- По сдавливанию сосудов, которые обеспечивают питание кишке: обтурационная, когда наблюдается механическое препятствие, странгуляционная – на сосуды брызжейки идет нагрузка, комбинированная.
Стадии и степени
Специалисты выделяют 3 стадии болезни, каждая из которых имеет нарастающую симптоматику.
Первая
Определить ее развитие можно по сильным болям и бурлению. Изначально дискомфорт появляется в месте поражения органа и постепенно распространяется по всему животу. Развиваться симптоматика может довольно быстро. Подобное состояние сохраняется в течение суток.
Вторая
Наблюдается интоксикация организма – к боли в области живота дополнительно присоединяется рвота, метеоризм и сложности с дефекацией. У некоторых малышей в кале наблюдается кровь. Пациент покрывается холодным потом, общее состояние с каждым часом ухудшается, живот ассиметрично вздувается. Подобная симптоматика сохраняется в течение 36 часов.
Третья
На этой стадии у пациента наблюдается перитонит, который требует срочной госпитализации и срочного оперативного вмешательства, так как у малыша диагностируют непроходимость кишечника.
Малейшее промедление может грозить пациенту летальным исходом.
Симптомы и признаки
Синдром Ледда у новорожденных не всегда проявляется устойчивой симптоматикой. Кроме рвотного рефлекса и срыгивания пищи с присутствие желчи, у малышей также наблюдаются сильные боли в области живота. У некоторых младенцев происходят рецидивы, приводящие к острой непроходимости кишечника с серьезными ухудшениями, вплоть до коллаптоидного состояния.
Общая симптоматика проявляется в виде:
- скопление газов;
- задержка дефекации;
- рвота;
- западение живота в его нижней части;
- вздутие эпигастральной области;
- боли в области живота, имеющей приступообразный характер;
- пальпация не позволяет получить точные данные о состоянии маленького пациента.
Причины
Синдром Ледда у новорожденных может сформироваться по нескольким причинам:
- неправильное расположение органов внутри брюшной полости;
- слепая кишка не зафиксирована;
- сигмовидная кишка имеет патологическую структуру;
- узлы, появляющиеся от закручивания петель кишечника;
- врожденный порок брюшины;
- защемление грыжи;
- заворот, затронувший одну из частей кишечника;
- сужение просвета в кишечнике, спровоцированное развитием болезней сосудов или эндометриоза.
Медики часто отмечают, что причина появления синдрома Ледда может быть спровоцирована наличием новообразования, которое перекрывает просвет между кишечными петлями.
Также причиной нарушения могут быть травматические хирургические вмешательства, проведенные на органах брюшной полости, различные травмы живота, воспалительные процессы органов брюшины, дивертикулярные недуги кишечника.
Диагностика
Если появились первые симптомы заворота кишок, то в первую очередь в срочном порядке вызывают бригаду скорой помощи. Обследование проводится быстро в условиях стационара хирургического отделения.
В первую очередь проводят рентген органов брюшной полости.

Изначально делают обзорный снимок с последующим введением в организм контрастного вещества. Данная методика дает возможность оценить растяжение двенадцатиперстной кишки и место локализации мальротации. Проводят исследование в кабинете рентгена, который чаще всего находится вблизи отделения хирургии.
Дополнительно хирург может провести и другие методики исследования, позволяющие оценить состояние малыша:
- Быстрый физикальный осмотр. С его помощью проводится оценка напряжения мышц живота, выполняется глубокая пальпация.
- Пальцевое обследование прямой кишки. Эта методика является обязательной и максимально информативной. Оценивает состояние стенок, и отделить заворот от других недугов.
- Сбор данных о ребенке у родителей. Важно установить точное время проявления первых симптомов, насколько выражены признаки, наблюдаются ли триггерные факторы.
- Исследование кала. Чтобы определить, есть ли кровь в нем, при острых состояниях назначают клизму и проводят оценку ее содержимого.
- УЗИ. Это наиболее информативное, безопасное и доступное исследование, позволяющее оценить состояние органов брюшной полости. Средняя стоимость варьируется в пределах 300-500 руб.
- Ирригография. Это рентген контрастным веществом бария, который в виде раствора вводят в прямую кишку, за счет чего удается увидеть кишечник на рентгеновском снимке. Подобный метод позволяет выяснить, есть ли у пациента патологии, новообразования в кишечнике. Стоимость варьируется в пределах 500-800 руб.
Также хирург рекомендует срочно сдать лабораторные анализы:
- Клинический анализ крови. Помогает определить количество эритроцитов в плазме.
При синдроме Ледда рекомендуется сделать анализ крови. - Биохимия крови. Позволяет адекватно оценить состояние внутренних органов.
- Гемостазиограмма. Определяет уровень свертываемости крови.
Методы лечения
Синдром Ледда у новорожденных лечится хирургическим путем.
Перед операцией проводят подготовительные мероприятия, включающие в себя:
- установить назогастральный зонд;
- ввести препараты из группы антибиотиков широкого спектра (предварительно пациенту делают пробу на антибиотик, так как большая часть из них вызывают аллергическую реакцию);
- установить систему, помогающую облегчить доступ в вену.
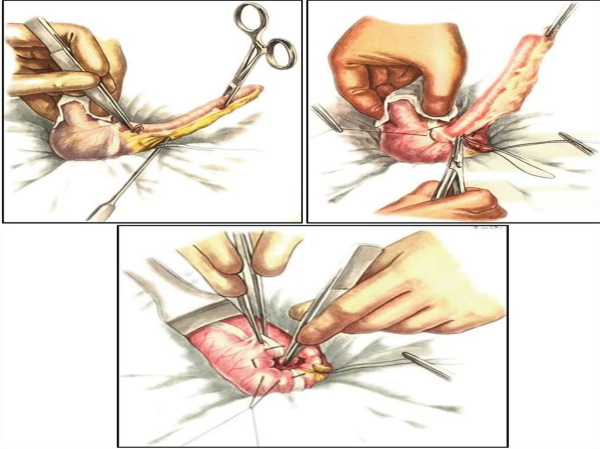
Операция проходит в несколько этапов:
- Хирург убирает заворот и непроходимость кишки.
- Кишка правая и левая размещаются в правильные для них места.
- Петли кишечника фиксируются.
- Проводится аппендэктомия.
После хирургического вмешательства маленького пациента подсоединяют к аппарату искусственной вентиляции легких и прописывают медикаменты для улучшения состояния здоровья.
Медикаментозная терапия
Пациентам назначают препараты для улучшения сокращений мускулатуры кишечника, за счет чего удается улучшить продвижение пищи по органам пищеварения. Также прописывают антибиотики, витаминный премикс, средства для поддержания сердца.
Чаще прописывают такие медикаменты:
- Метоклопрамид. Это блокатор серотониновых и дофаминовых рецепторов, который обладает противорвотным эффектом, нормализует работу органов пищеварения, повышает тонус и активность ЖКТ, успокаивает икоту. Помогает при лечении язвы, так как обладает заживляющими свойствами. Выпускается лекарство в таблетированной форме и в виде раствора для инъекций. Таблетки принимают по 1 пилюле трижды в сутки, уколы вводят внутримышечно или внутривенно 3 раза в сутки. Курс определяется индивидуально. Прописывают препарат при язве, рвоте, непроходимости кишечника, ускорении дефекации. Лекарство нельзя прописывать малышам, у которых наблюдается особая чувствительность к составу препарата. Несоблюдение рекомендаций может спровоцировать развитие таких симптомов: сонливость, сухость во рту, тремор конечностей, шум в ушах. Средняя цена препарата 100 руб.

- Тримедат Валента. Этот препарат назначают для нормализации перистальтики органов пищеварения. Основные компоненты оказывают положительное влияние на опиоидные рецепторы. Применяют для устранения болей, спровоцированных нарушениями функций органов пищеварения и путей вывода желчи. Прописывают в качестве подготовительных мероприятий при рентгене. Перорально доза составляет 300 мг, а ректально – 200 мг. Дозировка для внутривенного или внутримышечного введения – 50 мг. Продолжительность терапии зависит от показаний и рекомендаций специалиста.
- Гемодез-Н. Это дезинтоксикационный медикамент, выпускающийся в форме инъекционного раствора. Его активные компоненты связывают токсические компоненты, очищает кровь и помогает вывести из организма. Также средство значительно усиливает кровоток и диурез. Вводят раствор в вену капельно по 80 капель в минуту, доза рассчитывается – по 2,5 мл на 1 кг массы тела. Прописывают при острых формах кишечной интоксикации, перитоните в период после перенесенной операции, недостаточности печени, сепсисе, внутриутробных инфекциях. Нельзя прописывать лекарство при проблемах с сердцем и сосудами. В редких случаях во время терапии могут наблюдаться такие реакции: аллергия, затрудненное дыхание, артериальная гипотензия. Один флакон препарата в среднем обойдется в 350 руб.
- Динатон. Лекарство производится в виде инъекционного раствора, который можно вводить в организм внутривенно или внутримышечно. Терапевтический эффект основан на повышении агрегации тромбоцитов и увеличении стойкости капилляров, обладает антидиуретическим действием, приводит в норму перистальтику, эндогенную вазомоторику. Снижает признаки локальной гипоксии, приводит в норму моторно-эвакуаторные функции органов пищеварения. Прописывают медикамент при непроходимости кишечника, васкулите, геморрагическом синдроме, анемии. Доза и курс лечения подбираются индивидуально в зависимости от диагноза и сложности его течения. Нельзя лекарство прописывать при остром тромбозе, патологиях почек, артериальной гипертензии, астме, острой форме тромбоза. В редких случаях, когда были не соблюдены предписания доктора, могут наблюдаться такие нежелательные симптомы: уменьшение диуреза, дискомфорт в брюшине, тошнота, повышение давления. Средняя стоимость инъекционного раствора варьируется в пределах 1500 руб.
Народная медицина
Рецепты народной медицины помогают предупредить развитие осложнений и предупредить рецидивы недуга.

Популярными и эффективными рецептами считаются:
| Ягоды облепихи | Сок из ягод обладает противовоспалительным эффектом, а масло является наилучшим натуральным слабительным. Чтобы приготовить сок, потребуется взять 1 кг свежих ягод, промыть их и измельчить при помощи блендера, отжать сок с использованием сита с мелкими ячейками или марлю. Масло готовят так: 1 кг ягод перетереть, но только деревянной ложкой, оставить отстаиваться в течение суток, после чего на поверхности ягодной массы образуется масло, которое стоит аккуратно собрать в отдельную емкость. | Принимать по ½ ст. утром за полчаса до еды.
Масло принимать по 1 ст. л 3 раза в день перед едой. |
| Сухофрукты | С их помощью удается активизировать перистальтику кишечника, они оказывают мягкое слабительное действие. Для приготовления полезного состава потребуется взять по 200 г кураги, инжира, изюма, чернослива. | Принимают полученную смесь по 1 ст. л. утром натощак. |
| Сливовый отвар | Он обладает мягким слабительным эффектом. Для приготовления потребуется взять 0,5 кг слив, вынуть косточку, залить холодной водой и дать постоять четверть часа. После поставить на медленный огонь томиться в течение полутора часов. | Принимают отвар охлажденным после каждого приема пищи по ½ ст. |
Диетическое питание
В послеоперационный период маленькому пациенту рекомендуют соблюдать несколько правил диетического питания:
- Малышу в первый год жизни после операции рекомендовано только грудное материнское молоко, если с ним возникают сложности, то кормить новорожденного следует только высокоадаптированной гипоаллергенной смесью.

- Если уже ребенку был введен прикорм, то пища должна быть щадящей – готовится только на пару. Рекомендованы супы, приготовленные на овощных бульонах, каши, предварительно перетертые, пюре мясное, но только из нежирных сортов мяса.
- Не стоит забывать и о достаточном употреблении жидкости для новорожденного и кормящей матери.
- Кормить малыша следует не менее 5 раз в сутки, но порции должны быть небольшими.
- Нельзя в послеоперационный период вводить в рацион малыша полуфабрикаты, жареные и копченые блюда.
Об особенностях диеты обязательно должен рассказать доктор, так как она может отличаться в зависимости от диагноза и сложности течения болезни.
Коррекция питания также считается профилактической мерой, которая помогает предупредить рецидив недуга.
Возможные последствия и осложнения
Синдром Ледда, который у взрослых встречается довольно редко, у новорожденных встречается часто и требует срочной госпитализации и скорейшего решения проблемы.
В противном случае бездействие взрослых может грозить малышу:
- Тяжелая форма интоксикации всего организма. Нарушена работа кишечника, из-за чего через кровь в организм поступают отравляющие вещества, страдают все органы.
- Сепсис – заражение крови.
- Формирование абсцесса.
- Перитонит. Это тяжелейший воспалительный процесс, часто приводящий к смерти пациента. Подобное состояние отравляет весь организм токсическими веществами и приводит к нарушению функций всех систем и органов. Подобное нарушение требует срочной госпитализации, иначе пациенту грозит летальный исход.
- Некроз и последующая перфорация анастомозов. В этом случае, фекалии из кишечника через перфорацию выделяются в полость брюшины, клетки кишечника отмирают, резко ухудшается общее самочувствие, падает давление, сухость в ротовой полости.
- Хронический запор. Новообразования или сужение просвета кишки затрудняют процесс дефекации.
- Присоединение вторичной инфекции.
Большая часть осложнений может привести к смерти маленького пациента. Синдром Ледда – это серьезное заболевание, требующее срочной госпитализации пациента и хирургического вмешательства.
Новорожденный самостоятельно рассказать о своем недуге не сможет, поэтому родителям нужно присмотреться к своему чаду, быстро распознать симптомы и незамедлительно обратиться за квалифицированной помощью. В противном случае осложнения не заставят себя ждать, и большая часть из них приводит к летальному исходу.
Видео о синдроме Ледда
Спасение ребенка с синдромом Ледда:
