Патологическое или физиологическое ускорение частоты сокращений сердечной мышцы называется тахикардией. Негативный эффект часто наблюдается при беременности, когда повышенной нагрузке подвергаются все функциональные системы организма. В третьем триместре дискомфортное состояние представляет особую опасность.
Виды и формы
Тахикардия не самостоятельная нозологическая единица. Она служит симптомом других патологических состояний и заболеваний. При вынашивании ребенка частота сокращений сердечной мышцы не должна превышать установленную норму в 90 уд/мин. Различают несколько видов и форм аномального состояния сердечно-сосудистого механизма.
Физиологическая тахикардия
Это естественная реакция организма на стрессовые нагрузки физического или эмоционального характера, а также на изменение условий окружающей среды. Повышение пульсовой активности при росте температуры тела приводит к такому аритмическому состоянию.
Тахикардия при беременности в третьем триместре часто ассоциирована с гормональными изменениями. Кратковременное учащение сердцебиения свыше 90 уд/мин. вызывают положительные или отрицательные эмоциональные перегрузки. В период вынашивания ребенка женский организм отличается особой чувствительностью.
Рефлекторная тахикардия физиологического типа развивается в результате приема некоторых медикаментозных средств – атропина, кортикостероидных гормонов, других. Учащение сердцебиения провоцируют жаркая погода и духота в помещении. Такое состояние быстро и самостоятельно исчезает.
Патологическая тахикардия
Возникает по многочисленным причинам и подразделяется на несколько подвидов. Аритмическое состояние связано с патологическими процесса в организме и требует немедленной врачебной реакции. Патологическая аритмия может привести к врожденным аномалиям ребенка.
На изменение сердечных ритмов влияют:
- кардиологические заболевания;
- сосудистые нарушения;
- расстройства эндокринной деятельности;
- вегетативные дисфункции.
Если причину учащения частоты сердечных сокращений установить не удается, ставят диагноз идиопатическая тахикардия. В шоковом состоянии может кратковременно проявляться неврогенное аритмическое состояние.
Формы патологической тахикардии: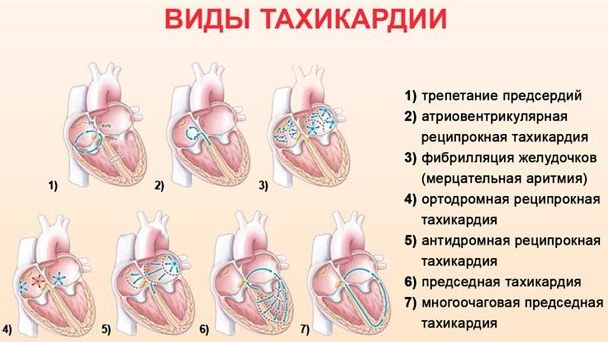
| Название |
Клинические характеристики |
| Синусовая | Наджелудочкая аритмия, для которой свойственно 100 и более уд/мин. Сердечные полости плохо заполняются кровью. |
| Предсердная | Аритмическое состояние суправентрикулярного типа. Возникает при аномальном строении сердечного органа. |
| Пароксизмальная | Частота сокращений сердечной мышцы достигает показателя 140-220 уд/мин. К повышению синусовых ритмов приводят эктопические импульсы. Такая тахикардия внезапно начинаются и заканчиваются. Она может иметь различную продолжительность. |
Особую выраженность и высокую частоту проявлений патологическая тахикардия приобретает на поздних сроках беременности.
Симптомы и признаки
В некоторых случаях аритмическое состояние сопровождается головокружением, обмороком, легким онемением конечностей. Выраженность симптоматики зависит от типа тахикардических нарушений и срока беременности. Основной клинический признак аритмического расстройства любой разновидности – учащение сердечных ритмов.
Из сопутствующих симптомов выделяются:
- общее недомогание;
- головокружение;
- обморочное состояние;
- сниженный мышечный тонус в конечностях;
- гипоксия – кислородное голодание органов и тканей;
- легкое онемение пальцев;
- покалывающие ощущения в руках или ногах;
- боли в области груди.
При возникновении одного или нескольких признаков тахикардии нужно немедленно обратиться к кардиологу. Описанная выше симптоматика зачастую соответствует синусовому нарушению сердечных ритмов. Она может быть спровоцирована патологическими факторами, требующими детального обследования и лечения.
Тахикардия при беременности на третьем триместре нередко характеризуется спонтанностью и внезапностью возникновения.
Ее сопровождают следующие клинические проявления:
- вялость;
- шум в ушах;
- артериальная гипотония – понижение внутрисосудистого давления;
- тошнотные позывы;
- активизация рвотного рефлекса;
- вздутие брюшной полости;
- предобморочное состояние;
- чередование учащенного сердцебиения с пропусками сокращений;
- усиление мочеиспускательной функции сразу после тахикардического приступа.

Возможные симптомы тахикардии при беременности
Такая симптоматика характерна для пароксизмального расстройства сердечной деятельности. Признаки возникают по одиночке или комплексно. При продолжительности приступа не более 5-10 мин. состояние не представляет большой опасности и скорее всего носит физиологическую этиологию.
У беременных наблюдаются колебания эмоционального фона, которые способны усиливаться после тахикардического проявления. Повышаются тревожность и нервное возбуждение. Возможны сонливость и расстройства пищеварительной функции. Сердцебиение 90-100 уд/мин. в период вынашивания ребенка считается нормой.
Это естественный природный механизм, позволяющий увеличивать объем перекачиваемой крови для снабжения эмбриона кислородом и питательными веществами. Беспокойство должны вызывать такие сопутствующие признаки, как диспепсические расстройства, болевые ощущения, нарушения нервной деятельности.
Причины
Перечень этиологических факторов тахикардии в период вынашивания ребенка обширен и разнообразен.
Возникновение аномального состояния определяется:
- характером протекания беременности;
- принимаемыми лекарствами;
- анамнезом;
- сроками;
- исходным состоянием сердечно-сосудистой системы.
Физиологические причины часто обусловлены изменением гормонального фона и увеличением размера маточного органа, который оказывает избыточное давление на сердце. К группе риска причисляют женщин с лишним весом, гипотериозом, склонностью к аллергическим реакциям.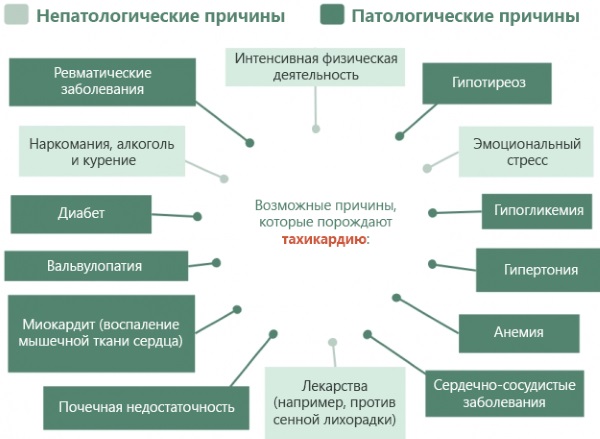
Развитию тахикардических нарушений в период вынашивания ребенка подвержены пациентки с бронхиальной астмой и воспалительными процессами в организме. Типичными причинами считается инфицирование патогенной бактериально-грибковой микрофлорой, заражение респираторными вирусами, дисфункция плаценты.
Общие этиологические факторы
К таковым причисляются нарушения работы щитовидной железы, эмоциональный и гормональный дисбаланс. Часто тахикардия в период вынашивания ребенка ассоциирована с гипогликемией – снижением концентрации сахара в кровяной жидкости.
К усилению сердцебиения способны привести нарушения циркадных ритмов и бессонница. Существует взаимосвязь между этиологией и симптоматикой тахикардии. Резкая потеря веса после приступа гласит об эмоциональном дисбалансе.
Неврологические расстройства в виде мелкой дрожи или непроизвольного подергивания конечностей позволяют заподозрить в качестве первопричины учащенного сердцебиения перенесенный стресс. Такие проявления могут служить ответной реакцией организма на прием лекарственных средств при индивидуальной непереносимости их компонентов.
Тахикардия при беременности возникает при употреблении больших объемов крепкого кофе. На третьем триместре она может сопровождаться сопровождается обильным потоотделением. Чрезмерные физические нагрузки с учетом состояния организма повышают нервное возбуждение и увеличивают частоту сокращений сердечной мышцы.
Признаки на ранних сроках
В этот период у здоровых женщин аритмические нарушения фиксируются редко. Чаще всего тахикардия на ранних сроках беременности возникает вследствие регулярного эмоционального перенапряжения или гормональной перестройки организма.
Поводом для кардиологической диагностики служат постоянное ощущение слабости, головокружения, сильный токсикоз. Легкий приступ тахикардии устраняется принятием удобного положения, состоянием покоя, прогулками на свежем воздухе.
Причины аритмической дисфункции
Ближе к родам тахикардические приступы наблюдаются у подавляющего большинства женщин.

Основные физиологические причины учащенного сердцебиения:
- избыточная нагрузка на внутренние органы;
- биохимические изменения;
- усиленная работа потожировых желез;
- давление на сердце растущей маткой.
Кратковременный приступ тахикардии может возникнуть даже при небольших физических усилиях, нахождении под прямыми солнечными лучами или в душном помещении.
Такая аритмия проявляется пульсированием в конечностях, ощущением «ватности» рук или ног, ускорением сердечных ритмов до 120 уд/мин. Активизация секреции эстрогена вызывает повышенное возбуждение мышцы миокарда.
Тахикардия на поздних сроках вынашивания ребенка может возникать из-за:
- анемии;
- стремительного набора веса;
- аллергических реакций на прием витаминно-минеральных комплексов;
- кровотечений при внематочном расположении эмбриона;
- травм;
- преждевременной отслойки плаценты;
- сильного токсикоза, который приводит обезвоживанию и истощению организма;
- гипертермии – повышении температуры тела, при котором каждый градус увеличивает частоту сокращений сердечной мышцы на 10-12 уд/мин.
Такой эффект вызывает сепсис, воспалительные процессы в дыхательных путях и инфекционные заражения.
Диагностика
Выполняют инструментальное обследование и сдают биологические материалы для лабораторных тестов. Ведущий метод диагностики – электрокардиограмма.
Врач после предварительного осмотра может направить пациентку на:
- Расширенный биохимический анализ крови. Он необходим для уточнения содержания в гематологической жидкости эритроцитов и гемоглобина – белка, переносящего железо и кислород. Анализ крови сдают для исключения лейкемии и анемии, которые способны провоцировать аритмические нарушения сердечной деятельности. Определяют концентрацию тиреоидного гормона, позволяющего диагностировать функциональное состояние щитовидной железы.
- Анализ мочи. С его помощью обнаруживают наличие или отсутствие продуктов адреналинового распада.
- ЭКГ по методу Холтера. Такая аппаратная диагностика позволяет установить кардиологические патологии путем суточного наблюдения.
- Реографическое обследование. Процедура направлена на определение функционального состояния кровеносных русел – тонуса, эластичности и наполнения гематологической жидкостью сосудов.
- Нагрузочные кардиологические пробы. Проводятся только на ранних сроках беременности. Они позволяют оценить функциональное состояние мышцы миокарда.
- УЗИ сердца. С помощью аппаратной процедуры оценивают состояние клапанов и желудочков.
Тахикардия при беременности на третьем триместре может быть спровоцирована активизацией скрытых патологических процессов. Дифференциальная диагностика направлена на исключение мерцательной аритмии, кардиосклероза, гипертрофии желудочков, других заболеваний.
Сдать анализы и сделать инструментальные исследования можно по врачебному предписанию бесплатно в государственной поликлинике при наличии полиса ОМС. В коммерческом лечебном учреждении комплексная диагностика стоит 3-5 тыс. руб.
Методы лечения
Тактика терапии зависит от этиологического фактора тахикардии, сроков беременности и локализации аритмического расстройства. При физиологических причинах повышения частоты сердечных сокращений достаточно избегать стрессов, придерживаться здорового образа жизни и рекомендованного рациона питания.
Такие методы универсальны для любого срока беременности. С профилактической целью можно принимать легкие седативные препараты, которые не нанесут вреда плоду. К ним относятся Валериана и экстракт пустырника. При патологических нарушениях сердечной деятельности применяют лекарства с высоким профилем тератогенной безопасности.
Медикаментозная терапия
Тахикардические проявления купируют успокоительными и антиаритмическими препаратами. Принимают витаминно-минеральные комплексы. Распространенные лекарства успокаивающего действия, показанные при беременности, – Фенобарбитал и Диазепам.
Это препараты синтетического происхождения, потенцирующие действие γ -аминомасляной кислоты – основного тормозящего медиатора центральной нервной системы. Разовую дозу и кратность применения врач назначает индивидуально.
В зависимости от типа тахикардии и сроков беременности суточная норма варьируется в диапазоне 0,5-60 мг.
Наиболее безопасными медикаментозными средствами считаются:
- Валериана в форме пероральных капель или таблеток;
- Конкор – селективный блокатор бета-адренорецепторов;

- Магне В6 – минеральное лекарственное средство, насыщенное магнием, который снижает нейронную возбудимость и мышечную проводимость;
- Ново-Пассит – седативный препарат на натуральной растительной основе с комбинированным действием;
- Персен – медикамент, снижающий нервное возбуждение и раздражительность, улучшающий сон;
- Магнерот – минеральная насыщенная магнием пищевая добавка.
Тахикардия при беременности в третьем триместре легко устраняется этими препаратами. Эффективным воздействием на нервную систему и сердечный аппарат лекарства уменьшают частоту аритмических приступов.
При патологическом характере нарушения врач может назначить Аденозин, Хинидин или Верапамил, имеющие побочные действия и противопоказания. Принимать их следует крайне осторожно, особенно на поздних сроках вынашивания ребенка.
Выбор терапевтической схема и расчет допустимых дозировок – исключительно врачебная компетенция. Специалист учитывает тяжесть протекания беременности, сопутствующие системные патологии, индивидуальную переносимость компонентов лекарственного состава, прочие влияющие факторы.
Народные средства
Для лечения слабо выраженной тахикардии можно использовать лекарственные травы, которые оказывают расслабляющее и успокоительное воздействие, снимают избыточное психоэмоциональное напряжение. Перед их применением обязательна консультация врача.
Используют отвар аптечной ромашки, который обладает седативными, общеукрепляющими и противовоспалительными свойствами. На 200 мл крутого кипятка разводят 1 ст.л. сухого продукта. Настаивают под крышкой 10-15 мин. и процеживают через марлю.
Выраженное спазмолитическое воздействие оказывает мята. Лекарственное растение расширяет сосуды и купирует болевой синдром, которым часто сопровождается тахикардия. Способ приготовления аналогичный предыдущему варианту.
При аритмических нарушениях во время беременности применяют Валериану. Натуральное лекарство устраняет спазматическое состояние мышц, нормализует функцию сна, снимает ощущение постоянной утомленности. Дозировка зависит от типа тахикардии и формы выпуска средства.
Абсолютно безопасным для эмбриона считается экстракт пустырника. Он нормализует сосудистое давление, улучшает работу сердечной мышцы, ликвидирует спазмы скелетной мускулатуры, оказывает легкое седативное воздействие.
Возможные последствия и осложнения
Аритмические нарушения не опасны для плода. Однако выяснить причину такого состояния необходимо, чтобы исключить патологические процессы, которые могут привести к развитию внутриутробных аномалий.
Не нельзя исключать, что ускоренное сердцебиение вызвано дисфункциями кардиоваскулярного механизма. Это может привести к нарушению питания плода, которое осуществляется посредством кровеносной системы матери. В результате прогрессирует внутриутробная гипоксия.
Женщина при тахикардии во время беременности может потерять сознание и упасть, что негативно отражается на состоянии эмбриона. Аритмические проявления нервируют и нарушают психоэмоциональное равновесие. На третьем триместре подобные расстройства часто сопровождаются сильным токсикозом, что еще больше ухудшает настроение женщины.
Видео о тахикардии
Малышева о Тахикардии:
https://www.youtube.com/watch?v=bLf7SnB4uBI
