Распространенным заболеванием является вальгусная деформация стопы у детей. Патология видна невооружённым взглядом, а при необходимости можно взглянуть на фото деформированной стопы, чтобы диагностировать заболевание. При первых признаках нужно обратиться к врачу.
Вальгусная деформация – что это такое?
Постановка ходьбы является неправильной, если характеризуется следующими признаками:
- Снижение высоты свода стопы.
- Искривление оси постановки ног в крестообразном направлении, напоминающем букву Х.
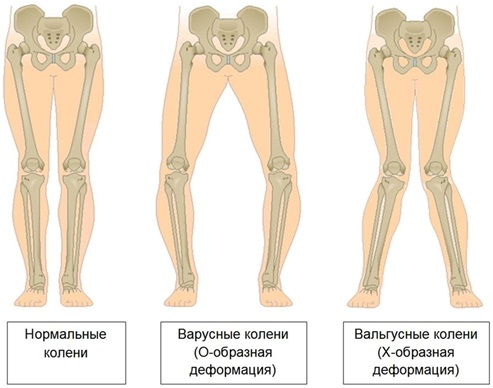
- Ребёнок опирается на часть стопы, которая уходит внутрь.
- Неаккуратная и неуклюжая походка.
- Болезненность при ходьбе.
- Развёрнутые наружу пятки и пальцы.
- При соединении ног в коленной области в месте лодыжек появится промежуток более 4 см.
Вальгусной деформации подвержены:
- ступни;
- пальцы;
- коленный сустав.
Причины развития вальгусной деформации стопы и большого пальца
Вальгусная деформация стопы у детей (фото отражает суть патологии) развивается по следующим причинам:
- заболевания, появившиеся из-за вирусов – острые респираторные, воспаление лёгких;
- гипотония в области мышц;
- нарушения в работе локомоторной системы;
- излишний вес;
- нарушение минерального обмена и костеобразования;
- недоношенность малыша до положенного срока;
- ребенка поставили на ноги раньше рекомендуемого срока;
- образ жизни, для которого характерна малая подвижность;
- плохая наследственность;
- нейромышечные патологии – ДЦП, полиомиелит, миодистрофия;
- сахарный диабет;
- нарушения в работе щитовидной железы;
- хронические заболевания кишечного тракта;
- переизбыток витаминов, поступающих в организм;
- минеральная недостаточность;
- плоскостопие;
- повреждения в области мышц, суставов, связок;
- обувь неправильно подобрана;
- неправильное развитие тканей или частей тела;
- разобщение суставных поверхностей головки бедренной кости;
- сколиоз;
- слабые соединительные ткани.
Заболевание развивается в результате растяжения связок, которые закрепляют сустав с внутренней стороны. Иногда внутренние мышцы развиваются быстрее, чем наружные элементы. Внутризонная часть сустава увеличивается, а наружная уменьшается. Это ведёт к развитию дефекта в строении.
Симптомы
Признаки, характерные для заболевания:
- Ребёнок не может поставить пятки рядом, а если смотреть со спины, начиная от щиколотки ноги расходятся в разные стороны.
- Хорошо заметно искривление ног.
- Дети не отличаются активностью, для них характерна быстрая утомляемость.
- Появляются неприятные ощущения при ходьбе в ногах и в позвоночном отделе.
- Когда ребёнок стоит, то опирается на внутреннюю сторону ступней.
- К концу дня ноги отекают, возможны судорожные приступы.
- С бокового обзора ноги напоминают колено кузнечика, они будто выгибаются назад, что говорит об ослаблении связочного аппарата.
- На обуви сбит каблук, а внутренняя часть снизу сильно изношена.
- Прослушивается шарканье по земле, и походка становится нескладной и неловкой.
В каком возрасте проявляется
Вальгусная деформация стопы (фото прилагается) может быть врождённой и приобретённой формы. Когда ребёнок неправильно развивается в утробе матери, речь идёт о врождённом нарушении. При внешнем осмотре это диагностируется в 2-3 месяца.
Для приобретённой формы характерно неправильной развитие мышц, суставов и всей локомоторной системы. Патология появляется к 2-2,5 годам, когда ребёнок начинает более активно двигаться. Начальные изменения заметны уже к 1,5 годам.
Когда необходимо обращаться к врачу
Первичная симптоматика – повод для незамедлительного обращения к врачу, потому что патология быстро развивается.
Диагностика
Вальгусная деформация стопы у детей (фото ниже указывает стадии, при которых надо обратиться к врачу) определяется участковым педиатром. Чтобы подтвердить диагноз, нужен осмотр ортопеда-травматолога.
Назначается ряд исследований:
- ультразвуковое исследование суставов;
- рентген в 3 плоскостях проекции;
- получение отпечатка стопы с помощью плантографа;
- определение длины стопы, ширины и высоты, чтобы установить уровень изменений продольного свода стопы – подометрия.
Чтобы увидеть состояние тканей, изучить связки, мышцы голеностопа и кости голени, проводится ультразвуковое исследование суставов.
Рентген показывает расположение ступней рядом, возможное уменьшение или нарушения в расположении отделов стоп:
- заднего;
- переднего;
- среднего.
Подометрия нужна, чтобы выявить распределение нагрузки по ступне. Когда нет клинических признаков, данная диагностика помогает найти патологические изменения. Плантография позволяет проверить отпечаток стопы на морфологические параметры. На основании полученного снимка устанавливается диагноз.
Степени патологии
Есть несколько стадий развития заболевания:
- 1 стадия – для коррекции нужны ортопедические стельки и обувь. Допустимое отклонение – до 15 градусов.
- 2 стадия – допустимый уход от нормы – до 20 градусов. В качестве лечения необходимы: лечебная гимнастика, массаж, специальные упражнения, парафинотерапия, электрофорез.
- 3 стадия – отклонение во внутреннюю часть – до 25 градусов. Комплексная терапия: лечебная гимнастика, массажные процедуры, упражнения, ножные грязевые ванны, ношение специальной обуви и ортопедических стелек, приём витаминов, магнитотерапия, иглоукалывание, лечебное плавание.
- Последняя стадия – отклонение более 30 градусов, которое решается обычно хирургическим путём.
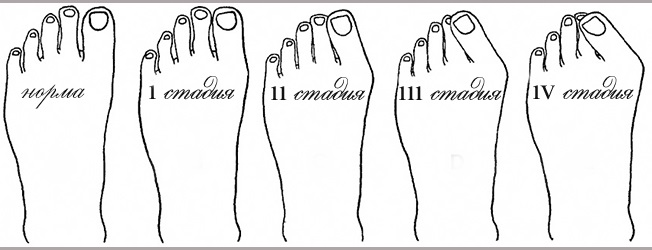
Стадии вальгусной деформации стопы у детей
В некоторых случаях назначаются обезболивающие препараты.
Ножные ванны
Ножные ванны полезно делать при каждой степени патологии. Процедура улучшает тонус связок и мышц. Ванны лучше принимать через 2 часа после ужина и за час до сна с отваром лекарственных трав. Они обладают расслабляющим и общеукрепляющим эффектом.
Ванны делают с ромашкой, корнем лопуха, морской солью, хвойным концентратом.
Для приготовления достаточно 1 ч.л. травяного сбора на 250 мл воды. В отвар добавляется 1 ч.л. пищевой соды. Для солевой ванны необходимо взять 1/3 ст. соли на 10 л жидкости. Из расчёта на стандартную детскую ванночку кладётся 3 ст.л. соли. Она должна быть без ароматизаторов и красителей. Оптимальная температура воды – 36-37 градусов.
Ножные ванны делают с применением голубой глины, её добавляют в воду и разводят до консистенции сметаны. В полученную смесь добавляется морская соль, несколько капель скипидара.
Для снятия боли, отёчности и воспаления рекомендуются ванны с солью и йодом. На 1 л воды приходится 3 ст.л. соли и 10 капель йода. Длительность процедуры – 20-30 минут. Для улучшения эффекта рекомендуется положить на дно массажный коврик и походить по нему. Курс лечения – около 2 недель, процедура проводится через день.
Физиотерапия
Вальгусная деформация стопы у детей диагностируется на разных сроках.
По фото можно понять степень осложнения и подобрать одну из разновидностей физиотерапии:
- Массаж – механическое и рефлекторное воздействие на участки тела. Мышцы нижних конечностей укрепляются, тонизируются и стабилизируются. Улучшается кровообращение, нормализуется рост, и повышается аппетит.
- Электрофорез – метод электротерапии, при котором тело подвергается электрическим импульсам.
- Специальные упражнения – гимнастика.
- Фонофорез – лечение с помощью ультразвуковых волн, через которые поступают лекарственные средства.
- Воздушные ванны – дозированное воздействие воздухом на обнажённое тело.
- Компрессы – сухие и влажные лечебные повязки.
- Криотерапия – лечение холодом.
- Миостимуляция – воздействие на мышцы током с малой мощностью.
- Баротерапия – воздействие на организм повышенным или пониженным давлением.
- Иглоукалывание – введение в тело игл в акупунктурные точки.
- Лечебная физкультура – физические упражнения.
- Мануальная терапия – воздействие рук терапевта на тело.
- Плавание – вода снимает лишнюю нагрузку с костного аппарата и суставов. Сам процесс укрепляет мышцы.
- Магнитотерапия – воздействие магнитными волнами.
- Тейпирование – накладывание специальных эластичных лент, поддерживающих мышцы и сухожилия. Методика убирает боль, не даёт прогрессировать болезни. Возможно полное излечение.
Электрофорез
Суть процедуры в том, что вместе с электрическим током ионы лекарства проникают через кожу, слизистые оболочки, попадая в организм.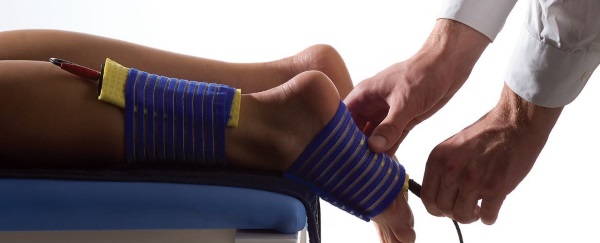
Лечение назначается исходя из:
- возраста,
- истории болезни;
- стадии заболевания.
Есть ряд противопоказаний:
- повышенная температура;
- раковые новообразования;
- нарушения в работе сердца;
- ишемия головного мозга;
- заболевания кожи;
- беременность;
- раны, порезы;
- аллергия;
- склонность к кровотечениям и проблемы со свёртываемостью;
- гнойные и воспалительные процессы;
- нестабильное артериальное давление.
Для проведения процедуры необходимы:
- 2 пелёнки – одна под ноги, другая сверху;
- эластичный бинт;
- лекарства;
- марля или фильтрованная бумага.
Жидкость подогревается до комнатной температуры. В качестве лечащего средства обычно используют «Эуфиллин», кальций, фосфор.  Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.
Электрические токи оказывают стимулирующий и разогревающий эффект, способствуя проникновению лекарства. Длительность процедуры – 3-10 минут. Курс лечения назначается индивидуально.
Массаж
Вальгусная деформация стопы у детей (фото подскажет степень осложнения) исправляется массажными процедурами. Для этого благоприятен прохладный и свежий воздух без сквозняков, необходим крем или массажное масло.
Принцип упражнений:
- в области спины – нежно разглаживается, начиная от поясницы заканчивая областью шеи;
- в ягодичной зоне допустимы лёгкие похлопывания, растирания и поглаживания;
- массаж ног начинается от бедра до голени. Необходимо качественное разрабатывание мышц, чтобы кожа приобрела розовый оттенок;
- ступни растираются от пяток до пальцев. Процедура заканчивается лёгким поглаживанием.
Продолжительность курса – 1 месяц, сеансы по 10-15 минут. Массаж улучшает поступление крови к ножкам ребёнка. После наступления 2 лет врачи назначают только массаж ступней.
Лечебная гимнастика
Детям старше 2 лет подойдёт лечебная физкультура. Терапия помогает:
- побороть кривизну ног;
- избавиться от косолапости;
- укрепить мышцы и связки;
- нормализовать поступление крови к нижним участкам тела;
- снять боль, тяжесть и усталость;
- придать ступням правильную форму.
Установлено, что ежедневная лечебная гимнастика способствует полному избавлению от недуга на 1 и 2 стадиях.
https://www.youtube.com/watch?v=HETlqHGJYXE
Врачи рекомендуют выполнять следующие упражнения:
- Ходьба по ортопедическому ковру и по траве, песку или гальке. Показано делать упражнение утром и вечером. На коврик ступают босыми ногами под руководством взрослого.

- Велосипед. Ортопеды совеют покупать малышам с 2-3 лет 3-колёсный транспорт. Благодаря этому активизируются мышцы ступней и укрепляется их свод. Допустима имитация велосипеда.
- Гусеница. Подходит для детей школьного возраста. Ребёнок садится на стул, стопы ставит полностью на пол, сгибая и разгибая пальцы, ноги должны передвигаться вперёд и назад. Необходимое количество – 7-10 раз на ежедневной основе. В школе дети могут выполнять упражнение прямо за партой.
- По полу раскидываются карандаши, а ребёнок должен собрать их пальцам ног.
- Ходьба на носках, например, как это делают балерины.
- Малыш должен пройти прямо, делая основной акцент на внешнюю часть ступни.
- Приседания, при которых коленки разведены, пятки не отрываются от пола, а носочки врозь.
- На песке или на воде рисуются узоры пальчиками ног.
- Упражнение лягушка. Ноги малыша сгибаются в области колен, притягиваются к животу и поворачиваются во внешнюю сторону. В конце тело ребёнка возвращается в привычное положение.

- Ходьба по бордюру или доске шириной до 15 см, за края выходить нельзя.
- Сидение в позе лотоса.
- Массаж стоп ребёнка колючим мячиком.
- Ходьба по гимнастической палке, чтобы носки и пятки касались пола.
- Имитация гусиного передвижения.
- Ходьба, располагая ноги ёлочкой.
- Вращение ступнями, рисуя круг.
- Поглаживание ножек одна другой снизу вверх.
- Поднимание и опускание корпуса тела с удерживанием ребёнка за руки. Ноги остаются прямыми.
- Выполнение приседаний, стоя на гимнастической палке.
Курс лечения назначается после полной диагностики и поставленного диагноза.
Медикаменты
Медикаментозное лечение назначается, когда:
- заболевание сформировалось из-за рахита или гиперавитаминоза – назначаются препараты, налаживающие обмен веществ, общеукрепляющие и биостимулирующие;
- при сильном болевом синдроме назначаются обезболивающие мази и гели – Вольтарен Эмульгель, ДИП, Ибупрофен;
- при повышенной температуре – Парацетамол, Нурофен;
- препараты, вводящиеся в суставы при обострении — Гидрокортизон, Дипроспан.
Препараты снимают болезненность и воспаление в области суставов, но с их помощью невозможно избавиться от заболевания.
Предусмотрено внутрисуставное введение. Из распространённых лекарств:
1. Дипроспан – оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие. Выпускается в прозрачных ампулах в виде суспензии. Дозировка устанавливается индивидуально в зависимости от заболевания, его тяжести и возможных реакций организма. Стандартная доза – 1-2 мл.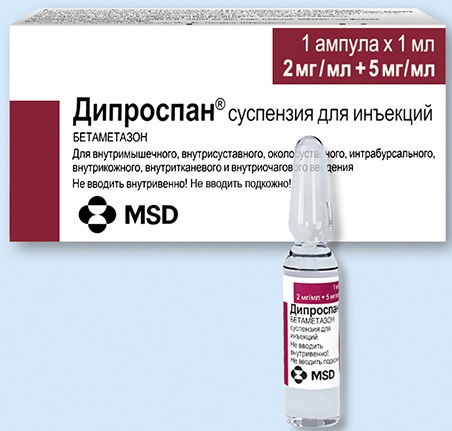
Побочные эффекты:
- скачки артериального давления;
- икота;
- скопление газов;
- воспаление поджелудочной железы;
- головокружение;
- боли в голове;
- депрессия;
- расстройство сна;
- сбои месячного цикла;
- лекарственный диабет.
2. Алфлутоп – стимулирует процесс восстановления, снимает воспаление, купирует боль. Выпускается в виде раствора для инъекций в ампулах из тёмного стекла. Стандартная дозировка – 1-2 мл. Побочные эффекты: кожные раздражения, возвращающееся усиление болевого синдрома.
Какую обувь выбирать
Вальгусная деформация стопы у детей (фото подходящей обуви легко найти в интернете) предусматривает выбор особой обуви:
- Задник должен быть высоким и жёстким.
- Усиленные боковые стенки, чтобы нога была в прямом положении и не ходила в стороны.
- Нога прочно фиксируется в обуви.
- Специальная ортопедическая стелька.
Для детей с патологией нужна обувь со шнурками или липучками, чтобы любая нога (худая или полная) хорошо фиксировалась в обуви.
Стоит обратить внимание на следующее:
- практичнее обувь, изготовленная из натуральной кожи;
- наличие плотной подошвы из нескользящего материала;
- модифицированный удлинённый каблук, который регулирует заваливание ноги во внутреннюю сторону.

Правильно выбранная стелька поддерживает дальний отдел конечности. Разработана специальная модель – ВП-2, которая идеально подходит при вальгусе.
Ортопеды рекомендуют носить коррекционную обувь 4-6 часов в сутки.
Обувь должна быть комфортной, широкий, с каблуком не выше 4 см. Разработаны специальные фиксаторы (шины), которые одеваются на период сна. Врачи советуют правильно питаться и вести активный образ жизни.
Зарекомендовали себя следующие марки обуви:
- Котофей – производитель — Егорьевск. Компания выпускает обувь на все сезоны. Размеры – от ясельных до подростковых рядов. Повод – от повседневной до нарядной. Предоставляется гарантия на товар – 30 дней. Для изготовления используются натуральные материалы.
- Артемон – собственное производство в Москве. Выпускается под фирмой Аквелла. Имеет сертификаты сложной ортопедической обуви. Показана при ДЦП, плосковальгусной деформации стопы. Размерный ряд – от 24 до 40.
- Minimen – турецкая обувь. Выпускают все виды обуви, в том числе и ортопедическую линейку. Размеры с 18 до 39.
- Ortopedia – московская компания с 10-летним стажем. Изготавливают обувь, соответствующую всем нормам, из натуральных материалов. Производитель предлагает не только коррекционную обувь, но и профилактическую.
- Rabbit orthopedic – обувь от производителя из Москвы. В процессе изготовления используются натуральные материалы. Размерный ряд от 17 до 40.
- Сурсил Орто – московская компания, выпускающая обувь для детей и взрослых. Собственное производство. Сертификаты и тесты качества. 10-летний стаж работы.
- Ortofoot – производитель – Киев. Компания выпускает стельки, антивальгусную и антиварусную обувь.
Можно ли полностью вылечить без операции
Лёгкие стадии патологии не требуют хирургического вмешательства, но придётся провести систематическую ежедневную работу по коррекции ступней малыша.
Чтобы избежать операции выполняют рекомендации:
- обязательная эксплуатация ортопедической обуви;
- приём лекарств;
- массаж, ЛФК, грязевые, воздушные ножные ванны, электрофорез;
- использование специальных вкладышей, валиков, корректоров.
Суть консервативного лечения – устранение симптомов, чтобы не дать заболеванию развиваться.
Когда нужна хирургическая коррекция
Показанием для хирургического вмешательства является неэффективность терапевтического лечения и ярко выраженные функциональные нарушения. Когда степень искривления набирает обороты, назначается хирургическая коррекция.
Как проводят операцию у детей
В процессе операции меняется суставной угол, что способствует физиологическому изменению расположения костей. Врач может отрегулировать натяжение связок стопы, а связочный аппарат будет оказывать поддержку и стабилизацию суставов. Операция подбирается в зависимости от степени заболевания, поставленного диагноза.
В период восстановления обязательна лечебная гимнастика, использование ортопедических стелек и соответствующей обуви.
После хирургического вмешательства важно следовать рекомендациям лечащего врача.
Основные этапы операции:
- Создаются условия для неподвижности сустава.
- Регулируется деформация стопы, восстанавливается форма, размер костей.
- Костные фрагменты закрепляются с помощью титановых пластин. Иногда повреждённый сустав заменяется имплантом.
- Область оперативного вмешательства закрывается косметическим швом, накладывается стерильная повязка.
Реабилитация после операции
В 1 сутки после хирургического вмешательства следует обязательно находиться в постели, чтобы разработать суставы, можно поводить пальцами ног.
На 3 день разрешается вставать и ходить, используя ортез. Он снимает нагрузку со ступни.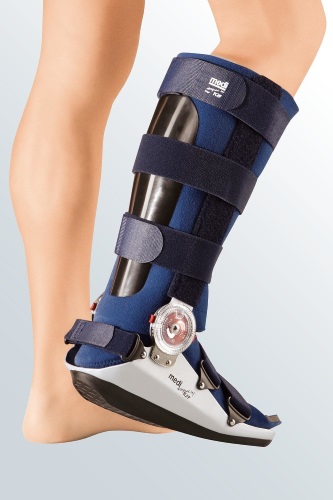
В больнице необходимо находится около 2 недель. Без ортеза можно ходить, спустя 6 недель. Полная реабилитация наступает через 4-6 месяцев. По истечении указанного срока разрешены занятия спортом и туфли на высоких каблуках.
Возможна отёчность в области ступни и голеностопа после операции, сохраняющаяся в течение 3 месяцев. Для уменьшения отёчности показаны холодные компрессы. В положении лёжа ноги должны быть на высоте (подкладывается валик или подушка).
На этапе восстановления важно соблюдать рекомендации врача, чтобы не сместился фиксатор. Ткани заживают быстрее и восстановление проходит эффективнее, если проводится регулярный массаж, лечебная гимнастика и физиопроцедуры.
Последствия, если не лечить
Вальгусная деформация стопы не проходит самостоятельно.
Патология может стать причиной следующих заболеваний:
- изменение длины конечностей;
- уплощение сводов стопы;
- деформация тазовых костей;
- дистрофические изменения в суставных хрящах;
- сколиоз;
- изменения в голеностопных и коленных суставах.
Иногда тяжёлая степень патологии приводит к инвалидности.
Патология – вальгусная деформация стопы – носит сложный характер и не всегда поддаётся консервативному лечению (фото сложных случаев представлены), но встречается у детей относительно часто.
Оформление статьи: Владимир Великий
Видео про вальгусную деформацию стопы
Елена Малышева расскажет про вальгусную деформацию стоп:

Массажи, упражнения, лфк — все пустая трата времени. Помогла операция — дешевле и эффективнее. После операции ребенку снова пришлось проходить лфк, но уже реабилитационное!
Оксана, а стадия какая у Вас была? Видимо совсем запущенно