Полостная операция – хирургическое вмешательство, проводимое, с помощью разреза передних стенок грудины или брюшной полости. Показана при серьёзных травмах, приведших к внутренним разрывам внутренних органов, обострениях хронических патологий.
Правильно организованный курс реабилитационный мероприятий, проводимых в послеоперационный период, способствует полноценному восстановлению организма.
Суть полостной операции
Полостная операция проводится в экстренном и плановом порядке.
В зависимости от болезни, тяжести течения воспалительного процесса различаются:
- Лапаротомия – вмешательство, в результате которого хирург рассекает брюшину, грудную клетку с целью обнаружить источник кровотечения, изъять пораженный орган. Проводиться в случае острой необходимости. Очень травматична, требует длительного восстановительного периода.

- Лапароскопия – назначается в плановом порядке, при отсутствии острого внутреннего воспаления, кровотечения. Суть операции состоит в извлечении пораженной области при помощи пластиковых трубок, помещенных в небольшие разрезы. Действия хирурга проецируются на монитор. Данный метод меньше травмирует ткани, сопровождается малой кровопотерей. Больной способен вернуться к полноценной жизни через 7–10 дней после операции.
Особенности послеоперационной реабилитации
Восстановление после полостной операции включает рекомендации по уходу и поведению больного, способствующие быстрому заживлению травмированной области, нормализации функций внутренних систем организма.
Рекомендации следующие:
- Обеспечение свободного доступа воздуха (частое проветривание) в послеоперационной палате.
- Особый питьевой режим. Во время хирургической процедуры происходит большая потеря жидкости, нуждающаяся в быстром восстановлении. Начиная с первых суток после операции больной должен потреблять от 2-х до 4-х л чистой воды.
- В первое время после хирургического вмешательства пациенту необходимо занимать горизонтальное положение. В случае разреза грудины или брюшины следует лежать на спине, приподняв подголовник. Операция на позвоночнике требует соблюдения горизонтального положения.
- Двигательная активность начинается после разрешения лечащего врача. В большинстве случаев рекомендуется пытаться вставать на 3–4-е сутки после операции. Движения конечностями и телом помогают избежать пролежней, кишечных спаек, тромбообразования.
- Дыхательная гимнастика показана с 1-го дня послеоперационного периода. Больному необходимо раз в 45 мин глубоко вдыхать и выдыхать воздух. Упражнения применяются для предотвращения застоя жидкости в легких (профилактика пневмонии).
- После прекращения действия наркоза пациента начинают беспокоить боли в области шва и травмированной полости. Для снятия спазмов назначаются обезболивающие препараты. К месту разреза прикладывается грелка, наполненная холодной водой или льдом.
- Для предотвращения инфицирования, нагноения шва впервые 5–7 суток после операции назначаются антибиотики.
- Швы снимаются на 8–10 день. До этого времени место разреза нельзя мочить. В течение 2-х недель запрещены водные процедуры, требующие полного погружения в воду. С 4-х суток разрешается принимать душ, обтираться влажным полотенцем. Место шва необходимо прикрывать непромокаемой повязкой или пластырем.
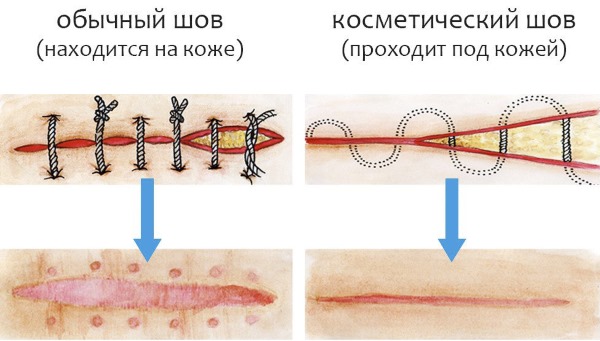
- Полостная операция требует обязательного соблюдения диеты. В 1-е сутки после процедуры запрещается употребление любой пищи. На 2–3-й день показаны жидкие супы, каши. Список разрешенной пищи определяет хирург в зависимости от заболевания. Всем пациентов, пережившим полостную операцию, запрещено потребление жирной, жареной, острой, соленой пищи, газированного лимонада.
- Состояние прооперированного (температура тела, показатели анализов крови и мочи, общее самочувствие, АД) тщательно отслеживаются в течение первых 4-х суток. В случае появления интоксикации, расстройства координации, судорог проводиться экстренная медицинская помощь.
- Во избежание нагноения область шва 1 раз в день тщательно обрабатывается бриллиантовой зеленью. На разрез накладывается повязка или пластырь.
Сроки восстановления
Восстановление после полостной операции – длительный реабилитационный процесс, условно разделенный на 3 периода:
- Ранний – временной промежуток, начинающийся с момента окончания хирургической процедуры и продолжающийся до момента снятия швов (8–10 дней).
- Поздний – разнится в зависимости от тяжести болезни. Проходит в медицинском стационаре, включает время, в течение которого пациент находится в послеоперационной или реабилитационной палате (после снятия швов и до момента выписки). Больные, прошедшие лапароскопию, аппендэктомию находятся указанное время на амбулаторном лечении.
- Отдаленный – период, необходимый больному для полного восстановления и возвращения к нормальной жизни.
Длительность реабилитационного периода разнится в зависимости от:
- возраста пациента;
- наличия в организме сопутствующих хронических патологий;
- состояния иммунной системы;
- массы тела больного;
- качества кровоснабжения на травмированном участке тела.
- метода проведения операции;
- объема иссеченной области;
- мер, применяемых для предотвращения послеоперационного инфицирования шва.
Обширная полостная операция (особенно проведенная в экстренном случае) в области брюшной полости требует длительного восстановительного периода.
Шов снимается на 10–12-е сутки. Для возвращения к нормальной деятельности необходимо не менее 2-х, 3-х месяцев щадящего режима. Лапароскопический метод, удаление аппендицита, плановое хирургическое вмешательство отличаются меньшим травмированием внутренних органов и тканей. Нитки вынимаются на 8–10 сутки. Восстановительный период составляет от 2-х недель до 1,5 месяцев.

Иссечение грудной клетки (операции, связанные с сердечно-сосудистыми патологиями) нуждается в долгом реабилитационном периоде. В течение 6-ти месяцев больному показано проведение восстановительной терапии. Швы полностью заживают через 3–4 недели.
Методы восстановления после операции
Восстановление после полостной операции включает применение лекарственных препаратов, комплекс специальных упражнений, дополненный массажем, лечебным питанием, физиотерапией:
Лекарственные препараты
Таблица:
| Характеристика лекарственных средств | Воздействие | Применяемые медикаменты | Дозировка, курс лечения |
| Антибактериальная терапия | Направлена на предотвращение внутрибольничного инфицирования золотистым стафилококком, синегнойной палочкой, энтероколитами. |
|
Назначаются в/м или в/в. Прописываются по 0,25–1 г каждые 12 часов на протяжении 7–10 суток. |
| Анальгетики | Применяются для снятия сильных болевых ощущений после оперативного вмешательства | Наркотические препараты (Морфин, Промедол, Трамадол) | Показаны только в случае обширной операции, удаления онкологической опухоли. Устраняют любые болевые ощущения на срок от 5 до 8 часов. |
| Ненаркотические спазмолитики, назначаемые в раннем послеоперационном периоде (Диклофенак, Нимесулид, Рофеноксиф). Ослабляют синтез простагландинов. | Вводятся глубоко в ткани. Эффект наступает через 30 мин. | ||
| Препараты, имеющие спазмолитические качества. Применяются в позднем и отдаленном послеоперационных периодах. Снимают спазм мускулатуры, угнетают эффективность простагландинов (Кетанов, Анальгин, Баралгин, Аспирин) | Применяются по 1–2 таблетке при появлении сильной боли. | ||
| Витаминные комплексы | Назначаются для:
|
|
По 1 таб. на протяжении 30 дней. |
| Стимуляторы иммунной системы
Стимуляторы иммунной системы |
Показаны для повышения защитных сил организма, активизации работы лейкоцитов |
|
По 30 кап. 3-ды в день. Курс лечения от 1-го месяца |
| Успокаивающие препараты | Стабилизируют работу ЦНС, снимают повышенную возбудимость, улучшают сон | Настойка валерианы и пустырника | 10–20 кап. 1–2 раза в сутки. |
Физиотерапия
Физиотерапия назначается на ранней стадии послеоперационного процесса для профилактики:
- образования спаек,
- появления пневмонии, вызванной застоем жидкости при длительном соблюдении постельного режима;
- возникновения тромбоэмболии;
- расстройств пищеварения.
В случае нагноения послеоперационных швов, проводится антибактериальная терапия совместно с УФО и УВЧ:
- УФО показано для быстрого очищения раны от гнойных масс и ороговевших клеток. Во время процедуры электроды располагаются в радиусе 5–6 см от раны. Показаны 2–4,5 или 7–8 биодоз УФ-лучей в зависимости от состояния больного.
- УВЧ прописывается для оказания противовоспалительного и анальгезирующего эффектов. Доза слаботепловая, время лечения 5–10 мин. Проводиться не более 5–6 процедур для избегания усиленного рубцевания ткани.

В целях профилактики спаечного процесса физиотерапия назначается с 3-х суток после завершения операции:
- Электрофорез с цинком – улучшает тонус и трофику тканей в области малого таза. Анод с повязкой, смоченной в 1% сульфате, цинка помещается над лобком, двойной катод располагается ниже поясничной области. Сила тока 15 мА. Длительность процедур от 20–25 дней, по 20 мин ежедневно. Электрофорез показан после гинекологических операций и аппендэктомии.
- Электрофорез с гиалуронидазой. Помогает улучшить пищеварение, расщепляя грубые волокна пищи, запускает регенерацию клеток. Анод устанавливается в поясничную область, раздвоенный катод устраивается на животе. Сила тока 0,5–0,8 мА/кв. см. Продолжительность лечения 8–10 процедур.
- Ультразвуковая терапия. Проводиться на передней части брюшной стенке. Мощность УЗ – 0,3–0,6 Вт/кв. см, длительность 5–6 мин.
Больным, вынужденным долгое время соблюдать постельный режим, назначаются физиотерапевтические процедуры для предупреждения пневмонии, бронхолегочных заболеваний, улучшения дыхательного процесса.
Они следующие:
- Электрофорез с гепарином. Катод с гепариновой повязкой помещается в межлопаточную область. Анод, состоящий из 2 пластин – на икроножные мышцы. Сила тока 8–10 мА/кв. см. Длительность воздействия аппарата 10–15 мин. Курс лечения 10–12 дней.
- Индуктотерапия. Проводиться на аппарате ИКВ-4. Воздействие волн направлено в район нижних долей легких. Индукционная трубка (3 витка) устанавливается в области грудной клетке. Для процедуры применяется индуктивность 2-й степени. Ежедневно делается по 2–3 процедуры, не превышающих по времени 1 мин. Терапия составляет от 8 до 10 суток.
- Электростатический вибромассаж и ингаляции муколитическими препаратами проводятся для улучшения отхождения мокроты, во избежание застоя жидкости в лёгких.
В случае нарушения пищеварения назначается индуктотерапия аппаратом ИКВ-4. Воздействие волн направляется на переднюю стенку брюшины, для расщепления грубых волокон пищи. Длительность – 15–20 мин. Показано 10-12 процедур ежедневно или через день.
Магнитотерапия (воздействие магнитных полей на прооперированную зону) рекомендуется всем пациентам после полосной операции на брюшной полости.
Данное физиолечение:
- ускоряет заживление рубцов;
- восстанавливает поврежденные клетки тканей;
- предупреждает спаечный процесс;
- уменьшат болевые ощущения.
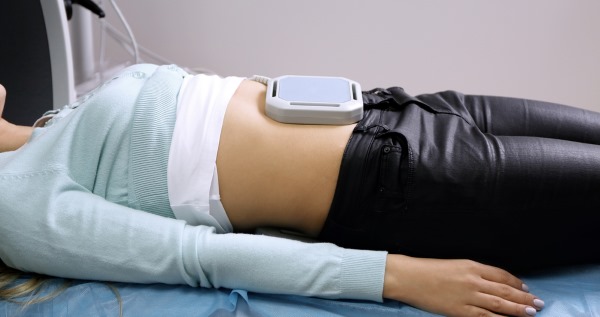
На прооперированную область помещаются магнитные пластины. Устанавливается минимальная мощность аппарата. Магнитные импульсы, попадая внутрь, запускают процесс обновления тканей, улучшают кровоток, снижают активность пролактинов. Время течения процедуры от 5 мин до получаса. Курс 8–12 дней.
ЛФК
Физические упражнения, назначаемые после полосной операции направлены на:
- профилактику осложнений;
- улучшение работы дыхательной систем, функционирование сердца и сосудов;
- образование эластичного подкожного шва;
- стабилизирование психосоматического состояния прооперированного больного;
- предотвращение появления тромбов и спаек.
Двигательная активность разрешается только врачом.
Не следует заниматься ЛФК если:
- пациент страдает сердечно-сосудистыми патологиями;
- послеоперационный период осложняется появлением жара;
- при попытках двигаться возникает резь в области раны;
- заболевание осложнено перитонитом.
Послеоперационная двигательная активности подразделяется на:
- Лечебно-физическую культуру, назначаемую в первые дни после операции. С разрешения хирурга (с момента завершения действия анестезии) больной должен пытаться садиться, выполнять упражнения, предотвращающие застой жидкости в легких. Пациенту необходимо присаживаться, приподниматься на кровати, осуществлять глубокий вдох ртом, с последующим выходом. Выпуская воздух нужно пытаться имитировать легкое покашливание (придерживая рану рукой). Упражнения проводятся по 5–8 мин 3-ды в день. На 2–3-е сутки необходимо садиться в кровати, переворачиваться с боку на бок.
- После снятия швов (поздний послеоперационный период) физические упражнения проводятся для разработки суставов и мышц. Пациент должен самостоятельно садиться, вставать с кровати, не спеша передвигаться в палате и по коридору отделения. Занятия проходят до 4-х раз в сутки по 15 мин.
- После выписки ЛФК назначается для тщательной разработки конечностей, мышц, суставов больного, подготовку к обычной двигательной активности. Физзарядка выполняется индивидуально или группами в спортивном кабинете (зале) поликлиники или санатория. Показана лечебная ходьба, броски, ловля предметов, упражнения с фитболом. С течением времени продолжительность и интенсивность тренировок увеличивается.
Около 3–4-х месяцев после проведения полостной операции необходимо придерживаться щадящего физического режима.
Запрещается:
- поднятие тяжестей;
- бег;
- спортивные тренировки в фитнес клубе.
Массаж
С 3–4 дня после хирургического вмешательства проводиться общий массаж, направленный на предотвращение пневмонии, упрочнения скелета, мускулатуры. Массажист разрабатывает связки и мышцы больного, предотвращает тромбообразование. Длительность процедуры составляет 20–25 мин.
Процедура проводится классическим методом:
- растирание начинается на нижних и верхних конечностях;
- на 2-м этапе прорабатывается шея, воротниковая зона, область грудной клетки (если на ней нет ран);
- в заключительной части проводиться массаж спины и поясничного отдела.
Область брюшины (место шва) не растирается.
По прошествии 1,5 месяца с момента разреза разрешается применение массажа на прооперированной части, для снижения сильного рубцевания ткани. Использование мазей, эфиров помогает рассасыванию шрамов, улучшению циркуляции крови в травмированных тканях, уменьшению объема шва.
Диетотерапия
Восстановительный период после проведения полостной операции требует обязательного соблюдения диетического рациона. В первый день запрещено потребление пищи. Показана только чистая питьевая вода без газирования около 2-х л.
Со 2–3х суток больного переводят на нулевой стол:
- № 0а назначается впервые 2–3 дня после хирургического вмешательства на органах брюшной полости и кишечнике. Состоит из воды, отвара шиповника, разбавленных соков и морсов, процеженного куриного бульона, несладкого чая, возможно употребление желе. Запрещается пить молоко.

- № 0б – 4–6 день операции. Включает жидкие каши, супы, пюрированное отварное мясо кролика, курицы.
- № 0в – с 6 дня и до перевода на другой стол (по типу заболевания). Разрешает употребление супов-пюре, молочных каш, протертого творога со сметаной, паровых тефтелей с пюрированными овощами.
На 7-8 сутки после операции больной переводится на стол, показанный по заболеванию. Питаться необходимо 4–5 раз в сутки, преимущественно теплой едой. Блюда готовиться на пару, варятся, запекаются без применения масла.
Главная задача лечебного питания, в послеоперационный период – предупреждение вздутия, диареи, запора, восстановление функции кишечника. Диету при операциях на органах брюшной полости необходимо соблюдать от 2-х месяцев до полугода.
Из ежедневного рациона исключаются:
- жареные, жирные блюда;
- газированный лимонад;
- кондитерские изделия фабричного производства;
- сливочное масло, маргарин;
- продукты содержащие канцерогены и красителя;
- гамбургеры, картошка-фри, чизбургеры;
- мороженое, шоколад, торты, пирожные;
- соленья и маринады;
- колбаса и сосиски;
- копчености;
- рыбные и мясные консервы;
- алкогольные напитки.

Полностью запрещаются сигареты.
В ежедневный рацион должна входить белковая пища:
- курица, кролик, индейка;
- треска, минтай;
- телятина, нежирная говядина;
- сыр, творог (до 20% жирности);
- кефир, биойогурт.
А так же:
- фрукты и овощи (разрешенные в зависимости от лечебного стола);
- ягоды;
- зелень;
- плодово-ягодные отвары, разведенные водой.
Психотерапия
После проведения оперативного вмешательства возможно появление психодепрессивного состояния, вызванного:
- страхом смерти, осложнениями болезни (характерно для онкологических больных).
- стрессом;
- сильной болью;
- ограничениями, возникающими после операции (при удалении внутренних органов);
- депрессией (наиболее часто возникает у женщин после ампутации части репродуктивной системы).
После ампутации внутренних органов (особенно матки, яичников) пациента можем мучить страх, основанный на неполноценности дальнейшей жизни. Онкологические больные, лица, перенесшие сердечно-сосудистые операции боятся смертельного исхода, рецидива патологии. С первого дня, после хирургического вмешательства прооперированному человеку необходима поддержка близких.

В случае серьезных патологий, тяжелого внутреннего состояния применяется психотерапия, задача которой состоит:
- в купировании развития депрессивного психоза;
- в оказании помощи больному в преодолении собственных внутренних страхов;
- в устранении сомнений пациента в собственной неполноценности, вызванной проведением операции;
- в подготовке к возвращению больного к нормальной жизни;
- в помощи принятия своего нынешнего состояния.
Психотерапия может проводиться групповым методом или индивидуально, на личной консультации психиатра. Для нормализации состояния, снятия соматического синдрома могут применяться антидепрессанты, успокаивающие препараты.
Поддерживающее белье и бандаж
Восстановление после полостной операции невозможно без применения абдоминального бандажа и поддерживающего белья. Бандаж представляет собой широкий пояс, крепящийся при помощи липкой ленты.
Устройства показано для:
- удерживания внутренних органов в правильном положении, не позволяя им опускаться;
- снижения риска образования послеоперационных грыж;
- предотвращения расхождение швов;
- защиты раны от инфицирования;
- восстановления эластичности кожных тканей;
- снижения болевых ощущений.
- помощи в сохранении подвижности, при отсутствии скованности движений.
Ношение бандажа необходимо после:
- резекции желудка;
- удаления матки;
- кесарева сечения;
- иссечения онкологической опухоли;
- проведения полостной операции на сердце.
Не следует применять поддерживающее устройство:
- при легких операциях (удаление аппендицита);
- при появлении отечности тканей в травмированной области;
- при кровоточивости шва.
Правила ношения бандажа:
- Поддерживающее белье и бандаж необходимо носить 1–2 недели (время, требуемое для срастания шва).
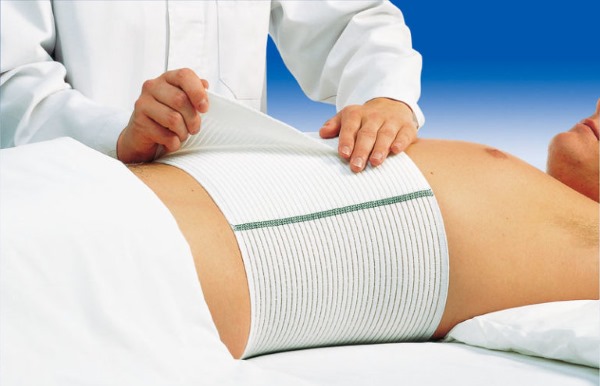
Восстановление после полостной операции предполагает использование бандажа. - В случае проведения тяжёлой полосной операции, затрагивающую большую область ткани, длительность применения бандажа продлевается до 3–6 месяцев.
- Пояс не следует носить постоянно. Бандаж снимается после 6–8 часов непрерывного ношения. Ночью поддерживающее белье не применяется.
- Одевается абдоминальный бандаж в положении лежа. Для этого необходимо лечь на спину, расслабиться. Пояс затягивается не сильно туго, человек не должен ощущать дискомфорт.
https://youtu.be/tf-_P0igEdM
Остеопатическое лечение
Остеопатия – альтернативная медицина, направленная на диагностику и лечение болезней при помощи рук. Остеопат лечить поврежденный орган мягко воздействуя кончиками пальцев на ключевые точки организма без применения дополнительных препаратов.
Остеопатия рассматривает организм в гармонии, основываясь на способности тела самопроизвольно запускать регенерационные внутренние процессы. Воздействие остеопата направлено все ткани, органы и жидкости организма.
Применение альтернативной методистки в послеоперационный период способствует:
- быстрому заживлению шва;
- запуску регенерационных функций клеток;
- занятию внутренними органами своего изначального положения, началу функционирования в полном объеме;
- предотвращению появление спаек и кишечной непроходимости;
- устранению стресса;
- восстановлению мышц, суставов, возвращению двигательной активности.
Особое значение уделяется соединительной ткани, формирующей рубец.
При помощи особых методик остеопат:
- убирает натяжение соединительной ткани в области шва;
- расслабляет травмированную полость;
- налаживает кровообращение, для быстрого заживления и регенерации.
- устраняет кишечную непроходимость.

Применять остеопатические методики необходимо при появлении:
- сильных болей;
- ухудшения общего самочувствия;
- возникновения депрессивного состояния;
- нарушения пищеварительного процесса;
- появления болей в поясничной области.
Обращаться к остеопату следует сразу после заживления рубца. Восстановление после полосной операции – длительный процесс, требующий комплексного воздействия на все органы и системы человеческого тела. Тщательное соблюдение врачебных рекомендаций позволит сократить время реабилитации для более быстрого возвращения к нормальному образу жизни.
Оформление статьи: Лозинский Олег
Видео о восстановление после полостной операции
Физические упражнения в послеоперационном периоде:
https://youtu.be/w7XT27fOBK8
