Самое крупное анатомическое образование из соединительной ткани начинается в месте слияния головок трехглавой икроножной мышцы. Оно находится у пяточной кости и называется ахиллово сухожилие.
Анатомия ахиллова сухожилия, строение, расположение
Ахиллово или пяточное сухожилие образуется из апоневрозов икроножных и камбаловидных мышц. Сухожилие подошвенной мышцы пролегает до медиальной поверхности чуть проксимальнее уровня сращения и распространяется дистально до места прикрепления.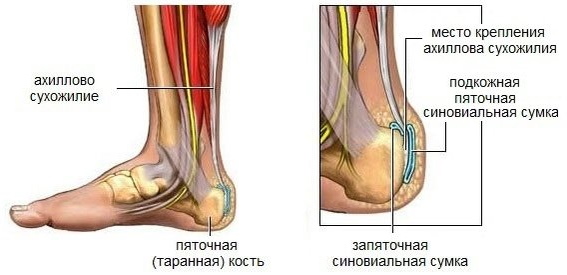
У ахиллова сухожилия нет синовиальной оболочки. Вместо этого его окружает васкуляризованный паратенон – прозрачная оболочка, состоящая из одного слоя клеток и мембраны из рыхлой ареолярной (соединительной) ткани, богатой мукополисахаридами.
Паратенон прилегает к мышечной фасции и сливается с надкостницей пяточной кости. Структура оболочки позволяет сухожилию скользить относительно соседних анатомических структур, отступая на 1,5 см.
Кровоснабжение в этой области формируется сетью артерий внутри паратенона. Большая часть сухожилия снабжается ветвями задней большеберцовой артерии. Средняя его часть снабжается ответвлениями от малоберцовой артерии.
Ахиллово сухожилие находится в месте, на которое приходится огромная нагрузка при передвижении человека. Но одновременно эта же область самая уязвимая и травмируемая.
Функции ахиллова сухожилия
Икроножные и камбаловидные мышцы, действующие через пяточное сухожилие, являются основными сгибателями голеностопного сустава.
Они обеспечивают первичную движущую силу во время:
- бега;
- ходьбы;
- прыжков.
 Кроме того, камбаловидная мышца помогает предотвратить крен или падение вперед при стоянии. Сокращение трехглавой мышцы бедра также способствует сгибанию колена и супинации подтаранного сустава. Основная задача ахиллова сухожилия – передача усилия к стопе и пятке от трехглавой мышцы.
Кроме того, камбаловидная мышца помогает предотвратить крен или падение вперед при стоянии. Сокращение трехглавой мышцы бедра также способствует сгибанию колена и супинации подтаранного сустава. Основная задача ахиллова сухожилия – передача усилия к стопе и пятке от трехглавой мышцы.
Во время ходьбы ахиллово сухожилие испытывает динамические нагрузки, в 2–3 раза превышающие массу тела, а при беге его сила увеличивается в 12,5 раз.
Диагностика патологий сухожилия
Диагностируя расстройство в области пяточной структуры, врач задаёт вопросы о характере боли и проводит физический осмотр:
- Пальпация включает осмотр и надавливание вокруг болезненной области на предмет отека, тепла, крепитации (ощущение хлопка), что характерно для острого тендинита.
- В рамках медицинского осмотра проводится тест Томпсона для определения полного разрыва. Он выполняется путем сдавливания икры.

- Тест Матлеса — это визуальный скрининг, который проводится при подозрении на разрыв сухожилия.
- МРТ и УЗИ также назначают при подозрении на отрыв места прикрепления к пяточному бугру.
Основные заболевания ахиллова сухожилия, их симптомы и лечение
Ахиллово сухожилие находится в области, которая подвержена частым травмам во время перегрузок, особенно у спортсменов и людей старшего возраста. Наиболее распространенные виды травм, на которые приходится 55–65% случаев, связаны с тендинопатией.
На развитие бурсита в пяточной области приходится 25–35%, в остальных случаях диагностируются частичные и полные разрывы.
При повреждении сухожилия наиболее эффективен консервативный метод лечения. Сюда входят обеспечение состояния покоя, прикладывания холода, сжатие и подъем ноги, которые проводятся сразу после травмы.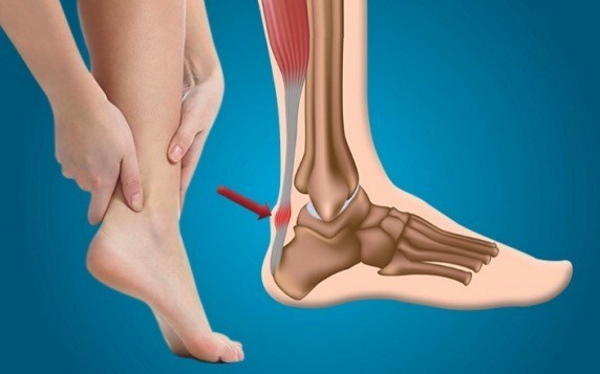
| Метод устранения боли | Действие |
| Отдых | Нельзя надавливать на поврежденное место в течение 1-2 дней после травмы, пока не уйдёт боль. |
| Холод | На место травмы следует прикладывать лед, помещённый в пакет, обёрнутый хлопчатобумажной тканью. Держат холод на сухожилии в течение 15–20 мин, затем его убирают, чтобы место травмы снова нагрелось. Лед ускоряет снятие воспаления или отека. |
| Сжатие
|
Повязка или эластичная лента, обёрнутая вокруг сухожилия, предохраняет от чрезмерного отёка конечности. Чтобы не ограничивать кровоток, повязка не должна быть слишком тугой. |
| Подъем | Ступня, расположенная выше уровня сердца, поможет крови нормально циркулировать и таким образом снижается опухоль. |
При лёгких травмах лечение не занимает более 2-3 дней, а полное восстановление наступает через 5-6 недель.
Травмы ахиллова сухожилия распространены также у людей, не занимающихся спортом, и часто возникают в результате сочетания факторов, включающих:
- чрезмерную нагрузку;
- изменение биомеханики;
- дегенерацию сухожилий.
Эти пути повреждения по-разному влияют на пяточную и окружающую её структуру.
Тендинит
Постоянные микротравмы, возникающие между икроножной и камбаловидной мышцами, вызывают аномальную концентрацию нагрузки в сухожилии, что приводит к воспалению, дегенерации сухожильной оболочки. Без соответствующего лечения, уделения необходимого времени на восстановление, возможно развитие тендинопатии.

Симптомы повреждения:
- Боль, часто описываемая как жжение, усиливающаяся при физической активности. Местоположение боли может быть разным. Иногда она ощущается ближе к нижней части икроножной мышцы, в некоторых случаях вдоль самого сухожилия или ниже, около пяточной кости.
- Присутствуют легкий отек и тепло в области поражения.
- Появляется утренняя скованность, как в пятке, так и в икре. Облегчение наступает, когда человек согревается или проводит упражнения на растяжку лодыжки и всей ноги.
- Другие симптомы включают сжатие икроножных мышц и ограниченный диапазон движений при сгибании стопы.
Для уменьшения боли назначают препараты НПВП, хорошо зарекомендовали себя лекарства:
- Нурофен Плюс. Противовоспалительное лекарственное средство рекомендовано принимать по 1 таб. 3-4 раза/день.
- Ибупрофен. Нестероидный препарат применяют в данном случае по 1600-2400 мг 1 раз/день.
Инъекции кортикостероидов в таких случаях не рекомендуются.
После снятия воспаления и боли рекомендуется начать упражнения, укрепляющие икроножные мышцы, такие как подъем на носки, балансировка на носках и растяжка у стены. Эксцентрическая силовая тренировка (отжимания на носках и медленное опускание вниз) — популярный и полезный вариант терапии, как и массаж с глубоким растиранием икроножных и камбаловидных мышц.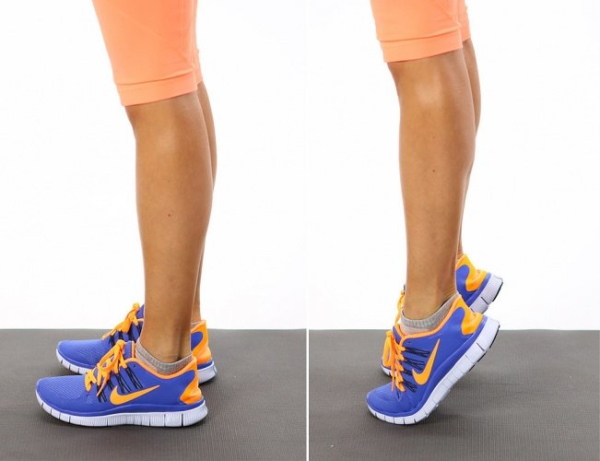
В случае неэффективности консервативной терапии может потребоваться операция:
- Открытая пластика. В ходе операции хирург делает разрез выше пяточной кости. Затем сшивают 2 стороны разорванного сухожилия и закрывают разрез.
- При закрытом способе хирург не производит продольный разрез на коже. При этом используется лапароскопическое оборудование.
- Восстановление после операции может занять от нескольких недель до нескольких месяцев.
Паратендинит
Ахиллово сухожилие, постоянно получающее микротравмы, подвергается воспалению оболочки, которая находится вокруг соединительной ткани, что способствует развитию паратендинита.
Основные симптомы:
- боль и скованность;
- ограниченный диапазон движений ноги;
- припухлость, повышенная температура в месте воспаления;
- потрескивающий звук при перемещении или пальпации пораженной области.
Паратендинит ограничивает способность ходить, стоять длительное время или подниматься по лестнице из-за сильной боли в пятке.

Первый шаг в лечении – отдых и покой для пораженной ноги не менее недели. Адаптивные приспособления, такие как костыли, используются для снижения веса на сухожилие. Для облегчения боли применяются обезболивающие, а некоторым пациентам полезны холодные или горячие компрессы.
Как только начальная боль и воспаление уменьшатся, назначаются сеансы физиотерапии. Основное внимание уделяется растяжке и укреплению мышц вокруг пораженного места, что стабилизирует, поддерживает сухожилие, предотвращает повторные травмы.
Если вышеперечисленные процедуры не снижают воспаление, врач может назначить инъекции кортикостероидов для уменьшения боли и воспаления в пораженном суставе.
Бурсит
Ахиллово сухожилие находится в месте, где имеются заполненные жидкостью суставные сумки. Бурсит, или воспаление сумок, часто встречается у спортсменов. Заболевание, также называемое ретрокальканеальным бурситом, поражает небольшой мешок, который расположен между ахилловым сухожилием и пяточной костью, известный как бурса.
Пяточная сумка содержит смазывающую жидкость, действует как подушка, уменьшает трение между мышцами и костями.
В пяточной области расположены 2 отдельных мешочка, заболевание протекает зависимо от того, какой из них воспаляется:
- Передний бурсит. При этом поражается тонкая подушечка, расположенная между пяточной костью и пяточным сухожилием. Со временем воспаление может распространиться на всю пятку.
- Задний бурсит, при котором поражается наружная подушечка, расположенная между пяточным сухожилием и кожей. Если не лечить, внешняя сумка может стать твердой и похожей на шрам.
Симптомы заднего бурсита:
- боль, отек, и тепло в задней части пятки;
- стертый верхний слой кожи на пятке;
- формирование узелка телесного цвета в области поражения;
- развитие рубцовой ткани.
Симптомы переднего бурсита:
- боль, тепло в задней части пятки;
- трудности при ходьбе в обуви;
- небольшое красное пятно на тыльной стороне пятки, нежное на ощупь;
- отек, который распространяется на другие части пятки.

Методы лечения:
| Лекарственные | Высокодозные НПВС. |
| Инъекции кортикостероидов + анестетиков в область воспаленной сумки (от 0,5 до 1 мл, например, триамцинолона ацетонида 40 мг/мл) + 2% раствор лидокаина. | |
| Домашние | Теплые или холодные компрессы
Ношение удобной обуви, специальных стелек, вкладок (при бурсите заднего сухожилия). |
| Аспирация жидкости | При этом в сустав вводится шприц и отсасывается лишняя жидкость, скопившаяся в набухшей сумке. Это помогает уменьшить боль, отек и снимает давление. После удаления жидкости вводят глюкокортикоиды. |
| Микротоковая терапия | Терапии прибором CellVAS |
| Физиотерапия | Восстанавливает и улучшает гибкость и силу мышц, сухожилий и суставов вокруг лодыжки. |
| Хирургия | Бурсэктомия — это хирургическая процедура, проводимая для удаления воспаленной или инфицированной сумки. |
 В зависимости от причины пяточного бурсита и связанных с ним симптомов могут потребоваться другие хирургические процедуры. Это могут быть исправления деформации стопы, удаление костных шпор, коррекция любых других изменений в кости или мягких тканях, которые вызывали пяточный бурсит.
В зависимости от причины пяточного бурсита и связанных с ним симптомов могут потребоваться другие хирургические процедуры. Это могут быть исправления деформации стопы, удаление костных шпор, коррекция любых других изменений в кости или мягких тканях, которые вызывали пяточный бурсит.
Травмы ахиллова сухожилия, их признаки, консервативное и хирургическое лечение
Разрывы ахиллова сухожилия классифицируются 4 типами, в зависимости от тяжести и степени разрыва:
- Тип I: частичные разрывы ≤50% — обычно лечат консервативными методами.
- Тип II: полный с сухожильным разрывом ≤3 см — лечится концевым анастомозом.
- Тип III: полный с сухожильным разрывом от 3 до 6 см — часто требуется сухожильный (синтетический) трансплантат.
- Тип IV: полный разрыв с дефектом> 6 см (запущенные формы) — требуется рецессия сухожилия (синтетический трансплантат) икроножной мышцы.
Надрыв
Частичный отрыв может произойти у спортсменов всех видов спорта, танцоров, пожилых людей. В этом случае травма происходит в месте прикрепления сухожилия к пяточному бугру.
Симптомы частичного разрыва:
- Внезапная резкая боль в задней части ноги.
- Боль, исчезающая при разогреве мышц во время упражнений, но — возвращающаяся после занятий.
- Жёсткие сухожилия по утрам.
- Отек.

Лечение:
- Применение холода, сжатия, подъёма ноги и отдыха в течение первых 3 дней.
- Использование костылей при ходьбе.
- Местное введение 0,5-1% раствора новокаина.
- Наложение гипсовой повязки. При этом подошвенное сгибание стопы и коленного сустава должно быть под углом 145˚.
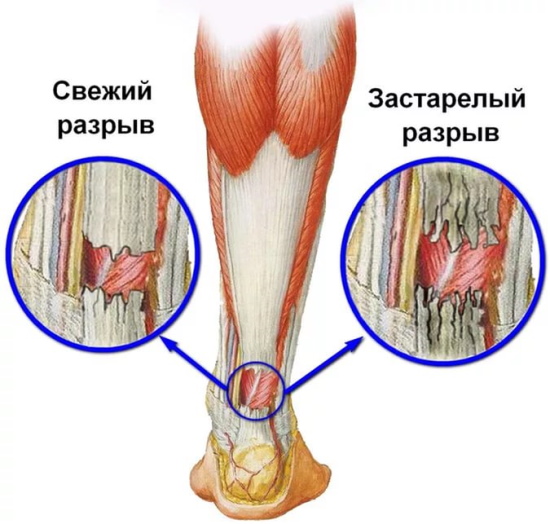
Разрыв
Ахиллово сухожилие находится за лодыжкой и представляет собой прочный фиброзный шнур, полные разрывы которого чаще происходят у спортсменов.
При полном разрыве чувствуется:
- хлопок или щелчок;
- резкая боль сзади, чуть выше пятки;
- нарастание отека,
- скованность и трудность при вставании на цыпочки и толчке ноги при ходьбе;
Лечение зависит от тяжести травмы, возраста человека, уровня его активности. Молодые люди, особенно спортсмены, более склонны к хирургическому вмешательству для восстановления полностью разорванных волокон, тогда как пожилые люди с большей вероятностью выбирают нехирургическое лечение, иммобилизацию в гипсе.
- Безоперационное лечение подразумевает ношение гипса или специального бандажа, который приподнимает пятку и позволяет сухожилию зажить.
- Хирургическая процедура включает вскрытие кожи и сшивание разорванного сухожилия. Хирургия уменьшает количество рецидивов ахиллова сухожилия по сравнению с нехирургическим лечением.
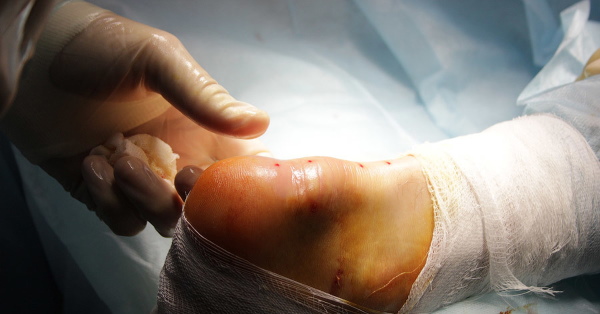 При любом последующем лечении рекомендуется физиотерапии для увеличения силы и гибкости мышц ног. Однако нехирургический подход увеличивает шанс на повторный разрыв, а восстановление может занять больше времени.
При любом последующем лечении рекомендуется физиотерапии для увеличения силы и гибкости мышц ног. Однако нехирургический подход увеличивает шанс на повторный разрыв, а восстановление может занять больше времени.
После снятия гипса проводятся сеансы физиотерапия, которая начинается с мягкой пассивной мобилизации голеностопного и подтаранного сустава.
После 2 недель добавляются прогрессивные упражнения с сопротивлением:
- Активное сгибание — разгибание голеностопного сустава.
- Круги вокруг лодыжки (по и против часовой стрелки).
- Отведение бедра.
- Подъем прямой ноги.
- Сгибание подколенного сухожилия стоя.
- Езда на велотренажере.
Реабилитация после лечения болезней и травм
Приведение сухожилия в рабочее состояние является одним из методов лечения. При тендинопатии физиотерапия может уменьшить боль. При разрыве может потребоваться программа восстановления после операции. Чаще после травмы накладывается гипсовая повязка, чтобы сухожилие зажило. После снятия гипса, обычно через 6-8 недель, можно начинать реабилитацию.
Назначается физиотерапия и различные комплексы упражнений, помогающих заживлению:
- Упражнения на растяжку и гибкость необходимы для увеличения диапазона движений, снижения риска новой травмы.
- Укрепляющие упражнения помогут восстановить силы, утраченные во время заживления сустава.
В программу реабилитации могут быть добавлены упражнения на выносливость, такие как катание на велотренажере. Другие методы физиотерапевтического лечения включают ультразвуковую тепловую терапию для улучшения кровообращения и заживления, а также глубокий массаж для увеличения гибкости ноги.
Послеоперационная реабилитация предполагает избегание резких, активных движений в течение 10-12 недель. Следует внимательно следить за подвижностью сухожилия, состояние швов и признаков образования рубцовой ткани. На 4 неделе можно начинать мобилизацию рубца, как только разрезы полностью закроются. В течение 6 месяцев запрещается бег, прыжки и баллистические упражнения.
В течение первых 3-8 недель следует постепенно увеличивать весовую нагрузку, насколько это допустимо и в зависимости от диапазона движения. Через 6 недель постепенно добавляется увеличение объема пассивных движений и растягивание ахиллова сустава. На 6 неделе можно добавить велотренажер только с пяткой.
На 10-12 неделе физиотерапевт предлагает начать изометрические упражнения, чтобы добиться полного движения голеностопного сустава.
С 3 по 6 месяц проводятся упражнения:
- контролируемые приседания;
- выпады;
- двустороннее поднятие икр (переход к одностороннему);
- подъем на носки.
Начиная с 6 месяца можно бегать трусцой, совершать прыжки и эксцентрические нагрузочные упражнения. На 8-9 месяце пациенты обычно возвращаются к работе или тяжелым видам спорта.
Восстанавливающие процедуры являются приблизительными, опираются на индивидуальные особенности пациента, которые оцениваются на протяжении всего процесса лечения.
Проблемы с ахилловым сухожилием могут различаться как по причине развития, так и по лечению. Одна из важных задач – определить, является ли причина расстройства травмой, воспалением или патология находится в стадии хронической дегенерации. От этого зависит правильность и эффективность назначаемого лечения.
Видео о заболевании ахиллова сухожилия
Воспаление ахиллова сухожилия:
https://www.youtube.com/watch?v=IjDHrEsf9s8
