Атеросклероз аорты — это одно из распространенных хронических заболеваний, поражающее магистральный кровеносный сосуд. Характеризуется оно формированием на внутренней оболочке сердечной аорты так называемых «атероматозных бляшек» — очагов липидных, что является, главным образом, холестериновыми отложениями.
Причины атеросклероза аорты сердца
Заболевание является частным случаем атеросклероза — поражения кровеносных сосудов, несущих кровь к органам от сердца. Таким сосудом является аорта — одна из артерий и основной ствол большого круга кровообращения.
Глубинные механизмы зарождения атеросклероза в настоящее время не вполне расшифрованы. С уверенностью говорят лишь о непосредственной причине патологии, которая и вызывает цепочку трагических изменений в состоянии кровеносной системы.
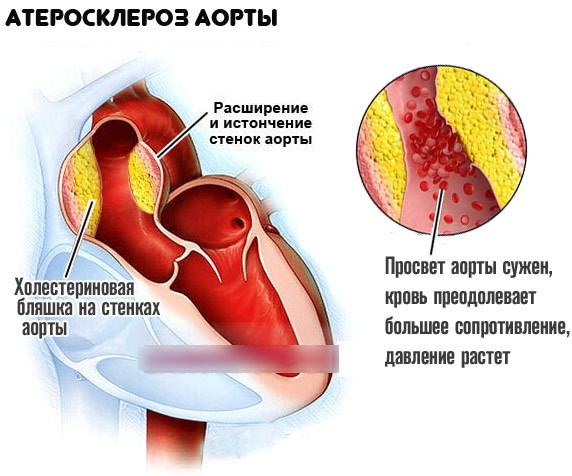
Этой причиной являются изменения во внутренней оболочке артерий, которые связаны с отложением холестерина и некоторых фракций липопротеидов в просвете сосудов. Внешне это выражается в единичных или множественных отложениях липидных бляшек. Постепенно сосуд деформируется, что объясняется разрастанием в его оболочке соединительной ткани (склероз) и отложением в ней солей кальция (кальциноз). Просвет сосуда сужается.
Страдают органы и ткани, которые питаются через пораженную артерию: они испытывают недостаточность кровоснабжения. Кислород и питательные вещества больше не могут поступать к ним в должном объеме.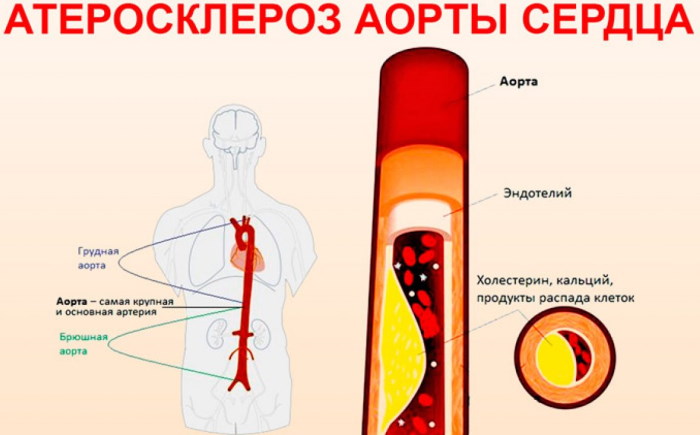
Атеросклероз аорты (что это за патология и каковы причины ее развития, рассматривается в учетом патогенеза атеросклероза) в целом возникает из-за нарушения липидного и белкового обмена.
Группа риска
Большое значение имеют факторы, которые увеличивают вероятность развития заболевания. Это возраст, пол, образ жизни и сопутствующие заболевания.
В группу риска входят люди:
- страдающие артериальной гипертензией;
- с сахарным диабетом, алиментарным ожирением, гиперлипидемией и другими состояниями, связанными с замедлением метаболизма и нарушением липидного обмена;
- с отягощенной по атеросклерозу семейной наследственностью;
- с повышенным уровнем «плохого» холестерина в крови;
- испытывающие избыточные эмоциональные напряжения;
- курящие;
- с пониженной двигательной активностью;
- мужчины от 40-50 лет, женщины от 55 лет (после наступления менопаузы);
- пожилые.
Имеет значение нерациональное питание с преобладанием в рационе жиров животного происхождения.
Симптомы
Атеросклероз аорты (что это за болезнь, будет рассказано далее в статье) имеет различные проявления. Прежде всего, клиническая картина зависит от объема липидных отложений и конкретной локализации бляшки.
Сама аорта берет начало от левого желудочка сердца, вынося из него кровь. Она идет вверх, затем образует дугу и спускается, проходя через грудную и брюшную полость. Далее разделяется на более мелкие артерии.
Выделяют 3 отдела аорты:
- Восходящий. Отсюда берут начало правая и левая коронарные артерии, которые снабжают кровью сердце и обеспечивают его насосную функцию.
- Дуга аорты, которая начинается на уровне соединения правого реберного хряща с грудиной. Посредством соответствующих артерий обеспечивает питанием кровью голову, бронхи, шею и руки.
- Нисходящий отдел. Проходит от уровня IV грудного позвонка до уровня IV поясничного позвонка. Делится он, в свою очередь, на грудную и брюшную часть. Грудная аорта располагается в заднем средостении. Брюшная — на передней поверхности тел позвонков, немного левее от срединной линии. Питает органы грудной клетки и брюшины.
При атеросклеротическом поражении аорты страдает сердце и питающиеся от нее нижележащие органы.
Атеросклероз восходящего отдела аорты часто проявляется лишь при появлении осложнений.
В этом случае наблюдается следующие симптомы:
- резкая слабость, возможна потеря сознания;
- бледность кожных покровов;
- сильная боль в груди.
При поражении устья коронарных артерий симптоматика напоминает развивающуюся сердечную недостаточность или ишемическую болезнь сердца.
Больной испытывает:
- одышку, слабость, утомляемость;
- учащенное сердцебиение;
- давящие боли в области сердца;
- резкую боль в середине груди или в левой части грудной клетки;
- возможны отеки.
При поражении ветвей дуги аорты преобладают признаки недостаточности кровоснабжения головного мозга или верхних конечностей:
- ощущение слабости;
- приступы ночной потливости, связанные с эпизодами нарушения мозгового кровообращения;
- головные боли;
- головокружения;
- обмороки;
- расстройства зрения;
- отечность шеи и области миндалин;
- похолодание кистей.
Если страдает грудной отдел аорты, могут быть следующие симптомы:
- длительная и мучительная боль за грудиной, отдающая в живот, спину, ребра, руки или шею;
- головная боль;
- дисфагия (затруднение глотания) и охриплость голоса;

Абдоминальная часть поражается чаще и раньше других отделов аорты. Симптомы определяются расположением бляшек и тем, кровоснабжение какой части тела нарушено.
Могут быть следующие проявления:
- отрыжка, изжога, вздутие живота;
- бледность кожи ног, онемение и похолодание стоп;
- нарушение чувствительности ног;
- образование трофических язв на нижних конечностях.
Заболевание долгое время может оставаться незамеченным, и нередко симптомы проявляются уже в критической ситуации, когда возникли опасные для жизни осложнения.
Осложнения
Атеросклероз изменяет такое качество аорты, как прочность. Ее стенки уплотняются, деформируются, теряют эластичность. Что это влечет за собой, становится ясно из понимания принципов работы магистральной артерии.
Каждую секунду аорта продвигает кровь, которую выталкивает сердце. В ответ на повышение давления увеличивается и напряжение в стенках аорты. Благодаря эластичности соединительной ткани, выстилающей стенки сосуда, здоровая аорта способна выдерживать эти нагрузки.
При деформации стенок холестериновыми отложениями они становятся слабее и больше не выдерживают давления крови изнутри. Случаются разрывы, которые оканчиваются внутренними кровотечениями.
Кроме того, атеросклеротические бляшки могут разрушаться. При этом на прежде гладкой внутренней выстилке сосуда они оставляют шероховатый след. Тромбоциты легко цепляются к шероховатым поверхностям, образуя скопления и тромб. Если тромб оторвется, он может полностью закупорить просвет артерии.
Иногда причиной острой закупорки артерии становится содержимое распавшейся холестериновой бляшки; иногда — тромб и бляшка одновременно. В органах формируются очаги некроза (пример этому — инфаркт сердечной мышцы); наступает резкое нарушение кровообращения.
Помимо недостаточности органного и тканевого кровоснабжения возникают и другие осложнения.
К опасным осложнениям относят:
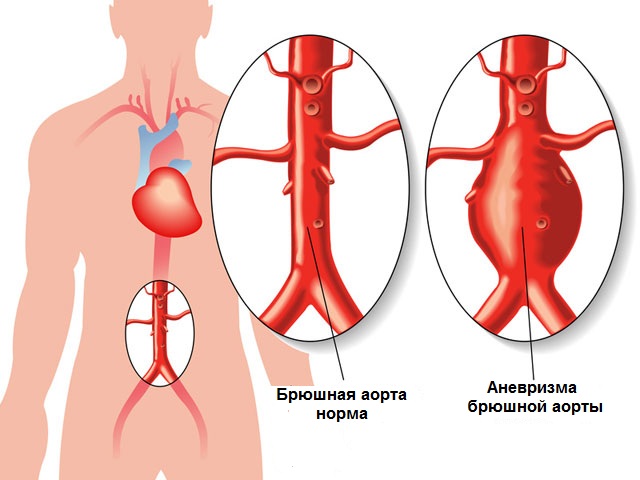
- аневризму аорты;
- расслаивающуюся гематому аорты;
- тромбоз аорты.
Аневризма — это расширение участка аорты, обусловленное слабостью или разрушением ее стенки. Чаще поражается ее верхний отдел. При этом происходит расширение створок аортального клапана, развивается левожелудочковая недостаточность. Кроме того, аневризма грозит внезапным разрывом с кровотечением в забрюшинное пространство или в плевральную полость. Кровотечение нередко становится смертельным.
При гематоме кровь скапливается внутри стенок аорты. Разрыв внутренней оболочки также приводит к кровотечению, что проявляется приступом продолжительной и интенсивной боли в брюшной или шейно-грудной полости. Развивается коллапс, катастрофически снижается кровяное давление.
Тромбоз обычно осложняет стенозирующее течение атеросклероза брюшной аорты, когда бляшкой закупорено более 50 % просвета сосуда. Чаще всего закупорка возникает в районе так называемой бифуркации аорты — области, где она раздваивается на две свои конечные ветви: левую и правую подвздошные артерии.
Наступает острое нарушение кровоснабжения ног, которое сопровождается резкой болью, нарушением чувствительности и движения. Возможно развитие гангрены. Состояние носит название «синдром Лериша».
Диагностика
Для атеросклероза аорты характерна постепенно нарастающая артериальная гипертензия. Возможна асимметрия пульса на конечностях. При прослушивании сердца слышно усиление II тона в точке прослушивания аортальных клапанов (у левого края грудины на уровне III межреберья), над аортой, над местом ее бифуркации. Левый желудочек сердца увеличен.
Аневризма брюшной аорты обнаруживается с помощью глубокой пальпации. Субъективно больной может ощущать сильную пульсацию в животе.
Однако часто заболевание, особенно на начальных этапах, протекает бессимптомно, и обнаруживается при проведении исследований по другому поводу. В других случаях необходимо дифференцировать атеросклероз аорты от других патологий. Поэтому для достоверной диагностики требуется проведение целого ряда исследований.
Лабораторная диагностика
Наиболее ценным является исследование липидного спектра крови, в рамках которого проводится ряд анализов на содержание в ней жироподобных веществ — липидов. Полученные показатели позволяют оценить риск развития или наличия атеросклероза, а также связанных с ним заболеваний сердца.
В таблицы указаны принятые нормы показателей, однако в лабораториях могут быть свои референсные значения.
| Лабораторный показатель | Норма | Что указывает на риск или наличие атеросклероза |
| Общий холестерин | 5,1 ммоль/л |
Превышение показателей |
| Триглицериды | 1,7 ммоль/л | |
| Липопротеиды низкой плотности, ЛПНП («плохой» холестерин) | 4 ммоль/л | |
| Липопротеиды высокой плотности, ЛПВП («хорошая» фракция холестерина) | 1,0 ммоль/л у мужчин и 1,2 ммоль/л у женщин | Снижение показателя. Вывод делают только с учетом «плохого» холестерина. |
При диагностике атеросклероза важна оценка всего комплекса лабораторных показателей. Так, превышение холестерина может указывать не только на атеросклероз, но и на проблемы с почками, сахарный диабет или гипотиреоз. Важна оценка других показателей липидного спектра.
Атеросклероз аорты (что это заболевание связано с повышенным уровнем ЛПНП, видно из таблицы) устанавливается не только по показателям липопротеидов, взятых по отдельности. Имеет значение их соотношение: ЛПВП к ЛПНП. У мужчин эта пропорция в норме составляет 1:4, у женщин — 1,2:4.
ЛПВП «полезны». Они обладают максимальной среди липопротеидов плотностью, поскольку в них содержится больше белка, чем жиров. Эти соединения называют «хорошим» холестерином потому, что они не позволяют откладываться «плохому» холестерину в стенках сосудов и способствуют уменьшению уже формирующихся бляшек.
https://www.youtube.com/watch?v=Yha7KLS6MiE
Инструментальная диагностика
Для проведения диагностики могут быть назначены следующие исследования:
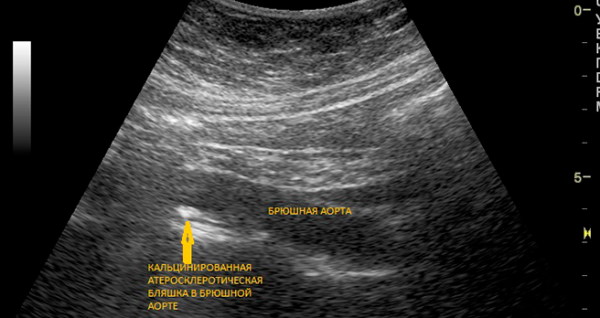
- Ультразвуковая доплерография (УЗДГ). Доплерография является разновидностью УЗИ, но используется для оценки состояния сосудов. Наиболее подробную картину дает дуплексное и триплексное сканирование. Эти разновидности УЗДГ считаются ведущими методами диагностики заболевания сосудов: сканирование позволяет видеть кровоток в режиме реального времени, оценивать диаметр сосуда и структуру бляшки.
- Ангиография, особенно контрастная артериография, позволяет обнаружить точное место и степень сужения артерии. В ряде случаев в ходе исследования может быть выполнена ангиопластика суженного сосуда или поставлен стент.
- Магнитно-резонансная томография (МРТ) дает возможность выявить патологии многих органов, в том числе сердца и сосудов.
- Компьютерная томография (КТ) позволяет заметить аневризмы. Для большей информативности могут быть введены контрастные вещества.
- Электрокардиограмма (ЭКГ). Исследование обычно дополняется результатами УЗИ сердца и аорты.
- Чреспищеводная эхокардиография (ЧПЭхо-КГ) — ультразвуковое исследование сердца из пищевода, которое дает более четкое изображение аорты.
- Рентгенологическое исследование грудной клетки. Позволяет выявить расширение и кальциноз дуги аорты.
Дифференциальный диагноз
Атеросклероз главной артерии необходимо дифференцировать с аортитами — воспалительными поражениями ее стенок. Аортиты вызываются различного рода инфекциями, в том числе бактериальной или сифилитической. На патологию указывает стойкое повышение скорости оседания эритроцитов (СОЭ).
При гематоме аорты требуется дифференциация с инфарктом миокарда. При гематоме на ЭКГ признаки инфаркта отсутствуют.
Наиболее доказательным признаком атеросклероза являются линейные кальцинаты на стенках аорты, которые видны в боковой проекции на рентгенограммах. Хоть это и наиболее поздний симптом, он используется для дифференциации.
Лечение атеросклероза аорты
Лечение атеросклероза начинают с немедикаментозных методов: с диеты и дозированных физических нагрузок. Если должного эффекта добиться не удается, добавляют медикаментозную терапию. При появлении осложнений может потребоваться проведение реконструктивной хирургической операции.
Медикаментозное
Лекарственная терапия направлена на снижение уровня «плохого» холестерина и выведение его из организма.
Применяют гиполипидемические, то есть понижающие липиды, средства:
- Секвестранты желчных кислот (холестирамин). Препараты первого ряда в терапии гиперхолестеринемии. Связывают в кишечнике желчные кислоты, что уменьшает всасывание холестерина и увеличивает его выведение. Таким образом удается снизить до 40 % холестерина.
- Фибраты (гемфиброзил, фенофибрат). Снижают уровень триглицеридов. Эффективны при нормальной концентрации общего холестерина с повышением триглицеридов.
- Статины (флувастатин, симвастатин). Блокируют фермент, участвующий в образовании холестерина и снижают его содержание в атеросклеротических бляшках. Применяют при повышенном уровне холестерина и нормальной концентрации триглицеридов.
- Никотинамид (эндурацин). Направлен на снижение уровня холестерина (до 30 %) и триглицеридов (до 40 %).
Статины и фибраты противопоказаны при нарушении функции почек и печени, беременности и лактации. Никотиновая кислота не применяется при сахарном диабете, подагре и язвенной болезни желудка. Секвестранты не всасываются из ЖКТ, поэтому имеют меньше противопоказаний.
Лекарства подбирают осторожно и поэтапно, переходя от монотерапии с постепенным увеличением дозы к комбинации препаратов.
Во многих случаях снижение уровня атерогенных (приводящих к образованию атеромы, то есть бляшки) липидов приводит к прекращению прогрессирования заболевания, обратному развитию уже имеющихся бляшек.
Назначаются препараты для снижения артериального давления как главного фактора развития осложнений.
Хирургическое
Атеросклероз аорты (что это заболевание опасно такими осложнениями, как разрыв сосуда, рассказано далее в статье) требует хирургического лечения при аневризме больших размеров. Если она маленькая, больному рекомендуется наблюдение с посещением специалистов раз в полгода. Если замечен быстрый рост аневризмы, во избежание разрыва проводят хирургическое лечение.
Пораженный участок замещают протезом аорты, который представляет собой искусственный кровеносный сосуд. Менее инвазивным способом является введение с помощью катетера специального протеза в просвет сосуда. Он крепится к здоровым участкам аорты изнутри, выше и ниже аневризмы. При разрыве аневризмы требуется экстренное хирургическое вмешательство.
Для удаления атеросклеротической бляшки и восстановления объема кровотока проводят другой вид операции: бляшка удаляется через разрез в сосуде, а к месту разреза в качестве заплаты пришивается лоскут.
Диета
Резкое уменьшение количества насыщенных жиров в диете помогает снизить уровень «плохого» холестерина в крови.
Рекомендуется уменьшить или исключить из рациона следующие продукты питания:
- сливочное масло;
- яичный желток;
- твердые сыры;
- колбасы;
- жирное мясо;
- фаст-фуд.
Эти продукты содержат большое количество насыщенных жирных кислот.
Потребность в жирах удовлетворяют за счет пищи, богатой полиненасыщенными жирными кислотами:
- рыба (лосось, скумбрия, сельдь);
- морские продукты;
- жидкое растительное масло (льняное, оливковое, подсолнечное).
Пользу принесет отказ от легкоусвояемых углеводов, в том числе от хлебобулочных изделий из муки высшего сорта. Необходимо снизить массу тела, если есть излишки веса.
Чтобы увеличить уровень ЛПВП в крови, рекомендуется средиземноморская диета. Она позволяет ограничить поступление животных жиров. В дополнение к пище могут быть назначены препараты с омега-3.
Пациентам с аневризмой брюшного участка аорты следует избегать продуктов, вызывающих метеоризм. Газообразование в кишечнике способно спровоцировать разрыв аневризмы.
Физические нагрузки при атеросклерозе
Рекомендуется двигательная активность, соразмерная возрасту и физическим возможностям больного. Дозировку и форму упражнений рекомендует врач общей практики или кардиолог.
Пациентам с аневризмой аорты физические нагрузки вообще противопоказаны, поскольку существует риск ее разрыва.
Прогноз
В медицине прогноз характеризуют как неопределенный. Большое значение имеет эффективность подобранного медикаментозного лечения и успех реконструкции поврежденного участка сосуда хирургическими методами.
Ежегодные профилактические осмотры позволяют своевременно выявить атеросклеротические процессы в аорте сердца и других сосудах. Не вызывает сомнения, что это уменьшает вероятность развития грозных осложнений и, в конечном счете, снижает процент летальности при сердечно-сосудистых заболеваниях.
Виде об атеросклерозе аорты
Малышева про атеросклероз аорты:
https://www.youtube.com/watch?v=-mXkmLbEZVU
