Развитие или обострение хронического холецистита в период беременности обусловлено анатомо-физиологическими изменениями, гормональной перестройкой, агрессивным токсикозом. В частых случаях воспаление желчного пузыря при вынашивании ребенка сочетается с формированием конкрементов в биологическом резервуаре или протоках.
Патогенез
Механизм развития ассоциированного с гестацией холецистита базируется на интенсивной гормональной секреции в комбинации с повышенной механической нагрузкой, создаваемой растущим плодом на анатомические структуры тазовой зоны.
Изменению химического состава желчного секрета способствуют продукты жизнедеятельности инфекционных агентов эндо- или экзогенного происхождения. Существенную роль в патогенетической цепи функционального нарушения играет расстройство моторной функции протоковых стенок.
Холецистит при беременности вызывают проникающие в гепатобилиарную систему гемато- или лимфогенным путем энтеробактерии. Нарушение физико-механических свойств и химического состава желчного секрета называют дисхолией.
Таким изменениям отводят ключевое значение в механизме развития воспалительного процесса. У беременных с сопостовимой частотой встречаются асептическое и инфекционное поражение.
В патологический процесс вовлекаются:
- слизистые мембраны;
- мягкие ткани гепатобилиарных органов;
- паренхиматозная оболочка печени;
- биологические жидкости.
К воспалению приводит смещение анатомических структур под давлением увеличивающейся в размерах матки. В патогенезе заболевания с образованием конкрементов имеют значения 2 независящих друг от друга фактора.
Вследствие гормональной перестройки и биохимических изменений в полость желчного пузыря нагнетается литогенный холестерин. Одновременно повышается вязкость жидкости, затрудняющая отток и приводящая к застойному эффекту.
Образующиеся каменистые фракции раздражающе воздействуют на покрывающую орган мембранную оболочку, что провоцирует воспалительные реакции. Дополнительным звеном патогенетического механизма считается усиленная реабсорбция водного содержимого, имеющая компенсаторное значение.
Причины холецистита у беременных
К развитию воспалительного процесса в желчном пузыре на I, II или III триместре гестации приводят генетическая предрасположенность, врожденные аномалии строения гепатобилиарных органов, особенности рациона.
Часто вызывающие поражение мембранной оболочки биологического резервуара возбудители представлены в таблице.
| Штаммы | Патогенетическая связь с холециститом |
| Эшехерия коли | Грамотрицательная анаэробная бактерия факультативного класса входит в состав естественной кишечной микрофлоры в незначительном количестве. При свойственном для беременности ослаблении иммунной защиты проникает в близко расположенные и отдаленные от зоны первоначальной локализации органы. На желчный пузырь распространяется по печеночной артерии. |
| Стафилококки | Бактериальные агенты условно-патогенной принадлежности, размножаются в анаэробной среде – при полном отсутствии или минимальном объеме кислорода. Оболочку желчного пузыря с одинаковой частотой поражает золотистая, эпидермальная, сапрофитная разновидность стафилококков. Различается только способ проникновения возбудителей. |
| Энтерококки | Обширная группа грамположительных анаэробов, служащих составной частью естественного биоценоза. Эволюционно приспособлены к обитанию в тонком отделе кишечника. Отличительная особенность бактериальной семейства заключается в способности формировать биологические пленочные структуры с токсичным для внекишечных тканей содержимым, что вызывает воспаление. |
| Стрептококки | Ассоциированный с гестацией холецистит провоцируют как гемолитическая, так и негемолитическая разновидность стрептококковых возбудителей. Считаются оппортунистическими инфекциями. Провоцируют воспалительные процессы только в благоприятных физиологических условиях. Таковые возникают в период вынашивания ребенка. |
Холецистит при беременности нередко имеет асептические причины развития. К ним причисляются:
- Повышенная литогенность желчного секрета. На фоне усиленной секреции гормонов эстрогенового ряда нарастает концентрация холестеринового вещества. Воспалительный процесс развивается из-за способности таких соединений угнетать выработку хенодезоксихолевой кислоты.
- Нарушенная моторная функция выделительных протоков. Расстройство провоцирует расслабление прогестероном гладкой мускулатуры, приводящее к угнетению сократительной способности пузырного органа. В результате с 1-го триместра наблюдается застой расщепляющего жиры секрета.
- Смещение или птоз желчного пузыря. Давление матки изменяет естественную анатомическую позицию органов малого таза и брюшного пространства. Компрессионная нагрузка на диафрагму шеечного элемента желчного пузыря препятствует оттоку жидкого содержимого. Застой провоцирует воспаление.
- Рацион питания. Повышение калорийности рекомендованного для беременных меню, избыточное потребление обогащенных белками и быстрыми углеводами продуктов вызывает прибавление массы тела, интенсивное формирование жировых прослоек. Желчь еще больше насыщается холестерином и густеет.
Увеличивает вероятность развития гестационного холецистита гиподинамия. Недостаток двигательной активности замедляет метаболические процессы, что считается предрасполагающим фактором воспаления желчного пузыря.
Признаки и формы
Симптомы зависят от остроты клинической картины.
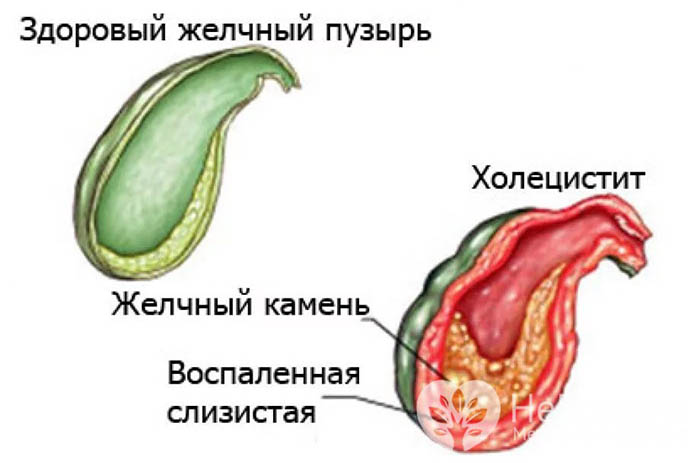
При интенсивном воспалительном процессе и обширном поражении возникают:
- резкие болевые ощущения в межреберном пространстве с правой стороны;
- субфебрильная гипертермия эпизодического характера;
- активное потоотделение;
- побледнение кожного покрова;
- пожелтение глазных склер;
- горький привкус в ротовой полости.
- изжога.
Клинически заболевание часто манифестируется обильным слюноотделением. Периодические тошнотно-рвотные позывы беременные относят на счет развивающегося токсикоза. Низкоинтенсивный воспалительный процесс может длительное время протекать бессимптомно.
Такую форму холецистита устраняют коррекцией рациона и изменением схемы питания. Неосложненная разновидность воспаления желчного пузыря – самая распространенная.
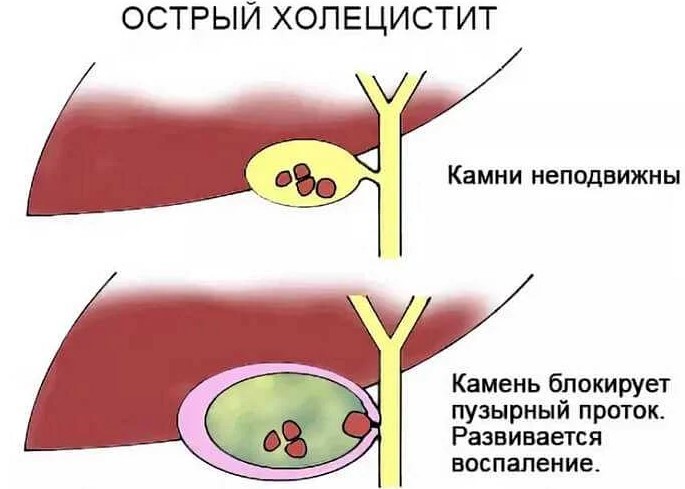
В соответствии с морфологическими характеристиками и типом патологических изменений такой холецистит подразделяют на катаральный и деструктивный, классифицируемый на:
- флегмонозный, протекающий с гнойным компонентом и изъязвлением пузырной оболочки;
- гангренозный, характеризуемый очаговой некротизацией тканей;
- бескаменный, на связанный с образованием конкрементов в выделительных протоках и пространстве биологического резервуара;
- калькулезный, симптоматически проявляющийся тупыми болями в правом подреберье, диспепсическими эффектами, интоксикацией.
Отягощенной форме гестационно-ассоциированного заболевания свойственна обтурация воспаленными тканями желчевыводящих путей, эрозивные деструкции, опасность возникновения локального либо разлитого перитонита. На таком патологическом фоне развиваются признаки панкреатита.
Диагностика у беременных
Бессимптомно протекающий воспаление оболочки желчного пузыря выявляют в ходе проведения периодического комплексного мониторинга состояния пациентки. При возникновении специфических признаков диагностические мероприятия носят целенаправленный характер.

Холецистит выявляют и дифференцируют сочетанием лабораторных проб с инструментальными процедурами.
Наиболее информативные и безопасные при беременности способы диагностического поиска:
- Гематологический тест общеклинического назначения. Анализ венозной крови нацелен на определение лейкоцитарной формулы и скорости оседания эритроцитов, которая увеличивается при любом воспалительном процессе.
- Дуоденальное зондирование. Применяют в клинически сложных ситуациях, при острых симптомах или угрозе выкидыша. Дуоденальное сканирование направлено на оценку динамики движения пузырной желчи. При холецистите в секрете обнаруживают холестериновые кристаллы, кальциевый билирубинат.
- Ультразвуковое сканирование. На диагностическом снимке отчетливо видны очертания органов брюшного пространства и репродуктивного аппарата. УЗИ позволяет выявлять деформационные изменения, окклюзии желчевыводящих каналов, определить объем конкрементов.
- Специфические лабораторные тесты. К таковым относятся определение концентрации связанного билирубина, степени активности щелочной фосфатазы, уровень аланинаминотрансферазы – тканевого и клеточного фермента печени.
Комплексные диагностические мероприятия направлены на дифференцирование воспаления пузырного органа с аппендицитом, панкреатитом и гастродуоденитом, имеющими схожие клинические признаки.
Чем опасен холецистит во время беременности?
В 33% случаев возникает угроза самопроизвольного прерывания гестационного процесса. Опасность представляют преждевременные роды, внутриутробные нарушения плода. Холецистит провоцирует ранний и мучительный токсикоз с трудно купируемыми или неукротимыми рвотными проявлениями.

Интенсивное образование слюнной жидкости, постоянный горький привкус во рту могут длиться до 20-й или 29-й недели вынашивания ребенка. Высок риск присоединения экзогенных инфекций, активизации условно патогенной флоры.
Вклинение образованных конкрементов в ткани шейки желчного пузыря провоцирует гепатобилиарный панкреатит.
Другими опасными состояниями считаются:
- холангит – неспецифическое воспаление выделительных протоков, склонное к хронизации и затрудняющее родовую деятельность;
- острая интоксикация печени, сопровождаемая обменными нарушениями, дистрофическими изменениями, функциональной недостаточностью органа;
- полная или частичная непроходимость кишечника с задержкой пассажа содержимого, обтурацией просветов, спазматическими симптомами;
- поверхностное или диффузное воспаление серозной оболочки брюшных стенок перитонитного типа.
Болевые ощущения влияют на психоэмоциональное состояние женщины, что увеличивает риск самопроизвольного прерывания беременности или возникновения у ребенка аномальных отклонений эмбриогенеза.

Заболевание опасно патологическими родами с нарушением координированности, ритмической силы и сократительной способности маточного миометрия, что приводит к гипоксическим нарушениям плода, повышает риск инфицирования младенца.
Медикаментозное лечение
Выбор терапии затрудняют ограничения гестационного периода. Состав и схему медикаментозного лечения назначают индивидуально с учетом клинической картины, анамнеза и личной переносимости пациентки. Используют желчегонные средства, стимулирующие образование и отток секрета.
Холецистит при беременности лечат Аллохолом или Панкреатитом. Такие лекарства эффективны для устранения дискинезии выделительных каналов на ранних стадиях гестационного процесса. Моторную функцию восстанавливают расслабляющими или тонизирующими гладкую мускулатуру фармацевтическими продуктами.
На поздних сроках вынашивания ребенка применяют комбинированные средства с содержание стимулирующих пищеварительную деятельность ферментов. В состав комплексной медикаментозной терапии стандартно добавляют холикинетические препараты на основе магниевого сульфата, ксилита или сорбитола.
Такие лечебные средства обладают умеренным спазмолитическим эффектом. Для подавления болезненных симптомов применяют Дротаверин в таблетках, назначают внутримышечные или внутривенные инъекции Папаверина. Рвотный рефлекс купируют Метоклопрамидом. Эрадикацию патогенной флоры выполняют антибиотиками.

На I триместре допускается применение антибактериальных средств пенициллиновой группы, на II и III – цефалоспориновой. Обязательно учитывают чувствительность штаммов. В период беременности нежелательны антибактериальные средства широкого спектра действия.
Безопасное лечение
Отсутствие вреда для матери и ребенка обеспечивает правильный подбор медикаментов.
При субклиническом протекании воспалительного процесса целесообразно применять лекарственные средства категории:
- миотропных спазмолитиков системного действия;
- минерализованных питьевых растворов;
- желчегонных препаратов на растительной основе;
- нестероидных противовоспалительных медикаментов.
Назначаемые препараты должны иметь соответствующих профиль безопасности и пройти надлежащие клинические исследования. Сравнительно безвредными методами лечения гестационного холецистита считаются физиотерапевтические процедуры.
Для устранения воспалительного процесса и облегчения оттока желчной жидкости используют:
- Лечебную физкультуру. Такой комплекс направлен на активизацию естественных физиологических реакций, укрепление мышц тазового дна, активизацию кровообращения. Лечебная гимнастика стимулирует дыхательную деятельность, улучшает питание воспалительного очага.
- Теплые ванны. Воду насыщают минерально-витаминными веществами в растворенном виде. Процедура расслабляет спазмированные гладкие мышцы оболочки желчного пузыря, интенсифицирует метаболические процессы. Мероприятие следует проводить под контролем профильного специалиста.
- Магнитотерапия. Воздействие магнитными полями обладает выраженными противовоспалительными и противоотечными свойствами. Процедура расширяет сосудистые стенка, угнетающее влияет на бактериальных возбудителей. Магнитотерапия безопасна как для женщины, так и для вынашиваемого ребенка.
- Ультразвуковое воздействие. Оказывает обезболивающее влияние, что позволяет надежно купировать пароксизмы без применения токсичных анальгетиков. Процедура дополнительно стимулирует кровоснабжение, исключая развитие внутриутробной гипоксии плода.
Безопасность лечения базируется на точной дозировке лекарственных препаратов, применении фармацевтических средств без тератогенной активности, проведении физиотерапевтических процедур под постоянным контролем профильного специалиста.
Народные методы
Такие способы разрешено использовать только по согласованию с лечащим врачом. Некоторые народные методы способны нанести вред развивающему в утробе ребенку. Желчегонными свойствами обладает отвар бессмертника с кукурузными рыльцами.

Холецистит при беременности лечат перечной мятой и настойкой семян укропа, которые:
- устраняют спазм гладкой мускулатуры;
- расслабляют сфинктер желчного пузыря;
- улучшают функции поджелудочной железы;
- расширяют просвет печеночной артерии;
- разжижают пищеварительный секрет, что облегчает последующий отток.
Для приготовления народного средства используют семена огородного укропа. На 0,5 л кипятка достаточно засыпать 2 ст. л. сырья, чтобы получить требуемую концентрацию. Смесь размешивают и 10-15 мин. проваривают на малом пламени газовой конфорки.

После остывания до комфортной температуры настойку отфильтровывают сквозь марлю. Средство принимают по 100 мл 3-4 раза в день на протяжении месяца. Желчегонными свойствами обладает травяной чай с аптечной ромашкой, плодами шиповника, молотым корнем барбариса.
Смешанные в равных пропорциях ингредиенты заливают кипятком и настаивают 40-60 мин. в герметично закрытой посуде. Средство пьют по 80 мл 3 раза в сутки на протяжении 14-21 дней. Продукт не вызывает побочные эффекты и абсолютно безопасен для развивающегося в утробе ребенка.
Питание и диета
Строгие гастрономические ограничение показаны при активном воспалительном процессе в пузырном органе.
Схема питания предусматривает:
- частый прием пищи дробными порциями – 5-6 раз в день;
- исключение из меню жареных, соленых и острых блюд,
- отказ от газированных напитков, приправ и специй;
- ограничение потребления соли до возможного минимума.
Еда должна быть теплой, жидкой или пастообразной консистенции. Под запретом маринованные продукты, копчености, сдобная выпечка. Из меню исключают бобовые каши, шоколад, сырые овощи с фруктами. Запрещено потреблять черный чай, крепкий кофе, напитки и продукты с синтетическими красителями, вкусовыми добавками.
Слишком жесткая диета при беременности нецелесообразна из-за повышенной потребности женского организма и эмбриона в питательных веществах. Рацион должен быть сбалансированным. Холецистит требует приготовления блюд на паровой бане или способом варки. Предпочтение отдают легкой для усвоения пище.
