Синдромом диабетической стопы (СДС) чаще всего развивается в качестве осложнения сахарного диабета. Состояние характеризуется последствиями (грибковая инфекция, некроз или отмирание тканей и другое).
В запущенных случаях требуется ампутация ноги. Поэтому необходимо заранее изучить понятие диабетической стопы, признаки синдрома и способы его лечения при помощи лекарственных препаратов.
Что такое диабетическая стопа и особенности протекания симптомов
Диабетическая стопа (лечение препаратами включает в себя регулярное использование антисептических растворов) – это заболевание, которое развивается по разным причинам.
К ним относится:
- Нейропатия. Представляет собой расстройство нервной системы. Заболевание связано с повреждением мелких сосудов при диабете.
- Ангиопатия. При сахарном диабете происходит повреждение (утолщение стенки и нарушение её проницаемости) сосудов. Микроангиопатия – это поражение, которое затрагивает мелкие сосуды (сетчатки, почек), встречается в 90% случаев. Макроангиопатия – повреждение крупных сосудов (нижние конечности, сердце).

Дополнительно выделяют факторы риска, при наличии которых (одного или нескольких пунктов) повышается вероятность появления СДС:
- Длительное течение сахарного диабета, так как он способствует повышению травматизации, развитию гнойно-некротического процесса.
- Артериальная гипертензия. Заболевание характеризуется повышенным артериальным давлением – систолическое более 140 мм.рт.ст., диастолическое превышает 90 мм.рт.ст.
- Атеросклероз. Под заболеванием понимается сосудистая патология, которая развивается из-за нарушенного липидного и белкового обмена. Болезнь сопровождается отложением холестерина и некоторых фракций липопротеидов в просвете артерий.
- Неудобная обувь. Изменение нагрузки стопы может быть связано с различными дефектами. К примеру, неправильно подобранный размер обуви, высокие каблуки.
- Излишняя масса тела. При этом происходит увеличение нагрузки на суставы стопы.
- Микротравмы. К примеру, появление порезов при неправильном выполнении педикюра, укус животных.
- Пренебрежение к гигиене. Если на коже есть большое количество патогенных микроорганизмов, нельзя исключать воспаление покрова.
- Увеличенный эпидермис. Процесс связан с нарушенным обменом веществ из-за сахарного диабета (если заболевание присутствует). Под утолщённой кожей изменяется микроциркуляция, возможен некроз.
- Злоупотребление вредными привычками. Курение, алкогольные напитки и наркотические вещества негативно влияют на весь организм. При наличии сахарного диабета усугубляется его течение.
- Возрастная категория. СДС чаще всего развивается у людей старше 50 лет, которые проживают в одиночестве, находятся в депрессии и ведут неподвижный образ жизни.
- Наличие язвы конечности или ампутации в истории болезни. Это указывает на нарушенное кровоснабжение у человека.
- Инфаркт миокарда и тромбоз в истории болезни.
- Сильная сухость кожи.
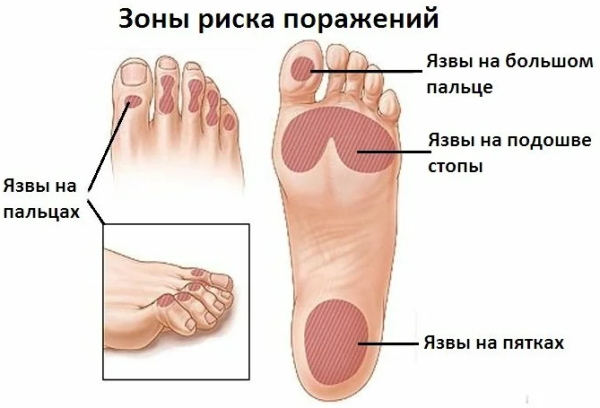
У СДС есть классификация, разновидности заболевания указаны в таблице:
| Название | Описание |
| Ишемическая | Возникает при ангиопатии. В качестве характерных признаков выделяют плохую циркуляцию крови по сосудам ног, в результате заметна отёчность конечностей. Дополнительно изменяется цвет кожи, покров становится бледным, а при ходьбе человек ощущает сильную боль.
Данная разновидность может характеризоваться язвами с неровными краями. Чаще всего они появляются на пальцах ног, при прикосновении к поражённому месту возникает дискомфорт. Язвы не сопровождаются мозолями. Кожный покров холодный на ощупь. |
| Нейропатическая | Появляется на фоне нейропатии. Данная разновидность характеризуется поражением нервных окончаний. В результате нарушается чувствительность, кожный покров на ногах трескается и становится сухим. Нельзя исключать развитие плоскостопия и других ортопедических патологий. Дополнительно допускаются парестезии (онемение, «ползанье насекомых», покалывание) ног.
Нейропатическая диабетическая стопа может характеризоваться язвами, которые имеют ровные края. Чаще всего образования появляются на ступне. При хождении болевые ощущения в ногах отсутствуют. Кожа краснеет, конечность горячая на ощупь, но эти симптомы могут отсутствовать. |
| Нейроишемическая (смешанная) | Комбинация ишемической и нейропатической диабетической стопы. При данной разновидности поражаются нервы и сосуды. Форма СДС представляет опасность, так как болевые ощущения могут быть слабыми или отсутствовать. Чаще всего люди посещают врача, когда язва становится большой и в тканях развиваются необратимые изменения.
Нейроишемическая форма имеет быстрое течение. Язва, которая образовалась на ступне, распространяется на соседние ткани и проникает в глубокие слои кожи. Часто СДС характеризуется присоединением грибковой или бактериальной инфекции. Нейроишемическая форма сопровождается отёчностью, дополнительно нельзя исключать деформацию стопы. В результате изменяется походка, человек ведёт малоактивный образ жизни. |
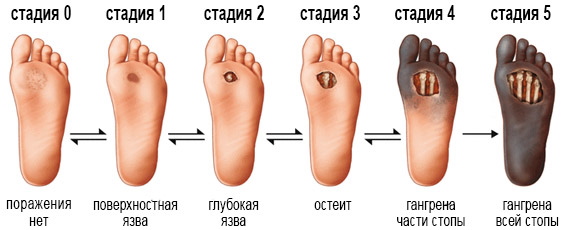
У СДС существуют стадии:
- 0 стадия. В этом случае изменяется стопа, то есть образуются мозоли и натоптыши. Дополнительно кожа бледнеет и становится холодной. На данной стадии язвы отсутствуют.
- 1 стадия. Характеризуется образованием язв на покрове. При этом подкожно-жировая клетчатка, мышечная ткань и сухожилия не затронуты.
- 2 стадия. Проникновение язвы в мягкие ткани. Дном образования считают сухожилия и кости.
- 3 стадия. Проникновение язвы в кости. В результате нельзя исключать развитие воспаления (остеомиелит).
- 4 стадия. На ограниченном участке стопы (чаще всего на пальцах) развивается гангрена. Об этом может свидетельствовать изменение окраса кожи, покров становится чёрным или тёмно-синим. Размер гангрены небольшой, есть чёткие контуры.
- 5 стадия. Происходит распространение гангрены на всю стопу, а также она может локализоваться выше (на голени).
Классификация препаратов для лечения диабетической стопы
Диабетическая стопа (лечение препаратами включает в себя применение антибиотиков) требует медикаментозной терапии. Для каждой разновидности СДС существует своя классификация средств.
Для нейропатической диабетической стопы
При нейропатической форме диабетической стопы рекомендуется использовать следующие лекарственные препараты:
- противомикробные (обработка при язве);
- антибактериальные (при инфицированной язве или её высокой вероятности);
- улучшающие регенерацию (ранозаживление) кремы и мази;
- метаболические;
- антиагреганты;
- компенсирующие уровень глюкозы.
Для ишемической диабетической стопы
Ишемическая диабетическая стопа подразумевает назначение медикаментов разных групп:
- противомикробные;
- антибактериальные;
- вазоактивные;
- крема и мази;
- антиагреганты;
- компенсирующие уровень глюкозы;
- восстанавливающие кровоток в нижних конечностях.
Для нейроишемической диабетической стопы
При диабетической стопе врачи могут назначить комплекс из препаратов, применяемых при нейропатической и ишемической форме СДС.
Медикаментозное лечение болезни
Принимать медикаменты необходимо только по рекомендации специалиста. Врач учитывает причину диабетической стопы, симптомы, индивидуальные особенности организма.
Антибактериальное лечение
Диабетическая стопа (лечение препаратами подразумевает обязательное применение антиагрегантов) – это заболевание, при котором важно использовать антибактериальные средства. Их назначают, если язва инфицирована или есть большая вероятность данного процесса. Антибиотики борются с патогенными микроорганизмами.
При СДС применяют медикаменты, указанные в таблице:
| Название | Дозировка |
Эритромицин таблетки 250 мг |
Количество подбирается индивидуально. Но чаще всего взрослым назначают препарат по 1 – 4 г в сутки.
Дозировка для детей:
Кратность применения – 4 раза в день. Курс терапии – от 5 до 14 дней. |
Амоксиклав |
Дозирование зависит от формы выпуска препарата:
|
Вильпрафен |
Дозирование для взрослых и детей старше 14 лет – по 500 мг 2 – 3 раза в день. Курс терапии – от 5 до 21 суток. |
Кремы и мази
Диабетическая стопа, лечение препаратами которой может быть малоэффективным, редко поддается действию препаратов в форме кремов и мазей. Они зачастую используются для ухода за ногами. Прежде чем применять средство, следует нанести антисептический раствор. Далее ногу нужно обработать препаратом, который улучшает заживление тканей.
Медикаменты указаны в таблице:
| Название препарата | Дозировка |
| Солкосерил | Гель рекомендуется наносить на язву с мокнутием 2 – 3 раза в сутки. После эпителизации (образование кожи в месте её повреждения) следует применять мазь. |
| Бепантен | Наносить 1 – 2 раза в сутки. Крем нужно немного втирать в кожу. Мазь не требует выполнения данного пункта. |
| Д-пантенол | Крем или мазь рекомендуется наносить 1 раз в сутки. |
Влияющие на метаболизм препараты
Диабетическая стопа – это заболевание, лечение которого предусматривает применение препаратов, влияющих на метаболизм. Медикаменты называются метаболическими. Эффект от применения – снижение концентрации глюкозы, регулирование липидного и углеводного обмена. Дополнительно улучшается функциональность печени.
Данная группа средств уменьшает прогрессирование нейропатической диабетической стопы, устраняет симптомы заболевания.
Метаболические препараты указаны в таблице:
| Название препарата | Дозирование |
Берлитион |
Количество препарата зависит от формы выпуска:
|
Октолипен |
Применение препарата зависит от формы выпуска:
|
Тиогамма |
Медикамент необходимо использовать в следующей дозировке:
|
Антиагреганты
Группа препаратов применяется для профилактики заболеваний сердца и сосудов (тромбоз, острая недостаточность сердца и другое), если присутствуют факторы риска (сахарный диабет, повышенное давление, вредные привычки).
Дополнительно антиагреганты уменьшают вероятность повторного инфаркта миокарда, тромбоза сосудов, гангрены (при диабетической стопе).
Часто назначаемые препараты указаны в таблице:
| Название медикамента | Дозирование |
Кардиомагнил |
Количество препарата:
Длительность использования препарата устанавливает врач. |
Тромбо АСС |
Количество препарата:
|
Аспирин Кардио |
Дозирование препарата:
Если человек забыл принять препарат, чтобы не удвоить дозировку, не нужно выпивать таблетку, если приближается время применения следующей. |
Вазоактивные средства
Медикаменты расширяют сосуды, улучшают кровообращение.
Вазоактивные средства указаны в таблице:
| Название средства | Дозировка |
| Трентал | Рекомендуемая доза препарата – 1 таблетка (100 мг) трижды в день. Затем количество медленно повышают до 2 таблеток (200 мг) 2 – 3 раза в день. Максимальная дозировка в сутки – 1200 мг. |
| Вазонит | Чаще всего препарат назначают по 1 таблетке (600 мг) дважды в сутки (с утра и вечером). Максимальная дозировка в сутки – 1200 мг. |
Обработка трофической язвы
Диабетическая стопа (лечение препаратами предусматривает использование вазоактивных средств) – заболевание, при котором нужна обработка язвы. Для этого применяются медикаменты, обладающие противомикробным действием.
Они указаны в таблице:
| Название средства | Дозирование |
Мирамистин |
Необходимо орошать трофическую язву 2 – 3 раза в сутки. Курс – от 3 до 5 дней. Самым эффективным методом применения средства считается дренирование раны, но при этом суточный расход препарата может доходить до 1 л. |
| Хлоргексидина биглюконат (водный раствор) | Средство рекомендуется наносить на поражённое место по 5 – 10 мл 2 – 3 раза в сутки. |
Фурацилин |
Перед применением препарата необходимо растворить 1 таблетку (20 мг) в 100 мл кипячёной или дистиллированной воды. Чтобы ускорить приготовление, можно использовать горячую жидкость. Затем необходимо дождаться остывания раствора. Далее можно орошать рану препаратом или накладывать на поражённое место марлевую салфетку, пропитанную средством. Частота применения – от 2 до 3 раз в сутки. |
Компенсация уровня глюкозы
Так как СДС чаще всего является осложнением сахарного диабета, необходимо лечение, которое снизит уровень глюкозы. Для этого применяют инсулин либо противодиабетические препараты. Первый вид терапии используется при сахарном диабете 1 или 2 типа (в случае неэффективности медикаментов).
А также инсулин назначают при неотложных состояниях, хирургических вмешательствах.
Противодиабетические медикаменты чаще всего выписывают при сахарном диабете 2 типа. Препараты регулируют активность инсулина и восприимчивость тканей организма к нему. Медикаменты данной группы выписывают людям, у которых в организме гормон вырабатывается самостоятельно, но в недостаточном количестве.
Противодиабетические препараты указаны в таблице:
| Название препарата | Дозирование |
Сиофор |
Следует начать приём препарата в дозировке 500 мг в сутки – это 1 таблетка по 500 мг или 1/2 таблетка по 1000 мг. Возможно назначение 850 мг в сутки. Спустя 10 – 15 дней количество препарата постепенно увеличивают до 500 мг 3 – 4 раза в сутки, 850 мг 2 – 3 раза в день, 1000 мг 2 раза в сутки. Максимальная дозировка в сутки – 3000 мг. |
Манинил |
Количество зависит от дозировки препарата:
|
Глибомет |
В начале терапевтического курса следует принимать 1 – 3 таблетки в сутки. Затем дозировка увеличивается до той, которая рекомендована специалистом. Максимальное количество препарата в сутки – 6 таблеток. |
Восстановление кровотока в нижних конечностях
Для восстановления кровотока применяются препараты, которые нормализуют показатели артериального давления:
- Ингибиторы ангиотензин-превращающего фермента (АПФ). Препараты блокируют сужение сосудов. К группе относится Энап, Капотен, Энам.
- Антагонисты кальция. Средства предотвращают или купируют приступ стенокардии, улучшают кровоснабжение миокарда. Дополнительно медикаменты снижают артериальное давление, уменьшают нагрузку на сердце и потребность органа в кислороде. А также препараты устраняют сужение почечных артерий, нормализуют ритм сердца, предотвращают слипание тромбоцитов. К группе относится Верапамил, Коринфар, Дилтиазем.
- Диуретики. Препараты данной группы ускоряют выведение жидкости из организма, устраняют отёки. К диуретикам относится Гидрохлортиазид, Диувер, Лазикс.
- Гиполипидемические (статины). Медикаменты снижают уровень липопротеидов низкой плотности. Группа применяется для лечения повышенного холестерина в крови. К гиполипидемическим средствам относится Симвастатин, Розувастатин, Аторис.
Дозировка и способ применения препаратов назначается индивидуально.
Правила ухода за ногами при патологии
При СДС необходимо соблюдать правила ухода на ногами, они включают в себя следующие пункты:
- Правильный подбор обуви. Из-за потери чувствительности человек может носить тесную и неудобную обувь. Со временем покров повреждается. Правильно подобранная обувь должна быть выполнена из натуральной и мягкой кожи, причём внутри не допускаются грубые швы (нужно проверять рукой). Можно подбирать обувь по картонной заготовке (контур ноги нужно обвести на бумаге). Следует регулярно менять обувь, а не носить её долгое время. Дополнительно рекомендуется исключить использование чужих предметов гардероба. Приобретать обувь лучше в конце дня, когда нога имеет максимальный размер. А также следует исключить покупку рано утром.
- Осмотр. Следует ежедневно обращать внимание на кожный покров ног. Выполнение пункта позволяет выявить язву сразу при её появлении.

- Мытьё и просушивание нижних конечностей. Процедуры необходимо выполнять ежедневно.
- Контроль температуры воды. Если чувствительность ног нарушена, следует исключить приём горячих ванн, применение грелки. Это связано с возможностью ожога.
- Выбор обуви по погоде. Переохлаждение может негативно отразиться на состоянии кожного покрова нижних конечностей.
- Осмотр обуви. Необходимо ежедневно выполнять этот пункт, чтобы выявить мелкие предметы (камни, бумага и другое). Если они присутствуют в обуви длительное время, это негативно отражается на состоянии кожного покрова. А также при наличии мелких предметов могут образовываться трофические язвы.
- Своевременная смена носков. Они должны быть из натуральных тканей и без тугой резинки. Смена носков должна осуществляться 2 раза в сутки.
- Ношение обуви. Запрещается ходить босиком, так как увеличивается вероятность грибковой инфекции, которая может попасть в раны на коже.
- Применение спиртовых растворов. К примеру, Йод, Бриллиантовый зелёный, Перманганат калия (марганцовка) нельзя наносить на кожу. Для ухода за покровом лучше использовать водные растворы.
- Уход за мозолями и натоптышами. Если образования присутствуют, следует исключить их удаление ножницами с острыми концами. Когда у человека снижена чувствительность, он может срезать кожу, далее появятся раны. Для удаления лучше обратиться к специалисту.
- Уход за ногтями. Следует обрезать ногти по прямой линии, нельзя закруглять уголки.
Что делать, если лекарства не помогают?
Если эффект от использования лекарственных препаратов отсутствует, возможно применение следующих методов лечения:
- хирургическое лечение;
- лечебная физкультура;
- массаж;
- физиотерапия (электрофорез, магнитотерапия и другое);
- народные рецепты – применяются в комплексе с другими методами лечения, направлены на замедление прогрессирования заболевания.
Синдром диабетической стопы чаще всего появляется в качестве осложнения сахарного диабета. Из симптомов заболевания выделяют сухость и шелушение кожи, трофические язвы. Для лечения СДС применяют лекарственные препараты из разных групп – к примеру, антибиотики, противомикробные.
Если медикаменты неэффективны, используют другие методы лечения (операция, физиотерапия). При диабетической стопе могут появляться различные последствия (ампутация конечности, отмирание тканей), поэтому следует уменьшить вероятность осложнений. Для этого необходимо придерживаться рекомендаций специалиста.
Видео: диабетическая стопа
Доктор Мясников о диабетической стопе:
https://www.youtube.com/watch?v=cr6BRyicl_0&pbjreload=101


Мне врач говорил, что резкие скачки сахара могут к чему угодно нехорошему привести…поэтому даже диабет.стопа может считаться каким-то цветочком. По сравнению с гнойными ранами, например. Я регулярно таблетки олиджим принимаю. Они держат сахар в норме и поддерживают здоровье поджелудочной. Так можно не бояться, что какие-то осложнения возникнут.