Каждый возрастной этап жизни представительниц прекрасной половины человечества вносит определенные коррективы в женскую репродуктивную систему, предназначенную для вынашивания и рождения детей.
Закладка, развитие и созревание системы органов, обеспечивающей продолжение человеческого рода, берет свое начало во внутриутробном периоде. А после рождения она проходит несколько стадий анатомо-физиологических изменений, что делает ее уникальной в сравнении с другими жизненно важными системами, которые формируются и функционируют с момента рождения до смерти.
Особенности физиологии женщины, нюансы функционирования репродуктивной системы, в зависимости от времени онтогенеза, и общую информацию о здоровье, — важно знать каждой взрослой представительнице прекрасной половины человечества.
Период полового созревания
В медицине этот период имеет еще одно название – пубертат (от латинского pubertatis – половая зрелость). На данном этапе своей жизни девочке предстоит столкнуться с первыми серьезными физическими и гормональными перестройками организма. Даже при отсутствии отклонений в развитии, в период полового созревания она может стать эмоционально нестабильной.

Для такого состояния характерны быстрые перемены настроения, неконтролируемый смех или плач в ответ на сильные чувства, повышенная раздражительность, вспышки гнева, снижение самооценки. Бесперебойная работа всей женской репродуктивной системы, а также период пубертата, находится под контролем лютеинизирующего гормона.
Расположен он в передней доли гипофиза, и отвечает за выработку прогестерона и тестостерона – мужских и женских половых гормонов. Начало полового созревания у девочек начинается тогда, когда эти биологически активные вещества, вырабатывающиеся клетками эндокринных желез, дают старт развитию яичников.
Парные женские половые железы, расположенные в полости малого таза и выполняющие генеративную функцию, высвобождают гормон эстроген. Под его влиянием происходит рост молочных желез, изменение конституции с формированием пропорций и особенностей частей тела по женскому типу.
Женская физиология в процессе пубертата подвергается физическим и гормональным изменениям в 2 этапа:
- Пресексуальная фаза, наступающая в возрасте 9-10 лет и заканчивающаяся в 13-15-летнем возрасте. Вступая в активную фазу своего развития, организм подвергается резкому скачку в росте, у девочек начинает расширяться таз, приобретая более округлую форму бедер и ягодиц, нежели у мальчиков. Отмечается увеличение молочных желез, оволосение поверхности тела, расположенной над лобковой костью в передней части таза. Волосы начинают расти также в подмышечных впадинах, на ногах, вдоль наружных половых губ. Стоит отметить, что преждевременное развитие груди у девочек (в возрасте до 8 лет) или отсутствие малейших ее признаков в 12-13 лет – это серьезный повод для консультации с гинекологом и эндокринологом. Такое явление характерно для персистирующих доброкачественных образований яичников; врожденного или нелеченого эндокринологического заболевания, проявляющегося недостаточностью выработки гормонов щитовидной железы; пороков развития первичной половой клетки.
- Пубертатная фаза. Наступает в 13-15 лет и длится на протяжение 3-4 лет. Рост костно-мышечных и других систем организма постепенно замедляется, телосложение формируется окончательно, происходит первая менструация, дающая старт ежемесячной регуляции биологических процессов, связанных с гибелью яйцеклетки, отторжением внутренней слизистой оболочки тела матки.

Поскольку гормональный фон девочек-подростков в возрасте 15-17 лет еще не совсем стабилен, вторые месячные могут наступить через 2-3 месяца, и это абсолютно нормальное явление. Индивидуальный менструальный цикл устанавливается примерно через 6-12 месяцев.
Женская физиология устроена таким образом, что выделения в неменструальные дни цикла в период полового созревания являются нормальным физиологическим процессом. При отсутствии инфекций во влагалище, выделения должны быть водянистыми и слизистыми, без запаха и цвета (в качестве исключения – слегка белый оттенок).
При вагинальной инфекции выделения могут приобретать сероватый, зеленоватый, желтоватый цвет, а также неприятный или рыбный запах.
Патологии, возникающие в период полового созревания
Случаи серьезных гинекологических заболеваний у девочек до 10 лет встречаются крайне редко. Единственной проблемой может быть вульвит – болезнь воспалительного характера, которая поражает слизистые и мягкие ткани, покрывающие наружные половые органы (вульву).
Затронуты могут быть не только малые и большие половые губы, но и преддверие влагалища, внешнее отверстие мочеиспускательного канала, клитор.

Причины развития вульвита следующие:
- паразитарные патологии, вызванные гонококками и хламидиями, гельминтозы;
- повреждение мягких тканей вульвы инородными предметами и веществами (травой, песком, землей, мелкими насекомыми);
- нерациональный прием антибиотиков;
- заболевания, вызываемые расстройством одной или нескольких эндокринных желёз;
- болезни иммунной системы, характеризующиеся снижением способности организма противостоять инфекциям;
- нехватка витаминов/минералов из-за нарушения метаболизма;
- проблемы с циркуляцией крови из-за слишком тесного нижнего белья;
- несоблюдение интимной гигиены.

Из характерных признаков вульвита можно выделить покраснение и отечность кожи наружных половых органов, расчесы, мелкие открытые раны, зуд, жжение, боль в области воспаления, влагалищные выделения с неприятным запахом. Тяжелой эндокринной или генетической патологией пубертатного периода у девочек является позднее (после 16-ти лет) проявление вторичных половых признаков из-за нехватки гонадотропных гормонов (гипогонадизм).
На ее фоне развивается чрезмерный рост волосяного покрова у подростков женского пола на участках тела, более типичных для характера оволосения у мужчин (к примеру, нижняя часть живота, спина, борода, усы). Позднее половое развитие также характеризуется отсутствием ежемесячных маточных кровотечений, гипомастией (недоразвитием, невыраженностью молочных желез).
Период половой зрелости
Главная особенность физиологии представительниц прекрасной половины человечества заключается в том, что, начиная с 18-20 лет, девушка уже способна выполнять специфическую женскую функцию – вынашивание и рождение ребенка. Возраст с 18 до 35 лет, согласно рекомендациям Всемирной организации здравоохранения, считается наиболее благоприятным периодом для реализации репродуктивного потенциала.
Одним из основных признаков половой зрелости является пробуждение в девушке целого комплекса желаний и связанных с ними переживаний, имеющего в своей основе биологические инстинкты, направленные на воспроизведение жизни.
Говоря простыми словами, в ней просыпается либидо, желание нравиться противоположному полу. Если в подростковом возрасте девочка была неким угловатым и неловким «гадким утенком», то в период половой зрелости она превращается в девушку с выраженными чертами женственности.

Есть несколько факторов, влияющих на формирование половозрелого периода:
- Геномный импринтинг, действие которого отличается в зависимости от того, отец или мать передали их ребенку. К примеру, дата наступления первой менструации является наследуемым признаком, и если смотреть на этот факт с генетической точки зрения, то связан он может быть с повышенным риском ожирения, инсулинорезистентным сахарным диабетом, патологиями сердечно-сосудистой системы и злокачественными новообразованиями, исходящими из эпителиальных клеток груди.
- Общее состояние функциональных возможностей органов и систем организма. Важно обращать внимание на то, есть ли у девочки хронические заболевания, и в каком состоянии находится система биологических структур и процессов организма, гарантирующих его защиту от инфекционных агентов и ядов биологического происхождения.
- Наличие или отсутствие душевного волнения или нервного напряжения. Психоэмоциональный фон крайне важен: в условиях частых стрессовых ситуаций половая зрелость наступает позднее.
Менструальный цикл половозрелой женщины разделяется на 3 основные фазы.
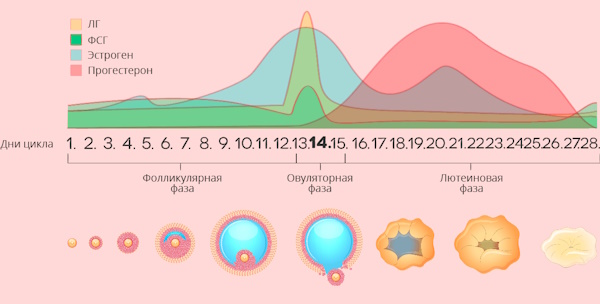
В каждой из них принимают участие различные органы репродуктивной системы:
|
Фаза |
Особенности |
| Фолликулярная | Начинается в первый день менструальных выделений и характеризуется тем, что в наполненных жидкостью мешочках (фолликулах) яичников активируется процесс созревания сразу нескольких яйцеклеток. Происходит это под влиянием фолликулостимулирующего гормона (ФСГ) гипофиза. |
| Пролиферативная или овуляторная | На длительность этой фазы влияют индивидуальные особенности женского организма. Здесь яйцеклетка выходит из яичника в результате разрыва фолликула, и движется в сторону матки благодаря сокращениям гладкой мускулатуры фаллопиевой трубы и эпителия ее слизистой оболочки, включающего в себя клетки двух типов: реснитчатые и секреторные. Овуляторная фаза делает возможным процесс зачатия, именно поэтому потенциальные родители занимаются скрупулезным подсчетом дней, наиболее подходящих для зачатия. |
| Лютеиновая или секреторная | Наступает на 15-28 день менструального цикла, и длится обычно 13-16 дней. Описать эту фазу можно, как период времени между овуляцией и либо началом беременности, либо наступлением менструального кровотечения. На месте разорванного фолликула формируется временное гормонально-активное образование, вырабатывающая гормон прогестерон. Он способствует остановке роста эндометрия и подготовке матки к возможной имплантации оплодотворенной яйцеклетки. |
Женская физиология устроена таким образом, что пока уровень прогестерона находится в пределах 16, 3-58, 9 нмоль/литр, месячные не начнутся. Кроме того, стероидный гормон, основной функцией которого является подготовка организма женщины к беременности, оказывает определенное влияние на иммунитет.
Когда ядро сперматозоида сливается с ядром яйцеклетки, и происходит оплодотворение, женское тело воспринимает плодное яйцо, как чужеродный объект, и пытается отторгнуть его. Прогестерон в достаточном количестве способствует «успокоению» иммунной системы и служит защитным механизмом для эмбриона в первые месяцы беременности, позволяя ему должным образом закрепиться в матке.
Период перименопаузы и постменопаузы
Перименопауза и постменопауза представляют собой стадии климактерического периода – того этапа жизни женщины, когда циклические изменения в органах репродуктивной системы постепенно исчезают, и организм теряет способность к овуляции и беременности. Характеризуются замедленным обменом веществ, снижением уровня стероидных половых гормонов – эстрогенов, синтез которых осуществляется фолликулярным аппаратом яичников.
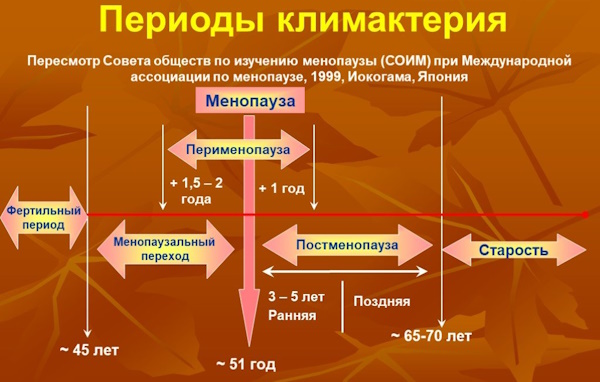
Что касается перименопаузы, то начаться она может в возрасте от 45 до 55 лет, то есть от момента проявления первых признаков климакса до последнего самостоятельного менструального цикла. Самыми первыми на угасание функции яичников реагируют нервная система, внутренняя часть репродуктивной системы, грудь. Затем подключаются кровеносные сосуды, соединительная ткань, выполняющая структурообразующую, защитную и трофическую функции, почки и мочевыводящие пути.
Для перименопаузы характерна следующая симптоматическая картина:
- повышенное потоотделение, возникающее время от времени или присутствующее постоянно;
- ощущение сильного жара, причиной которого не являются внешние источники (приливы могут длиться от нескольких месяцев до 4 лет);
- масталгия (болевые ощущения в молочных железах);
- эмоциональная лабильность;
- синдром хронической усталости, проявляющийся нескончаемым упадком сил, переутомлением;
- нерегулярная менструация;
- атрофический вагинит – состояние слизистой оболочки влагалища, связанное с недостаточным выделением секрета.
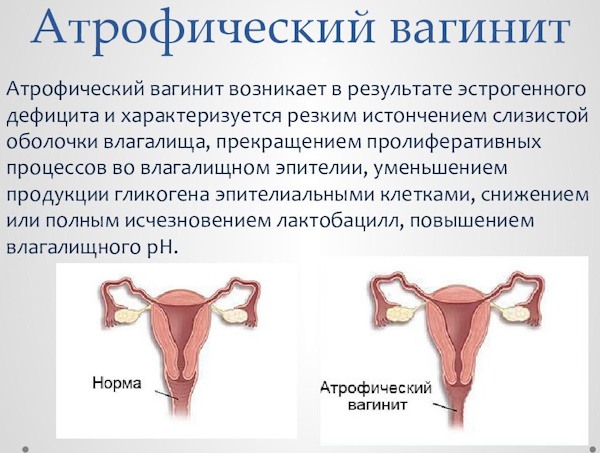
Женская физиология во время перименопаузы также претерпевает изменения со стороны урогенитального тракта, сердечно-сосудистой системы. Поэтому женщина может жаловаться на миалгию (мышечную боль), снижение либидо, инсомнию (патологическое состояние, проявляющееся расстройством ночного сна и сопутствующей дневной сонливостью), рассеянность внимания, непроизвольное выделение мочи при кашле, физических нагрузках, чихании.
Постменопаузальная стадия начинается в период менопаузы (45-55 лет) и завершается в возрасте 65-69 лет. Однако в медицинской практике бывают исключения, когда женщина менструирует после 55 лет. В таких ситуациях имеет место быть высокий риск развития онкологических заболеваний, поэтому требуются соответствующие скрининговые исследования.
Постменопауза может быть самопроизвольной, когда функционирование парных женских половых желез, расположенных в полости малого таза и выполняющих генеративную функцию, прекращается без каких-либо манипуляций, выполняемых медицинским работником в отношении пациентки. Также существует ятрогенная постменопауза, возникающая вследствие удаления яичников с целью предотвращения малигнизации дисгенетических гонад (при синдроме Свайера).
На фоне общей возрастной инволюции, сопровождающейся угасанием функций репродуктивной системы, у 35-45% женщин проявляются признаки урогенитальной атрофии. Среди пациенток более зрелого возраста этот показатель составляет 70-75%.

Симптоматика генитоуринарного синдрома менопаузы следующая:
- болезненные ощущения в гениталиях, которые возникают до, во время или после полового акта;
- потребность в многократном мочеиспускании;
- боль в области гипогастрия (зоне над лонным сочленением);
- заболевания воспалительного характера органов малого таза.
В период постменопаузы в зоне риска находится сердечно-сосудистая система, поэтому у женщины может развиваться расстройство кровообращения головного мозга из-за поражения церебральных сосудов или старческое слабоумие.
Анатомо-физиологические особенности женщины – вещь уникальная и имеющая свойство меняться на протяжении всей ее жизни.
В разные периоды, будь то половое созревание, половая зрелость, перименопауза или постменопауза, своему здоровью необходимо уделять должное внимание: следовать правилам интимной гигиены и регулярно посещать специалистов, занимающихся диагностикой, лечением и профилактикой заболеваний женской половой системы.
Видео о женской физиологии
Анатомия и физиология женской половой системы:
