Фибрилляция предсердий – это наджелудочковое нарушение ритма, которое встречается чаще всех остальных аритмий. Данная аритмия представляет собой некоординированные сокращения отдельных волокон предсердий и полное отсутствие предсердных систол.
При этом желудочки сокращаются нерегулярно. Фибрилляция предсердий ведет к неправильному сердечному выбросу и может вызывать серьезные осложнения (инсульт, инфаркт, ТЭЛА), в связи с чем, требует наблюдения и лечения антиаритмическими препаратами.
Формы
Существует разделение патологии по этиологическим факторам и частоте возникновения симптомов.
В большинстве случаев пользуются следующей классификацией фибрилляции предсердий на формы:
- впервые выявленная;
- пароксизмальная;
- персистирующая;
- постоянная.
Впервые выявленная форма
Впервые выявленная фибрилляция предсердий – это эпизод аритмии, который впервые выявлен у конкретного пациента, независимо от продолжительности, характера течения и тяжести клинических симптомов. Она может иметь несколько вариантов течения.
Пароксизмальная
Диагноз пароксизмальной фибрилляции предсердий ставят тогда, когда наблюдаются повторяющиеся приступы нарушения ритма продолжительностью не более 48 часов.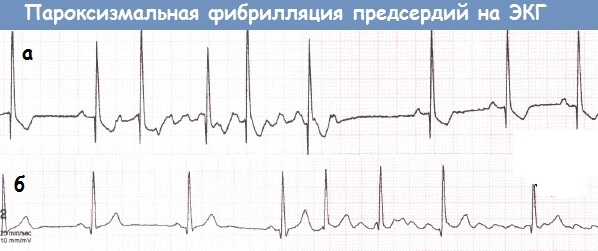
Персистирующая
Персистирующая фибрилляция – это эпизод аритмии, который длится более 7 дней или для восстановления ритма необходимо активное вмешательство (медикаментозное или электрическая кардиоверсия). Различают длительно персистирующую фибрилляцию предсердий – нарушение ритма продолжительностью более 1 года.
Постоянная
Если восстановить ритм невозможно – фибрилляция предсердий постоянной формы.
В зависимости от клинической ситуации различают 3 формы аритмии:
- Первичная (идиопатическая) – аритмия, которая возникает без предшествующих болезней сердца. Встречается чаще в молодом возрасте, может быть связана с заболеваниями ЖКТ или эндокринной системы.
- Вторичная аритмия.
Симптомы и признаки
Симптоматика фибрилляции предсердий разнообразная. В некоторых случаях она протекает без каких-либо признаков, и обнаруживается случайно при снятии электрокардиограммы.
В большинстве случаев, для данной патологии характерны такие симптомы:
- усиленное сердцебиение;
- ощущение перебоев в работе сердца;
- дрожь во всем теле или конечностях;
- общая слабость;
- головокружение;
- чувство тревоги, паники;
- иногда боль в области сердца;
- тяжесть в груди;
- одышка.
Фибрилляция предсердий, лечение (препараты или электрическая кардиоверсия применяются по назначению врача) которой зависит от тяжести симптоматики, может иметь клинику разной степени выраженности.
Врачи пользуются классификацией тяжести симптомов, связанных с фибрилляцией предсердий, за системой EHRA:
| Класс | Описание | Лечение |
| 1 | Не сопровождается субъективными признаками | Не требует, но при постоянной форме требует назначения препаратов для профилактики осложнений, вызванных фибрилляцией предсердий |
| 2а | Симптоматика слабо выраженная – не ограничивает физическую активность | Антиаритмические препараты в невысоких дозах и профилактика осложнений |
| 2б | Умеренная симптоматика – болезненно воспринимается пациентом, но не ограничивает обычную физическую активность | Медикаментозное лечение или электрическая кардиоверсия |
| 3 | Выраженная симптоматика – физическая активность ограниченная | Медикаментозное лечение, электрическая кардиоверсия, при невозможности восстановить ритм данным лечением, рассматривается целесообразность имплантации искуственного водителя ритма |
| 4 | Очень выраженная симптоматика – обычная физическая активность невозможна | Электрическая кардиоверсия, катетерная абляция или имплантация искусственного водителя ритма |
Причины
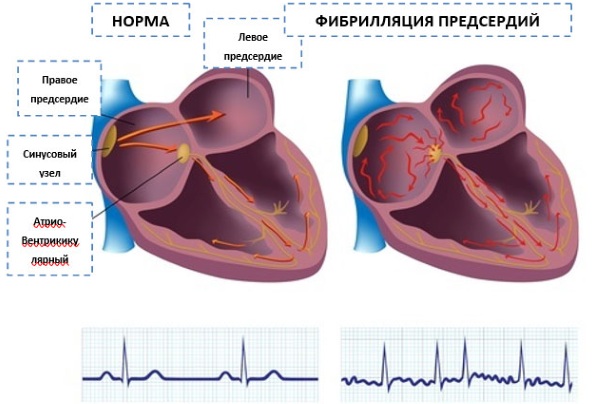
В норме сокращения камер сердца происходит синхронно и упорядоченно. Сначала кровь поступает в легкие, где насыщается кислородом, откуда возвращается в сердце и разносится по всему телу. Контроль сердечных сокращений происходит в синусовом и атриовентрикуллярных узлах, которые находятся в правом предсердии.
Узлы контролируют проведение электрического импульса по сердечной мышце и обеспечивают регулярные координированные мышечные сокращения.
При фибрилляции предсердий нарушается передача электрического импульса, что ведет к нерегулярным, быстрым сокращениям мышечных волокон. Нарушение передачи импульса происходит в связи с существованием «тригера». Тригером выступают клетки сердца, которые несвоевременно генерируют электрические импульсы.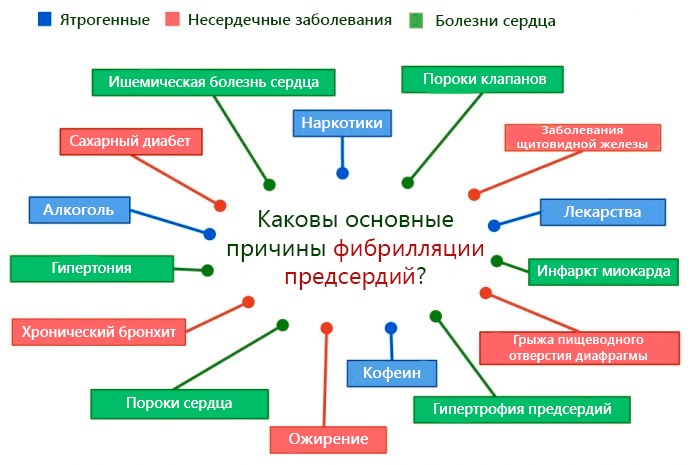
Но для развития фибрилляции недостаточно одного импульса. Только, в случае измененных свойств мышцы предсердий, импульс проводится и удерживается в ткани сердца, вызывая, таким образом, фибрилляцию предсердий. Причин, изменяющих свойства мышечной ткани предсердий, изучено достаточно для того, чтобы разделить их на две категории:
- Сердечные – характеризуются первичным поражением мышечной ткани сердца, развиваются на фоне дистрофии или гипертрофии миокарда, дилатации предсердий. Сюда относят такие заболевания сердца:
- хронические (гипертоническая болезнь, ишемическая болезнь сердца, сердечная недостаточность);
- кардиомиопатия (дилятационная и гипертрофическая);
- пороки сердца (приобретенные или врожденные);
- миокардит, перикардит;
- синдром преекзитации (WPW, CLC);
- синдром слабости синусового узла;
- оперативные вмешательства на сердце;
- новообразования сердца.
- Внесердечные – связанные с патологией других органов:
- заболевания ЖКТ (гастрит, ГЕРБ, язва желудка);
- патологии щитовидной железы (гипертиреоз – наиболее частая внесердечная причина, гипотиреоз)
- острые инфекционные болезни;
- общий наркоз;
- заболевания легких;
- ожирение;
- сахарный диабет;
- феохромоцитома;
- метаболический синдром;
- чрезмерные физические нагрузки;
- злоупотребление алкоголем;
- отравления разными токсическими веществами.
Также фибрилляция предсердий возникает при потере калия, что отмечается при приеме диуретиков или обезвоживании организма при отравлении.
Диагностика
Фибрилляция предсердий, лечение (препараты или другие методы подбираются индивидуально) которой требует предварительного пристального обследования, диагностируется достаточно просто. Для постановки диагноза достаточно снятия одной электрокардиограммы. Но для уточнения формы заболевания и выбора метода лечения необходимо ряд диагностических процедур.
Необходимые обследования при фибрилляции предсердий:
- объективный осмотр;
- электрокардиограмма;
- холтеревское мониторирование ЭКГ;
- велоэргометрия;
- ЭКГ после физической нагрузки;
- эхокардиография.
Объективный осмотр
При осмотре обязательно отмечается присутствие или отсутствие визуальной пульсации сонной артерии. Подозрение на аритмию можно установить даже при визуальной пульсации ее, неритмичной и разного наполнения. Также проверяется пульс на лучевой артерии пальпаторно. Определяется его частота, наполнение, ритмичность.
При аускультации сердца выслушивается аритмичность, глухость тонов, возможны дополнительные шумы, акцент над легочной артерией или аортой. Аускультация легких может выявить застойные хрипы. Обязательными также является измерение артериального давления и частоты сердечных сокращений.
Часто во время осмотра сопутствующими при фибрилляции предсердий являются отеки нижних конечностей. Они могут возникать внезапно при впервые диагностированной или пароксизмальной форме фибрилляции предсердий, или же быть постоянным симптомом при хронической сердечной недостаточности или постоянной форме фибрилляции.
Электрокардиограмма
Электрокардиограмма снимается в 12 стандартных отведениях.
Для фибрилляции предсердий характерными признаками на ЭКГ являются:
- отсутствие зубца Р;
- нерегулярность ритма желудочков;
- волны f-f.
Процедуру можно провести в приемном отделении больницы, кабинете функциональной диагностики без предварительной подготовки бесплатно, или же в частной клинике, цены от 200 до 500 руб.
Иногда на обычной электрокардиограмме сложно установить диагноз, если волны f-f маленькие, а разница между R-R не очень заметна на первый взгляд. В этом случае следует повторить ЭКГ большей продолжительности или провести холтеревское мониторирование.
Холтеревское мониторирование
Холтеревское мониторирование – это электрокардиограмма, которая снимается на протяжении 12-24-36 часов. Для этого обследования пациенту накладывают специальные одноразовые электроды, к которым крепят провода и соединяют с аппаратом, записывающим кардиограмму.
Аппарат помещают в сумочку, которую фиксируют на поясе. Он небольшой, поэтому обследуемый без особых трудностей выполняет с ним ежедневную работу. После завершения мониторинга, запись с аппарата переносят на компьютер и рассматривают кардиограмму за все время ее снятия.
Мониторинг эффективнее обычной ЭКГ в диагностике болезни, особенно при пароксизмальных формах, которые могут длиться короткое время и не диагностироваться при снятии обычной ЭКГ.
Также пароксизмы могут возникать ночью, во время стресса или физической нагрузки и восстанавливаться самостоятельно, поэтому обычной кардиограммы не во всех случаях достаточно для постановки диагноза.
Данное обследование проводят в районных или областных больницах, частных клиниках, кардиологических центрах. Цены от 600 руб. до 1500 руб.
Велоэргометрия
Велоэргометрия – это диагностическая процедура, которая заключается в снятии электрокардиограммы во время езды на специальном велотренажере, на котором предварительно устанавливается нагрузка. Сначала пациент едет с низкой нагрузкой, дальше нагрузку увеличивают. ЭКГ можно снимать до процедуры, во время нее и после ее окончания через 5 мин.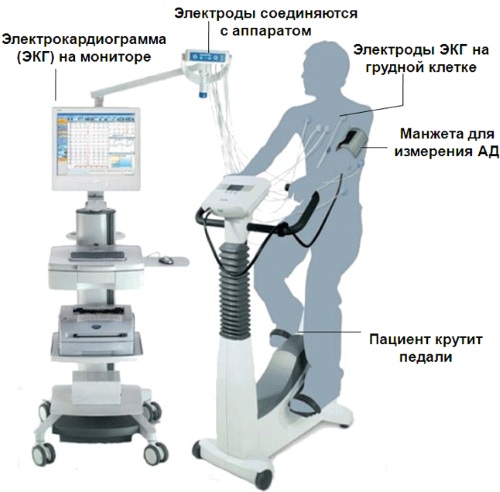
Велоэргометрия необходима при жалобах пациента на перебои в работе сердца во время физической нагрузки, так как в состоянии покоя она не всегда определяется. Также во время проведения велоэргометрии исключается или подтверждается ишемия миокарда.
Процедуру можно провести в кабинете функциональной диагностики или кардиологическом центре. Стоимость в пределах 1500-2000 руб.
Эхокардиография – это трансторакальное ультразвуковое обследование сердца, которое необходимо проводить всем пациентам с мерцательной аритмией. Исследование помогает установить наличие органических заболеваний сердца или тромба в ушке правого предсердия.
Эхокардиография
Эхокардиография – широко распространенный метод диагностики. Можно провести в районных и областных больницах, частных клиниках, кардиологических центрах. Стоимость от 600 руб. до 2000 руб.
Фибрилляция предсердий, лечение (препараты подбираются с учетом протекания болезни) которой должно быть обоснованно и исходить из выраженности симптоматики, может вообще быть бессимптомной и не вызывать нарушений гемодинамики. В таком случае, не всегда назначается лечение патологии.
Методы лечения
Лечение заболевания может быть назначено за 2 схемами:
- лечение по требованию;
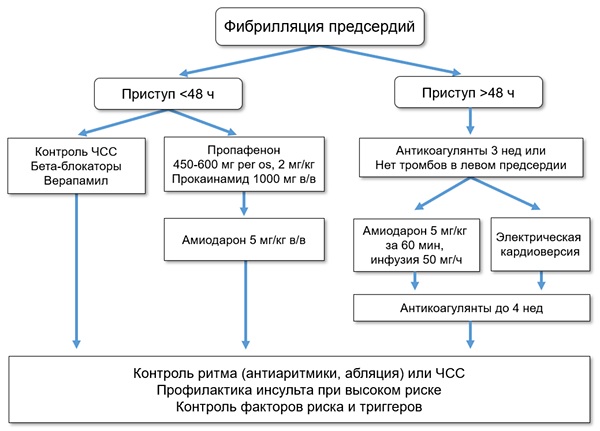
- долгосрочное лечение.
Лечение по требованию
Лечение по требованию назначается при пароксизмальной фибрилляции предсердий.
- Тактика лечения при слабо выраженных жалобах:
- Коррекция электролитных нарушений (уровень калия, магния). С этой целью назначаются препараты Панангин, Аспаркам.
Аспаркам
Принимается по 2 таб. 3 раза в сутки, или вводят внутривенно 10 мл, предварительно разведя 10 мл 0.9% физиологического раствора. Препарат следует принимать неделю под контролем электрокардиограммы или определения уровня электролитов. Внутривенная инфузия раствора проводится 1 раз в день 5-7 дней. Прием препарата врач может продлить до месяца, в зависимости от результатов исследований.
Панангин
Принимается внутренне по 2 таб. 3 раза в сутки не менее 1-2 недель.
- Контроль частоты ритма желудочков – Бисопролол, Метопролол, Дигоксин, Верапамил, Амиодарон.
Бисопролол
Назначают по 2.5, 5 или 10 мг, в зависимости от частоты сердечных сокращений.  Принимается ежедневно по таблетке утром до прекращения симптоматики.
Принимается ежедневно по таблетке утром до прекращения симптоматики.
Метопролол
Принимают по 50 мг 1-2 раза в сутки под контролем частоты сердечных сокращений.
Дигоксин
Вводят 1.0 раствора внутривенно струйно, разведя в 10 мл — 0.9% физиологического раствора. Не используется, как монотерапия, только в комбинации з другими препаратами.
Верапамил
Принимается по 40, 80 мг раз в сутки. Для купирования пароксизма используют 2.5 мг раствора для инъекций 2 или 4 мл.
- Если приступ фибрилляции затягивается больше 24 час. – Пропафенон, Амиодарон.
Пропафенон
Препарат предпочитают у больных без существенных органических заболеваний сердца. Входит в программу «таблетка в кармане», согласно которой, как только пациент ощутил приступ аритмии, берет 450 мг пропафенона, если на протяжении 1 часа симптомы не устранились, употребляет еще 1 таблетку.
Максимальное количество принятых таблеток самостоятельно – 4 шт. Если пароксизм сохраняется – обратиться к врачу.
Амиодарон
Наиболее часто назначаемый препарат при мерцательной аритмии. Используется по 200 мг 2-3 раза в сутки. В стационаре назначают 150-300 мг амиодарона, разведенного в 200мл 5% глюкозы внутривенно капельно. Часто ритм нормализуется уже после одной инфузии раствора, но иногда, даже назначение 1200 мг суммарно в сутки амиодарона не прекращает приступ аритмии.
- Если фибрилляция предсердий вызывает гемодинамические нарушения или коронарную боль – в ургентном порядке необходимо провести электрическую кардиоверсию. Начиная со 100 Дж, увеличивать нагрузку каждый следующий раз на 100 Дж больше до 300 Дж. Максимальный импульс -360 Дж.
- Очередной рецидив – 450-600 мг пропафенона, 5 мг бисопролола.
Длительное лечение
Фибрилляция предсердий требует длительного лечения тогда, когда диагностируется ее персистирующая форма. Если пациент находится на лечении препаратами, но аритмия продолжается, ему рекомендуется инвазивное лечение. Выбор тактики лечения зависит от прогноза заболевания, сопутствующей патологии и пожеланий пациента.
Возможны 2 стратегии длительного лечения:
- Восстановление синусового ритма:
- электрическая кардиоверсия 100, 200, 300, 360 Дж;
- чрезкожная абляция – изоляция легочных вен, линейная абляция, разрушение зон фракционированных электрограмм, абляция автономных сплетений;
- хирургическая абляция – во время кардиохирургических операций;
- чрезкожная абляция АV-узла, с последующей имплантацией электрокардиостимулятора;
- медикаментозная кардиоверсия – с помощью препаратов Амиодарона, Пропафенона.
- Принятие решения о том, что аритмия остается постоянной с контролем оптимальной частоты сокращения желудочков. Частота сердечных сокращений должна быть меньше 110 уд/мин., в покое – меньше 80. В этом случае, пациент должен пользоваться методом «таблетка в кармане» или постоянно принимать антиаритмические препараты.
Немедикаментозное лечение
Существует несколько приемов, которые могут быть эффективными при аритмии и остановить пароксизм, не используя медикаменты. Суть их заключается в раздражении блуждающего нерва и угнетении проведения по атриовентрикулярному узлу. Приемы могут усилить активность парасимпатической нервной системы, они противопоказаны беременным, больным с ТЭЛА, острым коронарным синдромом.
К наиболее часто используемым пробам относят:
- максимально возможная задержка дыхания;
- имитация кашля;
- резкое натуживание после максимального вдоха (проба Вальсальвы);

- вызов рвоты;
- погружение в холодную воду;
- массаж каротидных синусов (используется только в больнице врачом);
- нажимание на глазные яблоки (проба Ашоффа).
Пробы проводят в медицинском учреждении квалифицированными работниками. Самостоятельное их выполнение возможно только после предварительных уроков с врачом и дополнительными обследованиями.
Для эффективности лечения аритмии и предупреждения ее пароксизмов, больным рекомендуется избавиться от вредных привычек, провоцирующих приступы (курение, алкоголь, наркотики), а также легкие физические нагрузки, физкультуру.
Возможные последствия и осложнения
Фибрилляция предсердий, лечение (препараты или инвазивное вмешательство назначаются с учетом противопоказаний) которой проводится стационарно или амбулаторно, может вести к разным последствиям.
Наиболее частыми осложнениями аритмии являются следующие:
- ишемический инсульт;
- ТЭЛА;
- Застойная сердечная недостаточность.
Для оценки риска тромбоэмболических осложнений, врачи пользуются шкалой CHA2DS2-VASc, где учитываются такие факторы, как стать, возраст, присутствие сопутствующей патологии.
Исходя из этих данных, сложив баллы, в зависимости от их количества предпринимают следующие меры:
- Если риск осложнений низок, и составляет 0-1, то назначение антитромбоцитарной или антикоагуллянтной терапии не нужно.
- Если риск по шкале 2 балла и выше, то необходимо долговременное применение антикоагулянтов (дабигатран, ривароксабан, варфарин, аценокумарол). Прием препаратов должен контролироваться анализом крови на МНО (в пределах 2-3).
Нарушение ритма по типу фибрилляции предсердий наблюдается в 1/5 населения, старше 65 лет. В некоторых случаях оно протекает бессимптомно, в иных – ведет к угрожающим жизни последствиям и инвалидизации.
Поэтому своевременное выявление данной патологии и лечение ее может улучшить условия жизни пациента, а также предотвратить осложнения. Выбор лечения мерцательной аритмии (антиаритмическими препаратами или же инвазионными методами) подбирается индивидуально врачом.
Видео о фибрилляции предсердий
Фибрилляция предсердий — причины, диагностика и лечение:
