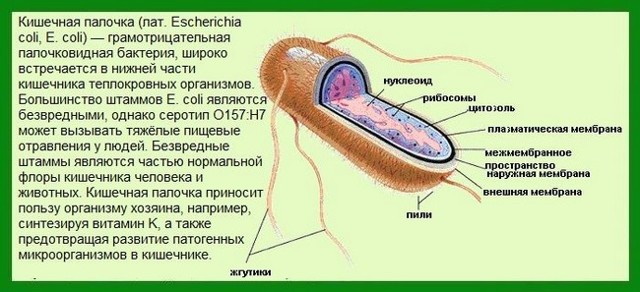
Гемолитической кишечной палочкой у взрослых называется энтеробактерия рода эшерихий, которой в норме в кишечнике не должно быть. Она находится в неактивном состоянии и минимальных количествах на слизистых поверхностях внутренних органов. При превышении концентрации бактерии начинаются проблемы со здоровьем. Но главную опасность она представляет для людей со сниженным иммунитетом.
Виды
Гемолитическая кишечная палочка у взрослых – это небольшая постоянная часть микрофлоры, находящаяся в латентном состоянии. При повышении ее концентрации и активизации начинаются патологические процессы. Перед лечением определяют, с каким видом гемолитической кишечной палочки имеют дело.
Видов эшерихий много, но их объединили в 4 группы:
- Энтеротоксигенные крепятся к внутренним стенкам тонкого кишечника и провоцируют постепенное накопление токсинов.
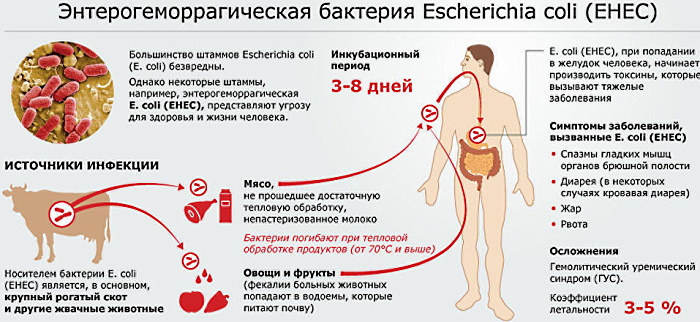
- Энтерогеморрагические – самая опасная разновидность. При этом возникает схваткообразная боль, диарея, поднимается температура тела. Эта разновидность бактерий вызывает сбой в работе почек и гемолитическую анемию.
- Энтеропатогенные. Вызывают болезненность, диарею и рвоту. Причиной часто становится смена климатических поясов.
- Энтероинвазивные. При этом появляется жидкий кал с кровью, боли в животе.
Все группы эширихии очень выносливые, быстро адаптируются к новым условиям. Наиболее благоприятна для их размножения молочная продукция. Гемолитическую кишечную палочку относят к энтерогеморрагической группе.
Стадии и степени
Гемолитическая кишечная палочка находится в организме в латентном состоянии. Под воздействием провоцирующих факторов она начинает активно размножаться. В результате бактерия попадает в кишечник и образует в нем большие колонии, а также прикрепляется к слизистым мочевыделительной системы.
Инкубационный период гемолитической кишечной палочки – 3-6 дней.
Сначала появляются первые симптомы в виде:
- диареи;
- тошноты и рвоты;
- слабости;
- болей в эпигастрии;
- головных болей;
- легкого повышения температуры;
- ухудшения аппетита;
- кратковременных головокружений.
Затем симптоматика дополняется обезвоживанием организма, посинением или бледностью кожи. При неправильном лечении или его отсутствии развиваются судороги, артериальная гипотония, шоковое состояние. У взрослых до летального исхода не доходит, но в запущенных стадиях длительность лечения увеличивается.
Симптомы и признаки
Нет четких клинических симптомов активного размножения гемолитической кишечной палочки. Подтвердить это можно только в медицинской лаборатории. Но сопутствующую размножению бактерий симптоматику условно делят на две категории. Так как пути проникновения в организм бактерии могут быть любыми, то учитываются нарушения со стороны мочевыделительной, репродуктивной системы и ЖКТ.
К общим признакам относится повышение температуры (но не более 38 °С), сильная утомляемость и общая слабость, сонливость. У больного снижается работоспособность. Но эти признаки характерны для многих заболеваний и только косвенно указывают на наличие кишечной палочки.
Местные симптомы, в зависимости от участка активного размножения:
| Локализация | Симптомы |
| ЖКТ |
|
| Репродуктивная система | У женщин возникает болезненность в малом тазе, нарушается менструальный цикл. У мужчин появляются боли внизу живота, из-за отека простаты нарушается мочеиспускание. |
| Мочевыделительная система |
|
При активном размножении гемолитической кишечной палочки появляется чрезмерное газообразование и вздутие живота, чередование запоров и диареи. Во время активного размножения бактерий начинают стремительно разрушаться кровяные тельца, что вызывает анемию и бледность кожных покровов.
Также в патологический процесс вовлекаются почечные канальцы и клубочки. В итоге у больного развивается сосудистая ишемия, а потом почечная недостаточность. Кожа приобретает лимонно-желтый оттенок.
Причины
Гемолитическая кишечная палочка у взрослых уже находится в организме, но не проявляет себя, если ее размножение не вызвали провоцирующие факторы. Например, бесконтрольный и длительный прием антибиотиков.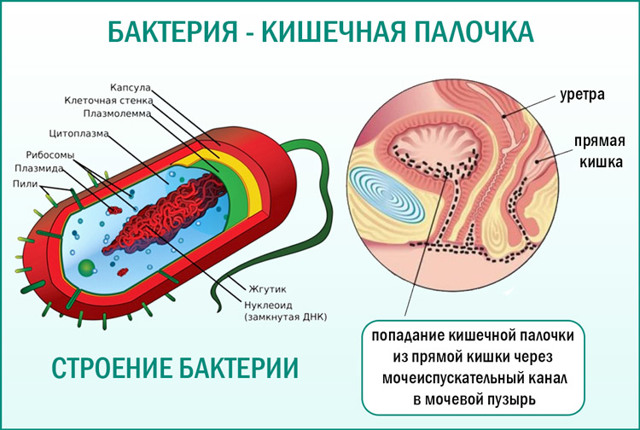
Извне патогенная бактерия может попасть несколькими путями:
- Через воду. Например, через плохо очищенную для питья, водопроводную, из колонки, которую используют для бытовых целей. Причиной может стать купание в реке, озере. Особенно в местах, непредназначенных для отдыха.
- Через пищу. Причиной становится употребление немытых овощей, фруктов, сырых продуктов, не прошедших термическую обработку. Чаще всего причиной заражения становятся молочные продукты, сырые яйца и кондитерские изделия.
- Контактно-бытовой. Несоблюдение правил личной гигиены или использование предметов обихода, которые не прошли обработку после инфицированного человека (игрушки, полотенца, постельное белье или посуда). Заражение происходит через рукопожатие при контакте с больным человеком, при анальном сексе.
- Несоблюдение личной гигиены. Например, неправильное или редкое подмывание. Особенно когда струю воды направляют от анального отверстия к половым органам. У мужчин кишечная палочка может проникнуть сначала в уретру, а потом распространиться дальше.
- Ношение тесного синтетического белья. В результате создается парниковый эффект, а остатки фекалий могут проникнуть во влагалище.
Также дает толчок к размножению патогенных бактерий снижение иммунитета из-за дефицита полезных микроэлементов и витаминов, беспорядочных половых контактов, при отсутствии своевременного лечения инфекционных болезней.
Причиной ослабления защитных сил организма и соответственно, провоцирующими факторами являются вредные привычки (курение, злоупотребление спиртными напитками), простуда, переохлаждения.
Диагностика
Гемолитическая (гемолизирующая) кишечная палочка у взрослых – это грамотрицательная бактерия, которая долго сохраняется в почве, воде и кале. Но она погибает под солнечными лучами, при дезинфекции и во время кипячения. Так как симптоматика похожа на многие заболевания, проводят дифференциальную диагностику. Требуется лабораторное подтверждение наличия кишечной палочки.
Обязательно сдают анализы:
- кал;
- мочу;
- мазок из уретры и влагалища;
- остатки пищи;
- рвотные массы;
- кровь ОАК и из вены для серологического анализа.
Из инструментальных методов назначают копрограмму. Сначала изучают внешний вид биологического материала, потом – под микроскопом. С помощью копрограммы выявляют состав микрофлоры, присутствие или отсутствие жирных кислот, аммиака.
Полная диагностика помогает выяснить состояние микрофлоры кишечника, определить вид бактерий, их восприимчивость к антибиотикам, степень интоксикации. В поликлинике обследование проводят бесплатно при наличии страхового полиса. Но можно провести диагностику в частной медицинской клинике.
Первичное обследование у терапевта в среднем стоит 600 руб. Сдача каждого анализа – приблизительно 600-800 руб. Стоимость копрограммы – 1500 руб. Но цены могут меняться, в зависимости от региона.
Методы лечения
Гемолитическая кишечная палочка у взрослых сначала должна быть подтверждена лабораторными методами. Но наличие патогенной бактерии в кале не является показанием для назначения сильных лекарств или антибиотиков. Их бесконтрольное применение может, наоборот, спровоцировать ухудшение состояния.
Во время лечения необходим постельный режим и соблюдение диеты. Если бактерии обнаружены в кишечнике, то это стол № 4, в мочевыделительной системе и при патологии почек – стол № 7. Пища должна быть постной, способы приготовления – тушение, отваривание, на пару. Из напитков рекомендуют морсы, компоты из сухофруктов, некрепкий чай.
Медикаментозное лечение
Основная схема лечения – медикаментозная. При этом лекарства подбирают в зависимости от возраста, наличия сопутствующих заболеваний, симптоматики. Чтобы предупредить обезвоживание организма, ежедневно необходимо пить до 3 л воды.
| Группы препаратов | Схема лечения |
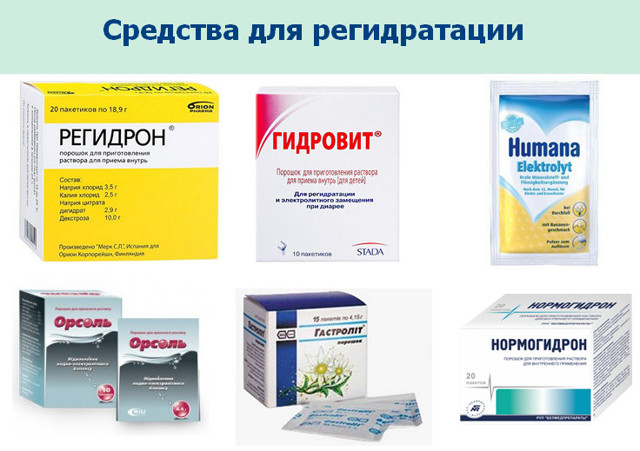
| Регидратационные препараты | Они нужны для нормализации водно-солевого баланса, компенсации уже потерянного объема жидкости (особенно при частых приступах рвоты и диарее). К лучшим препаратам относят:
1. «Орсоль». Его выпускают в порошках в пакетиках. Один растворяют в стакане теплой воды. Пьют после каждого приступа диареи небольшими глотками. Доза 50-100 мг (в зависимости от массы тела). Курс лечения 3-4 дня, до исчезновения симптомов. 2. «Регидрон». Выпускают в порошках, расфасованных в пакетики (18,9 г). В 0,5 л теплой воды растворяют 12 г препарата и пьют в течение дня небольшими глотками. При диарее суточная дозировка 50-100 мл/кг. Курс лечения – 3-4 дня, до исчезновения симптомов. 3. «Орасан». Выпускают в порошках, расфасованных в пакетики. Содержимое одного растворяют в 1 л теплой воды. Максимальная суточная доза – 60 мл/кг. Курс – 2-3 дня, пока не восстановится стул. Если пациент находится в тяжелом состоянии, то растворы вливают внутривенно, через капельницы. Для этого используют глюкозу и солевые растворы. |
| Энтеросорбенты | Препараты необходимы для очищения и восстановления микрофлоры желудочно-кишечного тракта. Самые эффективные «Энтеросгель», «Смекта», «Полисорб». Их нужно съедать по 1-2 пакета в день, водой можно не запивать. |
| Пробиотики | Для восстановления микрофлоры кишечника назначают:
1. «Бифидумбактерин». Выпускается в таблетках, ампулах, порошке и вагинальных свечах. Дозировка и способы применения указаны в инструкции. 2. «Ацилакт». Выпускают в таблетках, капсулах, порошке, свечах. В составе препарата – живые ацидофильные лактобациллы. Дозировка и способ применения описаны в инструкции. Курс лечения – в среднем 1 дней. Также в список лучших препаратов входит «Хилак Форте». |
| Средства для восстановления стула | Нормализовать стул помогут:
1. «Линекс». Выпускается в капсулах. Назначают по 2 шт./3 раза в день. Курс лечения – двое суток. 2. «Имодиум». Выпускается в таблетках и капсулах. Принимают в соответствии с инструкцией. 3. «Лоперамид». Выпускается в таблетках. Принимают по одной таблетке после каждого приступа диареи. Курс лечения 1-2 дня. Если диарея чередуется с запорами, то при них могут быть назначены другие препараты. |
| Смазмолитики | Они не только купирую спазмы, но и уменьшают, устраняют боли в животе. В основном используют:
1. «Спазмолгон». Обычно достаточно одной таблетки в сутки, при сильных болях принимают дважды. Принимают только для купирования симптоматики. 2. «Но-Шпу». По 1-2 таблетки в день, при сильно выраженной симптоматике дозировку можно увеличить. В некоторых случаях препараты могут вводить внутримышечно. Тогда они начинают действовать быстрее. |
| НПВС | Это противовоспалительные нестероидные препараты, действующие сразу в нескольких направлениях. В основном назначают «Диклофенак» и «Ибупрофен». Для купирования боли достаточно 1-2 таблеток в день, для снятия воспаления курс лечения 3-4 суток. Чтобы ускорить действие препаратов, их могут вводить внутримышечно. |
| Поливитаминные комплексы | Они помогают восстановить нормальную микрофлору, концентрацию витаминов. |
| Жаропонижающие | При повышении температуры необходимы лекарства, сбивающие показатели до нормы – «Парацетамол», «Ибупрофен», «Панадол». Одновременно препараты уменьшают и купируют боли. Принимают по 1-2 таблетки в день – до устранения симптоматики. |
Антибиотики для лечения гемолитической кишечной палочки не назначают. Только в случае присоединения бактериальной инфекции или если она стала причиной активизации патогенных бактерий. Лучший способ уничтожить кишечную палочку – препараты-бактериофаги, которые быстро убивают их.
Если необходима антибактериальная терапия, то выбирают препараты широкого спектра действия из фторхинолонов и цефалоспоринов – «Левофлоксацин», «Ципрофлоксацин», «Цефепим». Дозировку рассчитывает врач, индивидуально для каждого пациента. Антибиотики назначают курсами в 5-7 дней, дозировку подбирают индивидуально. Препараты группы фторхинолонов – лучший вариант, так как устойчивость к ним у бактерий развивается медленно.
Так как гемолитическая кишечная палочка может быть смертельно опасна для плода, то во время беременности может быть назначена антибактериальная терапия.
Но препараты выбирают в зависимости от срока беременности:
- во время вынашивания – «Амоксиклав»;
- со второго триместра – «Цефотаксим»;
- с третьего месяца беременности – «Цефтриаксон»;
- до середины третьего триместра – «Фурагин».

Из антибактериальных средств могут быть назначены:
- «Монурал». Выпускают в виде гранулированного порошка. Перед приемом его растворяют в воде. Препарат широкого спектра действия, подходит для лечения беременных женщин. Стандартная доза – 3 г, однократно в день. Препарат сочетается и с другими антибиотиками.
- «Фосфомицин». Препарат широкого спектра действия, аналог «Монурала», но при беременности не рекомендуется.
- «Супракс». Выпускается в капсулах. Действующий активный компонент – цификсим. Можно совмещать с «Канефроном».
Антибиотик должен назначать только врач. После первого курса лечения исследуют мочу и кал. Если бактерии выявлены снова, то терапию повторяют.
Лечение народными средствами
Народные средства не могут заменить медикаментозное лечение. Их используют только как вспомогательные варианты.
Варианты:
- Блюдо из топинамбура (300 г). Его очищают, нарезают кубиками. Заливают молоком, разведенным водой, доводят до кипения. Как только топинамбур размякнет, его вынимают. В жидкость добавляют в емкость сливочное масло (40 г) и муку (20 г). Смесь постоянно помешивают, до получения густой субстанции. Затем ею поливают топинамбур.
- Залить водой (300 мл) гусиную лапчатку (25 г) и держать на водяной бане 20-30 мин. Затем настаивать ночь (минимум 8 ч). Принимают по 70 г., три раза в день.
- В равных количествах смешивают золототысячник, донник и мать-и-мачеху. Заливают смесь 250 мл кипятка. Средство настаивают 30 минут, потом процеживают через марлю. Пьют по 50 г, три раза в день.
- В 250 мл холодной воды насыпают 15 г череды. Держат на водяной бане 20 мин. Потом процеживают, остужают и пьют по 20-50 мл, 2 раза в день.
Чтобы избежать заражения кишечной палочкой нужно мыть овощи и фрукты, а молоко кипятить.
Возможные последствия и осложнения
Гемолитическая кишечная палочка у взрослых всегда вызывает патологический процесс разной тяжести. Гемолитическая палочка вызывает разрушение кровяных телец, что может вызвать тяжелые осложнения.
У взрослых появляются осложнения в виде воспалительного процесса в мочеполовом тракте (пиелит, пиелонефрит, цистит). У мужчин может развиться простатит, а у женщин – патологические процессы в матке.
Также со стороны мочеполовой и выделительной системы могут развиться:
- уретрит;

- эпидидимит;
- холецистит;
- кольпит;
- орхит;
- аднексит;
- эндометрит;
- вульвовагинит;
- перитонит.
Если кишечная палочка спровоцировала инфекционные заболевания, то они с трудом поддаются лечению. Бактерии ослабляют иммунную систему, что повышает риск заражения стафилококками, гонококками, развития гонореи и хламидиоза.
Также нередко возникают вторичные разнообразные кишечные инфекции (например, гастроэнтероколит, гастроэнтерит, гастрит) и нарушения репродуктивной системы (сальпингоофорит). У пожилых людей список осложнений расширяется – заражение крови, тромбоз, сердечная недостаточность.
Из-за ослабленного иммунитета кишечная палочка провоцирует развитие гемолитико-уремического синдрома. Разрушаются стенки сосудов, нарушается микроциркуляция крови. Это может стать причиной кровоизлияния, некроза капилляров, почечной недостаточности. При тяжелом течении кишечной инфекции возможны осложнения в виде токсического или гиповолемического шока.
Гемолитическая (гемолизирующая) кишечная палочка у взрослых обычно не наносит серьезного ущерба здоровью, быстро лечится. До осложнений доходит редко. Для предупреждения активного размножения кишечной палочки необходимо соблюдать правила личной гигиены, придерживаться сбалансированного питания и пить только очищенную воду.
Видео о кишечной палочке
Кишечная палочка в анализах. Лечение и профилактика: