Относительно редкое заболевание холецистопанкреатит способно вызвать большой ряд опасных осложнений, которые всегда отличаются сильными болезненными симптомами. При неправильно поставленном или несвоевременном лечении, у взрослого пациента значительно повышается риск летального исхода.
Что такое холецистопанкреатит
Холецистопанкреатит (симптомы и лечение у взрослых производится исключительно опытным специалистом, а также после проведения комплексной диагностики), — это такой патологический процесс, который характеризуется наличием воспалительной реакции в желчном пузыре и поджелудочной.
Заболевание отличается многочисленными симптоматическими проявлениями, которые возникают вместе со стойкими болезненными ощущениями. Развитие такой патологии указывает на нарушение в транспортировке и продуцировании различных ферментов, выполняющих функцию пищеварения.
Патологический процесс обладает своеобразным течением заболевания за счет того, что у больного может часто меняться периоды ремиссии и обострения, что особо характерно в случае неправильного или несвоевременного лечения.
Болезнь также характеризуется снижением функции в расщеплении углеводных и жировых структур. Помимо этого, у пациента часто возникает дефицит желудочного сока и ферментированных элементов, что может привести к образованию других опасных заболеваний.
Многочисленные исследования указывают на то, что приблизительно у 70-75% пациентов, у которых наблюдается острая разновидность холецистопанкреатита, изменяется паренхима железы, что провоцирует развитие опасных осложнений. Помимо этого, больных хроническим видом заболевания чаще всего поражает холецистит и язвенный колит.
Виды, их симптомы и признаки
Холецистопанкреатит (симптомы и лечение у взрослых происходит исходя из индивидуальных особенностей организма) характеризуется наличием классификации, в которой виды патологического процесса исходят из морфологических нарушений и характера течения заболевания.
Основные разновидности холецистопанкреатита:
| Разновидность | Описание |
| Острый | Нередко возникает вследствие механического повреждения или грубых диетических норм. Такая разновидность характеризуется достаточно выраженными болезненными ощущениями. Является наиболее опасной формой заболевания, летальность которой может составлять от 35 до 60%. |
| Хронический | Болезнь развивается постепенно, основной причиной которой нередко является желчнокаменное заболевание. В этом случае у пациента наблюдаются симптоматические проявления диспепсического характера, при этом больной жалуется на постоянные дискомфортные ощущения в подреберной и эпигастральной области. Заболевание прогрессирует при дегенеративных изменениях желудочно-кишечного тракта. |
| Рецидивирующий | Зачастую развивается вследствие острой разновидности патологического процесса, потому всегда перетекает в хронический тип. При этом виде заболевания, риск летального исхода при наличии обострений достигает до 6-9%. |
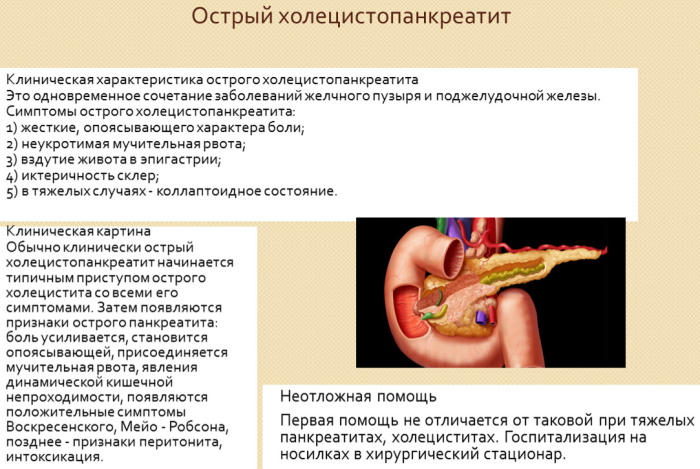
Основное симптоматическое проявление при остром или хроническом развитии заболевания, — это усиливающаяся боль в районе брюшной полости, которая может переходить ближе к ребрам или отдавать в поясницу. Также к характерным признакам относится частая и желчная рвота, что не приносит каких-либо облегчений.
Расстройства диспепсического спектра в виде отрыжки, тяжелого ощущения в животе и повышенной тошноты, наблюдаются при всех разновидностях патологического процесса. Также больные нередко отмечают различные нарушения в стуле, что характеризуется обесцвечиванием кала с примесью продуктов, которые не были переварены.
Холецистопанкреатит (симптомы и лечение у взрослых должно проводиться под контролем квалифицированного специалиста) характеризуется ускоренным потемнением мочи, что происходит вследствие попадания туда патогенных микроорганизмов и продуктов желчи.
Острая разновидность часто проявляется сразу после приема пищи, включая употребление алкоголесодержащих напитков и жирных продуктов питания. В этом случае пациент жалуется на иррадиирущую боль, отрыжку, значительное вздутие, а также горечь во рту. В наиболее тяжелых случаях, болезненные проявления ощущаются в районе нижних и верхних конечностей, переходя в поясничный отдел.
Осложнения
Холецистопанкреатит, при неправильно назначенном или несвоевременном лечении, провоцирует развитие тяжелых осложнений, симптомы которых могут в большей степени навредить организма взрослого человека. У больных часто развивается лиентерея и стеаторея, нередко наблюдается значительное уменьшение веса.
По мере того, как развивается патологический процесс, у пациентов во многих случаях может формироваться пищеварительная недостаточность, которая связана с нарушениями в мочевыделительной системе. Также нередко развивается сахарный диабет, возникает еюнит и дуоденит за счет попадания инфекции в ткани тонкого кишечника.
К наиболее тяжелым осложнениям заболевания относится панкреонекроз, который развивается вследствие активации пагубных ферментов внутри протоков поджелудочной железы. У пациентов также часто наблюдаются такие поражения, как эмпиема и перихолецистит.

Отсутствие своевременного и эффективного лечения приводит к перфорации внутренних тканей органа, что провоцирует выброс инфицируемого вещества в брюшную полость. Исследования указывают на то, что в таком случае значительно повышается риск возникновения желчного перитонита.
Обострение патологического процесса нередко сопровождается образованием недостаточности полиорганного характера, что часто может привести к смерти или отказу важных органов.
Анализы и диагностика
Холецистопанкреатит (симптомы и лечение у взрослых направлено на устранение основной причины заболевания) подозревается в случае присутствия в анамнезе пациента типичных жалоб и негативных физических проявлений.
Для того чтобы подтвердить диагноз, в медицинской практике пользуются комплексными исследованиями, в которые входят не только биохимические, но и инструментальные виды диагностики:
- Биохимический и обширный анализ крови. Отличительными признаками патологического процесса является повышение уровня прямого билирубина и фосфатазы щелочного типа, потому возникновение некроза тканей поджелудочной железы характеризуется значительным повышением показателей АЛТ и АСТ.
- Анализ кала и мочи. При наличии подозрений на заболевание, такая диагностика позволяет определить объем пищи, которая не была переварена, что сигнализирует о потере функциональных качеств органа. В этом случае анализ указывает на наличие крахмальных элементов и мышечных волокон. При этом дополнительно назначается ИФА кала, направленное на диагностику альфа-амилазы, — уровня ферментированных структур.
- УЗИ брюшной полости. Ультразвуковое исследование таких органов, как поджелудочная железа и желчный пузырь, позволяет выявить первоначальные симптомы поражения и некроза тканей. В этом случае врач обращает особое внимание на отечность и утолщение внутренних стенок. Также при подтвержденном диагнозе присутствуют различные ферменты, наблюдается неоднородная структура паренхимы.
- Магнитно-резонансная томография. Так, проведение МРТ может использоваться в случае отсутствия хорошей информативности при применении других диагностических методов и анализов. Томография дает возможность подробно изучить структурные особенности поджелудочной и билиарной системы. Техника также позволяет своевременно обнаружить доброкачественные образования в органе и диагностировать патологические процессы в печени.
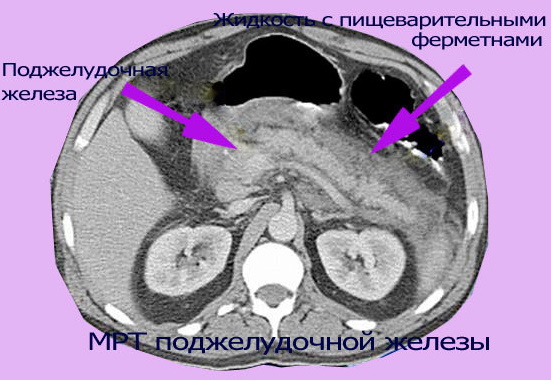
- РХПГ. Холангиопанкреатография ретрогадного типа используется для того, чтобы визуализировать пути желчевыводящей системы и панкреатических протоков. Такая техника позволяет определить злокачественные конкременты и провести исследование функции мочеполовой системы. Для того чтобы исключить патологические проявления в других органах желудочно-кишечного тракта, применяется обширная рентгенограмма.
Помимо вышеописанных методов диагностики, врач может направить пациента на проведение дополнительных анализов, которые способны лучше определить характерные признаки и симптоматические проявления.
Наиболее важным диагностическим исследованием является общий анализ крови, который дает возможность выявить повышение уровня СОЭ и количественно оценить показатель лейкоцитоза. Если врач подозревает наличие гельминтоза, проводится исследование крови иммуноферментного характера.
Лечение холецистопанкреатита у взрослых
Комплексное лечение холецистопанкреатита назначается исходя из характерных симптоматических проявлений, причины развития заболевания, а также степени поражения.
Если у пациента нет существенных противопоказаний и осложнений, проводится комплексная терапия, которая включает в себя прием лекарственных средств, физиотерапевтических процедур, а также соблюдение правильного рациона питания.
Медикаментозная терапия
При определении медикаментозных препаратов, врач должен учитывать долгосрочную динамику развития патологического процесса, наличие морфологических изменений или поражений в тканях органа, а также присутствие в анамнезе больного сопутствующих заболеваний.
Пациентов с ярко выраженным острым течением, чаще всего направляют в хирургический стационар, где медицинские работники обеспечивают ему должный покой всех органов желудочно-кишечного тракта. Здесь же применяются спазмолитические и обезболивающие препараты.
Основные группы медикаментозных лекарственных средств:
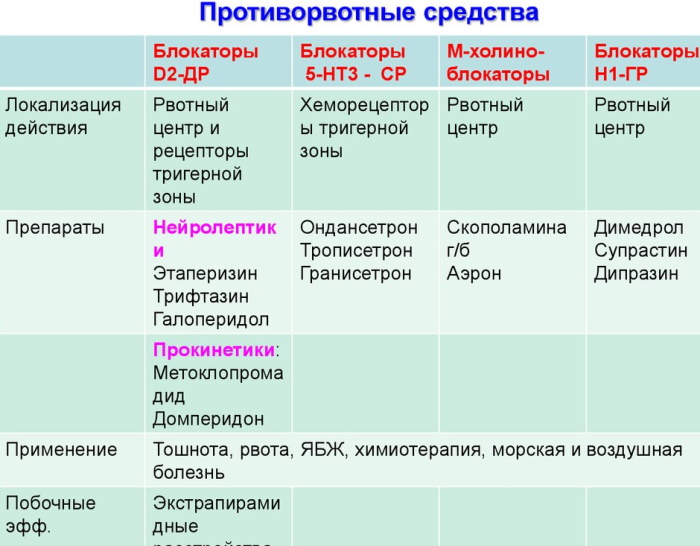
- Противорвотные препараты. Если у пациента присутствует регургитационные проявления, ему чаще всего назначаются лекарственные средства, блокирующие выработку серотонина и дофамина. Больным с частой и болезненной рвотой показано использование селективных блокаторов.
- Антибиотические препараты. С целью профилактики опасных осложнений инфекционного характера, а также для элиминации пагубной флоры, применяются макролиды и аминогликозиды. При этом их выбор должен учитывать особенности чувствительности вирусного или бактериального возбудителя.
- Наркотические и ненаркотические анальгезирующие средства. Препараты группы анальгетиков используются в случае частых болезненных ощущений у больного, которые могут в значительной степени купировать неприятные проявления. В самых тяжелых случаях врач может назначать прием нейролептических препаратов.
- Средства антисекреторной группы. Для того чтобы устранить панкреатическую секрецию, врач может назначить целый ряд препаратов, блокирующий протонную помпу. В некоторых случаях возможно применение ингибиторов, влияющих на гистаминые рецепторы. Тяжелое течение заболевания купируется при помощи ингибиторов протеаз и различных окталептидов.
Помимо вышеописанных лекарственных средств, может проводиться такая процедура, как инфузионная терапия, которая предполагает прямое введение инъекций с большим числом аналептиков, электролитов, а также гликозидов. Такие лекарственные вещества помогают поддерживать естественную функцию сердечной деятельности.
Для того чтобы улучшить общее состояние пациента, а также провести дальнейшую профилактику, могут вводиться различные минеральные и витаминные комплексы. Помимо этого, назначаются препараты, которые способствуют быстрому восстановлению флоры кишечника.
Физиотерапия
Основные преимущества физиотерапевтического воздействия на организм, это: эффективное снятие спазмов, укрепление иммунной системы, а также подавление воспалительных процессов. Также физиотерапия позволяет улучшить состояние кровотока и активизирует важные обменные процессы.
В некоторых случаях, применение физиотерапевтических методов позволяет устранить болезненные ощущения с одновременным повышением регенерации тканевых структур, которые были повреждены при патологическом процессе.
Наиболее эффективные техники физиотерапии:
- Электрофорез. Позволяет снять сильные боли и устранить симптоматические проявления поджелудочной недостаточности. Благодаря такому методу, прописанные лекарственные препараты проникают в организм намного быстрее и эффективнее, что характеризуется накопительным эффектом. Помимо этого, электроток способен улучшить кровообращение и обменные процессы, а также повысить мышечный тонус и укрепить иммунную систему.
- Ультразвук. Характеризуется рассасывающим, противовоспалительным и спазмолитическим эффектом. Методика позволяет восстановить секреторную функцию желудка, а также устраняет стойкие болезненные ощущения.
- Лазеротерапия. Процедура обладает противомикробным, обезболивающим и противовоспалительным воздействием. Помимо этого, она дает возможность повысить регенерационные свойства тканей, что приводит к улучшению кровотока в тканях и лимфе. Такой метод во многих случаях повышает иммунитет и улучшает общий обмен веществ.
- Магнитотерапия. Физиотерапия оказывает обезболивающее воздействие, способствует активизации клеточной структуры иммунной системы, а также снимает локальный воспалительный процесс. Помимо этого, она улучшает многие показатели при анализе крови и нормализует функцию вывода желчных масс. Многие специалисты полагают, что магнитотерапия, — это наиболее щадящий метод терапии, потому лучше всего переносится больными.
Помимо вышеописанных методик, могут применяться: парафиновые аппликации, прогревание, а также грязевые ванные. Любые физиотерапевтические техники должны проводиться вместе с основной терапией, что в значительной степени увеличивает шанс на позитивный прогноз в будущем.
Диетотерапия
Специально разработанные диетические правила при хроническом или остром холецистопанкреатите вводятся для восстановления естественной функции поврежденных участков органов, включая поджелудочную железу и желчный пузырь.
Больным необходимо отказаться от приема пищевых продуктов, которые могут провоцировать усиленное выделение ферментированных структур и желчи, потому следует избегать любых копченых, жирных или жареных блюд. Также рекомендуется сократить употребление алкоголя и газированных напитков.
Эффективное лечение холецистопанкреатита характеризуется отсутствием переедания, что может увеличивать нагрузку на те органы и ткани, которые затронул воспалительный процесс. Также стоит отметить, что все овощи и фрукты должны быть максимально свежими.
Диетическое меню подбирается в индивидуальном порядке, потому как больной может иметь аллергические реакции на тот или иной продукт. Особо важно, чтобы пища была полноценной, питательной и калорийной.
При назначении пищевого меню, диетолог должен обратить особое внимание на наличие второстепенных патологических процессов, которые протекают вместе с основным заболеванием. Так, гастрит или язвенные образования требуют более жестких диетических рекомендаций, которые направлены на снижение кислотности.
Главная особенность диетотерапии при холецистопанкреатите, — это достаточно обширные пищевые нормы, которые часто применяются для лечения или профилактики сопутствующих заболеваний.
Такие рекомендации должны выполняться ежедневно, при этом особо важно не допускать приема пищи всухомятку. Также следует отказаться от алкоголесодержащих напитков и курения, поскольку табачный дым может повысить кислотность желудочного сока.
Народные методы лечения
Для того чтобы оказать дополнительное воздействие на патологический процесс, может вводиться терапия при помощи народных средств. Такая практика должна происходить строго в комплексном порядке, вместе с эффективным медикаментозным лечением.
Настой, приготовленный на основе листьев алоэ, — это один из наиболее эффективных народных методов. Он позволяет снять симптоматические проявления заболевания, а также купировать болевой синдром.
Для его приготовления, необходимо:
- Нарезать листки растения и поместить их в небольшой стеклянный контейнер;
- Залить листья небольшим количеством холодной воды, после чего оставить настаиваться на протяжении 5-7 ч;
- Готовую настойку принимать вовнутрь по 1 ст. л. 3 раза в день, предварительно процедив.
Помимо алоэ, для приготовления эффективного народного средства, могут использоваться зверобой, женьшень или базилик. Также пациент может изготовить полезный препарат из бессмертника или перечной мяты.
Прогноз
Положительный прогноз косвенно зависит от эффективности терапевтического курса, продолжительности патологического процесса, а также степени дегенеративных изменений в мягких тканях органов.
Если заболевание было выявлено на ранней стадии, а также при наличии своевременного и эффективного лечения, общий прогноз является благоприятным. Наличие тех или иных осложнений, вызванных патологическим процессом, значительно снижает положительный исход.
Профилактические нормы включают соблюдение правильных диетических норм, длительные прогулки на свежем воздухе, а также полный отказ от вредных привычек, включая прием алкоголя и табака.
Для того чтобы снизить риск повторного проявления холецистопанкреатита, необходимо пройти несколько циклов физиотерапевтический процедур, а также вовремя назначить эффективное лечение. Такие простые рекомендации не только могут устранить симптомы, но и повысить общий прогноз дальнейшего течения заболевания у взрослых и детей.
Видео о холецистите
Лечение холецистита:
