Воспаление шейки матки связано с инфекционно-воспалительным процессом, который происходит в половых путях. Зачастую инфекция затрагивает не только маточные каналы шейки, но и матку, яичники, фаллопиевы трубы и слизистую влагалища. Распространенной симптоматикой выступают болезненные ощущения внизу живота с гнойными выделениями.
Для постановки точного диагноза и выявления истинных причин патологии требуется обратиться к гинекологу, который назначит лабораторное обследование. При необычном выделении либо возникновении первых дискомфортных ощущений следует сразу обратиться за квалифицированной медицинской помощью для получения адекватного лечения.
Описание патологии
Воспаление шейки матки (причины болезни даны в ознакомительных целях) также именуют цервицитом, признаком которого выступает поражение узкой нижней области органа. В нормальных условиях здоровая матка защищена эпителием, который вырабатывает слизистый секрет.
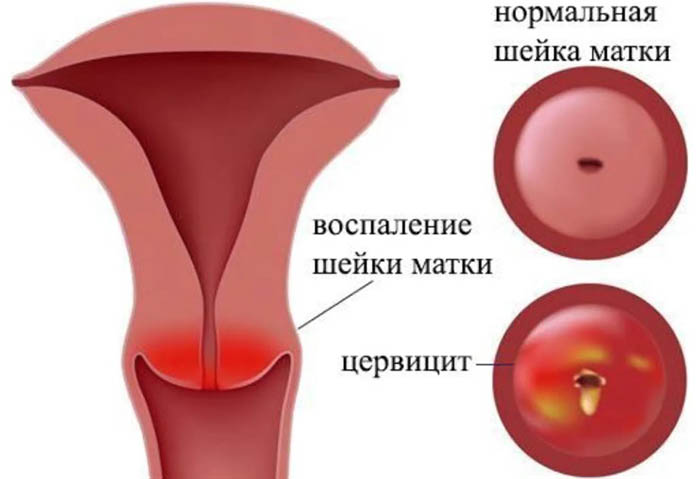
Данное вещество выполняет защитную функцию, предотвращая попадание инфекции во внутреннюю полость. Если нарушена секреторная деятельность клеток, активно развивается патогенная микрофлора, что приводит к появлению воспалительного процесса в шейке матки.
Разновидности патологии:
- экзоцервицит (воспалительный процесс происходит во влагалищной области шейки);
- эндоцервицит (заболевание затрагивает цервикальный канал).
Зачастую заболеванию подвергаются женщины в возрасте 17-28 лет, а также при повышенной сексуальной активности с редким применением защитных контрацептивных средств.
На начальном этапе развития патологии лечение может быть консервативным, без проведения радикальных мер. При этом прогноз будет положительным. В данном случае требуется постоянно выполнять медицинские осмотры и своевременно обращаться за помощью к гинекологу, если возникли первые признаки заболевания.
Относительно источника воспалительного процесса, выделяется несколько разновидностей патологии:
| Вид | Описание |
| Атрофический | Болезнь возникает в том случае, когда слизистая оболочка становится тонкой. Зачастую в группе риска находятся женщины, у которых наступил период климакса. |
| Бактериальный | При активном размножении бактерий естественной влагалищной микрофлоры воспаление появляется из вагиноза. Также заразиться можно от полового партнера. |
| Вирусный | Воспаление слизистой происходит при заражении папилломавирусом либо цитомегаловирусом человека, а также другими инфекциями. Данный вид патологии может проявляться образованием полипов и зудом. |
| Гнойный | Появляется вследствие заражения инфекциями венерического характера. В данном случае возникают слизистые выделения, имеющие неприятный запах. При этом заболевание затрагивает соседние ткани с органами. |
Причины
Воспаление шейки матки (причины патологии могут иметь инфекционный и неинфекционный характеры) с придатками может быть спровоцировано:
- аллергической реакцией на латекс и другие компоненты, используемые при обработке презервативов;
- гормональной дисфункцией;
- заболеваниями мочеполовой системы в виде эрозии, цистита, эндометрита, кольпита;
- механическими повреждениями во время родов, конизации, гинекологического вмешательства, от обработки димексидом либо йодом, а также от использования маточного кольца;
- микроорганизмами, в норме имеющимися на слизистой влагалищной оболочке;
- патологиями, которые передаются половым путем (например, хламидиоз, трихомониаз, гонорея);
- прохождением химиотерапии, лечением антибиотиками.
Зачастую фактором возникновения воспалительного процесса является бесконтрольное и самостоятельное употребление антибиотиков. Лекарственные препараты способствуют угнетению нормальной микрофлоры влагалища и снижению местной иммунной системы. В результате образуются организмы, которые могут противостоять влиянию антибиотиков.
При таких тяжелых смешанных инфекциях специалист разрабатывает индивидуальный терапевтический план.
Возможными факторами риска могут выступать регулярная смена половых партнеров и молодой возраст.
Симптомы
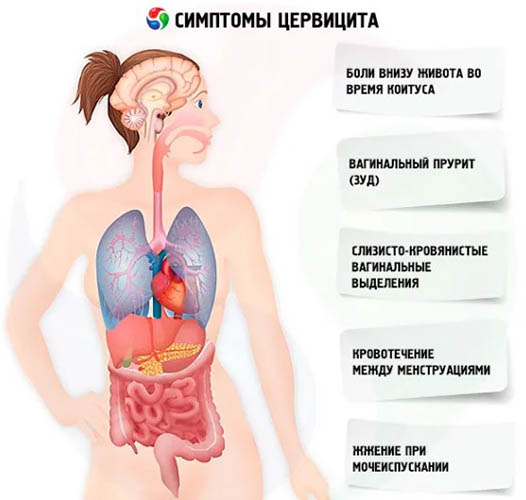
Воспалительный процесс, происходящий в шейке матки, зачастую сопровождается тянущими болями внизу живота с появлением выделений, которые зачастую дополнены гноем. Если течение процесса носит хронический характер, бели будут серозно-гнойными либо обычными гнойными, если течение специфическое и острое.
Зачастую пациенты жалуются на непрекращающиеся несильные болезненные ощущения, которые проявляются в нижней области живота. Подобные признаки могут указывать на причину развития инфекционного процесса.
Если течение хроническое, воспалительный процесс не будет иметь симптоматики либо будет проявляться скрытыми или незначительными признаками. Из-за этого пациенты не обращаются за помощью к специалисту, потому что не замечают видимой и сильной симптоматики патологии. В небольшом объеме могут присутствовать либо полностью отсутствовать бели.
При сильном развитии заболевания инфекционный процесс затрагивает соседние органы.
При этом симптоматика будет разнообразной:
- возникает эрозия;
- зуд во влагалище, усиливающийся с наступлением критических дней;
- происходит сильное изменение шейки матки, на которой могут появляться рубцы со спайками;
- частое ощущение слабости с высоким недомоганием;
- частые позывы к мочеиспусканию.
При хронической форме течения симптоматика будет практически скрытой, поэтому обнаружить патологию можно только при врачебном осмотре. При этом во многих случаях состояние утяжеляется, потому что у пациентов практически отсутствуют жалобы. При скрытом течении воспаления большинство женщин не обращается к специалисту.
В результате будет потеряно время для успешного устранения болезни. При хроническом течении может появиться эрозия, которая нуждается в отдельном терапевтическом лечении.
Осложнения
Воспаление шейки матки (причины возникновения заболевания требуется сразу выявлять, чтобы не было осложнений) нельзя лечить самостоятельно, без медицинского осмотра и назначения доктора, потому что могут возникнуть осложнения. При несвоевременном обращении за квалифицированной помощью острая форма патологии может перейти в хроническую стадию.
Последствия отсутствия адекватного лечения:
- воспалительный процесс затрагивает придатки;
- повышается риск появления патологий онкологического характера;
- при хронической форме может наступить бесплодие либо появиться спайки;
- самопроизвольное прерывание беременности;
- эрозия.

Зачастую пациенты жалуются на хронические болезненные ощущения в тазовой области и сбой менструального цикла, что значительно снижает качество жизни.
В профилактических целях появления болезни рекомендуется:
- заниматься лечением патологий гинекологического характера;
- предупреждать риск возникновения ИППП, отказываясь от случайных половых связей и пользуясь защитными контрацептивными средствами;
- проходить осмотр у гинеколога раз в 12 месяцев, если нет жалоб, либо раз в 6 месяцев, если имеются хронические патологии, а также при возникновении первых признаков воспалительного процесса.
Опасность для беременных
Воспаление шейки матки (причины появления патологии могут быть различными) очень редко можно обнаружить у беременных женщин, но патология может возникнуть на разном этапе вынашивания ребенка. Болезнь характеризуется острым течением, при этом воспалению подвергаются не только влагалищные стенки, но и половые губы.
ачастую пациенты жалуются на дискомфортные ощущения, зуд и жжение в промежности. Данный воспалительный процесс может стать причиной прерывания беременности, в связи с этим следует незамедлительно обратиться за квалифицированной медицинской помощью.
Во время беременности течение патологии будет иметь хроническую форму. Пока не наступила беременность у женщины будут отсутствовать жалобы. После начинают появляться симптомы вследствие естественного иммунодефицита.
От источника и периода гестации будет зависеть воздействие заболевания на беременность. Необходимо обращать внимание на уреаплазменную инфекцию, выступающую условно-патогенной, но требующую адекватной терапии.
При появлении заболевания до 12 недели беременности может произойти самопроизвольный выкидыш либо внутриутробное заражение плода. Агенты инфекции зачастую могут попасть к плоду сквозь плаценту.
С наступлением 13-27 недели воспалительный процесс может спровоцировать прерывание беременности, внутриутробную гибель плода либо плацентарную недостаточность.
На поздних сроках появления инфекции увеличивается риск:
- внутриутробного заражения плода;
- внутриутробной задержки формирования плода;
- наступления преждевременных родов;
- фетоплацентарной недостаточности.
Диагностика
Зачастую патология имеет бессимптомное течение, поэтому диагностика должна быть комплексной.
При осмотре с помощью медицинских зеркал диагноз будет подтвержден при:
- обильных зеленоватых либо сероватых выделениях;
- отечности и покраснении слизистой;
- творожистом отделяемом, если заболевание связано с грибковым поражением.

- диффузный кольпит (связан с неспецифической бактериальной инфекцией);
- очаговый кольпит (присущ для трихомониаза);
- признак «манной крупы» (характерен для герпетического заражения);
- фолликулярный кольпит (характерен для хламидиоза).
Дополнительные методы диагностики:
- Бактериологический. Обследуется поверхность шейки матки с задним влагалищным сводом для выявления роста условно-патогенных агентов в виде анаэробных кокков, стафилококков, стрептококков и кишечных палочек, а также для оценки соотношения лактофлоры, которая контролирует естественный уровень кислотности во влагалище.
- ПЦР. Выявляет специфических возбудителей в виде герпесных вирусов, хламидий, гарднереллы, уреаплазмы, микоплазмы, которые могли спровоцировать процесс воспаления. В данном случае исследованию подлежит мазок, взятый из шейки матки.
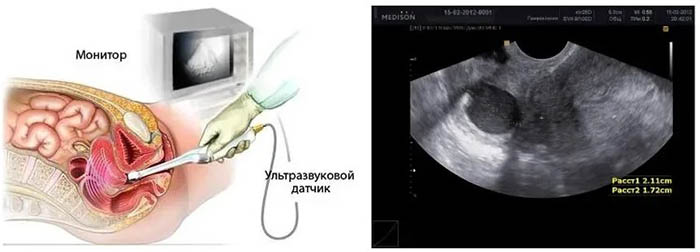
- Ультразвуковой. Эндоцервицит может быть выявлен, если толщина М-эхо шейки матки увеличен на 4 мм, а также при реактивной отечности подэпителиальных отделов. Данную процедуру нужно проводить на 5 либо 7 сутки менструального цикла.
- Цитологический. Обследуется клеточный материал для оценки структуры, уровня и характера деформации клеток, а также результативности лечения в динамике.
Гинекологическое обследование со взятием мазков нужно выполнять до наступления критических дней либо спустя несколько суток после менструации. Оптимальным периодом считается 5 день, когда отсутствуют кровянистые мажущиеся выделения.
Незадолго и в день обследования нельзя пользоваться вагинальными свечами, мазями, тампонами и средствами интимной гигиены, потому что результаты могут быть недостоверными. Дополнительно не нужно выполнять спринцевание и вступать в интимную связь за 24-48 часов до сдачи анализа.
Методы лечения
При выборе оптимального метода лечения специалист учитывает характер возбудителя патологии. Для устранения вирусного воспалительного процесса потребуется прием противовирусных составов, при бактериальном – необходимы антибактериальные препараты. В данном случае нужно брать во внимание чувствительность обнаруженных инфекционных возбудителей к антибиотикам.
Лечение заболевания может осложняться присутствием нескольких инфекционных агентов с сопротивляемостью возбудителей к антибактериальным средствам. В данном случае потребуется комбинировать разные антибиотики.
Конкретные лекарственные составы выписывает только доктор. В редких случаях потребуется прием биологически активных добавок с фитопрепаратами. Дополнительно следует нормализовать режим отдыха с трудом и заниматься физическими общеукрепляющими нагрузками.
Лечиться должна не только женщина, но и одновременно ее половой партнер. При этом следует использовать защитную контрацепцию. Измененный показатель кислотности среды с появляющейся нехваткой иммунных факторов требуют нормализации влагалищного микробиоценоза.

В связи с этим прием пробиотиков нужно совмещать с иммунокоррекцией. Благодаря этому можно избежать рецидива процесса воспаления.
В некоторых случаях специалист может назначить физиолечение в виде:
- Диадинамотерапии. Процедура основана на воздействии электрического тока. Курс включает 12 сеансов. Терапию нужно проводить ежедневно, пока не возникнут болезненные вибрационные ощущения.
- ДМВ-терапии. Ежедневно на организм в течение 10 мин. воздействуют дециметровые волны частотой от 300 МГц и до 3 ГГц. Курс лечения состоит из 15 сеансов.
- Лазеротерапии и дарсонвализации с применением влагалищных датчиков. Процедуры нужно выполнять ежедневно. Курс лечения включает 10 сеансов.
- Магнитотерапии. На организм влияет магнитное поле с повышенной либо заниженной частотой. Курс лечения включает 20 процедур, которые нужно выполнять ежедневно по 20 мин.
- СМТ-терапии. На организм ежедневно влияет электрический низкочастотный ток. Курс включает 15 сеансов.
- Электрофореза с магниевыми солями. Влиянию подвергается зона малого таза. Терапию нужно выполнять ежедневно по 20 мин. Курс включает 15 сеансов.
Воспалительный процесс, происходящий в шейке матки, требует медикаментозного лечения. При атипии в клетках, которые выстилают цервикальный канал и покрывают шейку матки, необходимо прибегнуть к химическим либо физическим методикам.
При лечении воспаления не требуется:
- аргоноплазменная абляция;
- вапоризация лазером;
- прижигание жидким азотом либо кислотами;
- электрохирургическая эксцизия.
Для успешного предотвращения риска появления многих патологий гинекологического характера нужно регулярно посещать доктора. Вне зависимости от причин появления заболевания, при своевременном назначении лечения воспаления шейки матки можно добиться хороших результатов.
Если появились первые симптомы недомогания, рекомендуется проконсультироваться с гинекологом, который по мере надобности сделает диагностику и назначит терапию.
