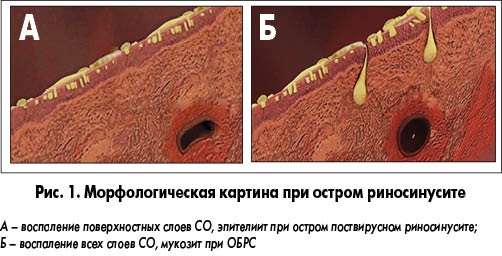
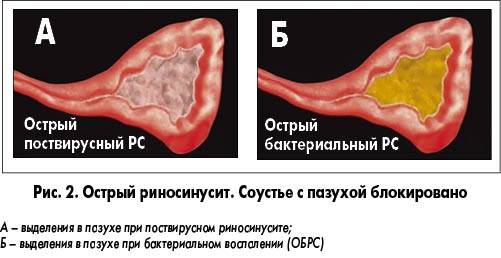
Острый риносинусит – наиболее распространенное заболевание верхних дыхательных путей у взрослых. Чаще всего оно развивается на фоне ОРВИ. Под влиянием вирусов возникает воспаление слизистой полости носа, которое распространяется на околоносовые пазухи. Слизь застаивается в синусах, что препятствует поступлению кислорода в пазухи. В результате снижается местный иммунитет, начинают размножаться болезнетворные микроорганизмы. Лечение необходимо начинать как можно раньше, так как инфекция может распространиться в полость черепа, вызывая тяжелые осложнения.
Виды
Заболевание имеет несколько видов в зависимости от течения, причин развития, локализации патологического процесса и его активности. Каждая из форм может быть односторонней или двухсторонней.
По течению
В зависимости от течения заболевание может быть:
- острым. Полное выздоровление наступает примерное через 4 недели;
- рецидивирующим острым. Характеризуется периодами обострения (примерно 2 эпизода в полгода) и ремиссии, которая длится около 8 недель.
Без должного лечения заболевание переходит в хроническую форму, при которой пациент длительное время страдает от неприятных проявлений.
По причине развития
В зависимости от причины возникновения патология бывает:
- вирусной;
- бактериальной;
- грибковой;
- смешанной;
- травматической;
- аллергической.
По локализации
Острый риносинусит у взрослых в зависимости от локализации может быть:
- верхнечелюстным (гайморит) – воспаление возникает в пазухах верхней челюсти;
- фронтальным, или лобным (фронтит) – патологический процесс развивается в лобном синусе;
- этмоидальным (этмоидит) – воспаляются структуры решетчатого лабиринта;

- сфеноидальным (сфеноидит) – воспаляется пазуха клиновидной кости.
По характеру воспаления
В зависимости от активности воспалительного процесса риносинусит бывает:
- катаральным;
- гнойным;
- смешанным.
Катаральная форма
Это самая легка форма заболевания. Развивается на фоне вирусной инфекции, характеризуется наличием обильных выделений и отека пазух носа. При правильном лечении такие признаки устраняются достаточно быстро.
Гнойная форма
Развитию такой формы патологии способствуют бактерии (стрептококк, стафилококк и другие). Симптомы ярко выражены, пациент страдает от гнойных выделений, интоксикации, повышенной температуры, болевых ощущений.
Это наиболее опасная форма заболевания, которая грозит развитием тяжелых осложнений, таких как абсцесс, менингит.
Стадии и степени
Острый риносинусит у взрослых может протекать в нескольких формах:
- легкой. Отличается умеренно выраженными симптомами, невысокой температурой. Пациент чувствует себя удовлетворительно;

- среднетяжелой. У больного ухудшается общее самочувствие, температура превышает 37,5oС, появляются болевые ощущения при пальпации пазух, возникают головные боли;
- тяжелой. Отличается сильной болезненностью при пальпации пазух, отеками, головными болями, ощущением слабости, повышением температура (более 38oС).
Симптомы и признаки
Острый риносинусит у взрослых проявляется:
- заложенностью, выделениями из носа;
- болевыми ощущениями в области пазух;
- отеками в области лица;
- снижением обоняния;
- общей слабостью;
- повышенной температурой;
- головными болями;
- неприятным запахом изо рта;
- кашлем из-за стекающей по задней стенке гортани слизи.

Специфические признаки в зависимости от зоны поражения:
- фронтит – боли в области лба;
- гайморит – боли в области пораженных пазух;
- сфеноидит – интенсивные головные боли;
- этмоэдит – гнусавость.
Причины
Риносинусит может быть вирусным или бактериальным. Первая форма встречается чаще всего, ее возникновению способствуют различные вирусы. Слизистую полости носа покрывает мерцательный эпителий, который задерживает патогенные микроорганизмы, которые проникают внутрь при вдыхании воздуха. У здорового человека слизь быстро выводится вместе с вирусами и бактериями. При различных нарушениях, препятствующих обновлению слизистой, патогенные микроорганизмы проникают в клетки эпителия. Это способствует развитию воспаления, появлению выделений из носа.
Провоцирующими факторами выступают:
- длительно протекающий ринит;
- переохлаждение;
- аллергические реакции;
- прием некоторых лекарств;
- попадание инородных тел в полость носа;
- искривление носовой перегородки, травмы носа;
- наличие полипов или аденоидов;
- стоматологические заболевания.
У взрослых бактериальная форма заболевания развивается, если лечение острого риносинусита было неправильным. Также спровоцировать болезнь может длительная заложенность носа или стойкое снижение иммунитета. Возбудителем заболевания выступает стрептококк, стафилококк и другие бактерии.
Диагностика
С целью постановки диагноза специалист проведет осмотр, проанализирует жалобы пациента, уточнив:
- беспокоит ли заложенность носа;
- какого характера выделения присутствуют;
- есть ли болевые ощущения;
- повышена ли температура тела;
- болел ли человек недавно простудой.

В ходе осмотра врач ощупывает щеки и лоб, проверяя, есть ли болезненность. Обнаруженные на лице отеки могут быть признаком тяжелого течения болезни, что требует госпитализации. Также делают риноскопию, при проведении которой обнаруживают покраснение слизистой, ее отек, наличие слизистых или гнойных выделений (от 1700 руб.). Для более подробного осмотра некоторых участков рекомендуется проведение эндоскопии (от 1500 руб.).
Чтобы понять, распространился ли процесс на верхнечелюстные и лобные пазухи, проводят рентгенографическое исследование (от 1900 руб.). Если есть затемнение на снимке, оценивают его вид, что позволяет отличить гнойную форму от катаральной. В качестве альтернативы может быть назначено ультразвуковое исследование.
Для уточнения диагноза иногда делают пункцию гайморовой пазухи при помощи специальной тонкой иглы (от 1500 руб.). При извлечении гнойного содержимого, полость промывают и вводят медикаментозное средство.
Методы лечения
Главные задачи при лечении заболевания:
- сократить его длительность;
- предупредить развитие осложнений.
В зависимости от состояния пациента, стадии болезни подбирается метод терапии.
Медикаментозное лечение
Основным способом терапии заболевания в острой форме является применение антибиотиков. Однако они используются только при среднетяжелом и тяжелом течении. Основными критериями при назначении таких средств являются жалобы пациента, гнойные выделения из носа.
Препарат первого выбора при заболевании — Амоксициллин.
Если заметный клинический эффект после 3 дней терапии отсутствует, назначают средства других групп:
- цефалоспорины;
- макролиды;
- фторхинолоны.
Антибактериальные средства при риносинусите:
| Группа | Название | Способ применения | Продолжительность лечения |
| Пенициллины | Амоксициллин | 500 мг 3 раза в день | 5-10 дней |
| Цефалоспорины | Цефтриаксон | 1-2 г внутримышечно однократно | Индивидуально |
| Макролиды | Азитромицин | 500 мг 1 раз в сутки | 3 дня |
| Фторхинолоны | Левофлоксацин | 500 мг1 раз в сутки | Не более 14 дней |
Дополнительно назначают нестероидные противовоспалительные средства (Нурофен, Ибуфен). Для устранения отека слизистой, улучшения оттока слизи, облегчения носового дыхания рекомендуют применение сосудосуживающих капель и спреев (Назол, Отривин, Тизин).
Использовать такие средства нельзя более 10 дней, так как это может привести к развитию медикаментозного ринита, который сопровождается выраженным отеком носовой полости. Лучше подбирать препарат в форме дозированного аэрозоля, так как средства в виде капель дозировать сложно. Если заболевание имеет аллергическое происхождение, назначают антигистаминные средства.
Острый риносинусит у взрослых в особо сложных и неподдающихся лечению формах требует применения капель с глюкортикостероидами – гормонами, которые обладают противовоспалительными свойствами (Назонекс, Насобек). Такие средства помогают избавиться от отека и воспаления. Так как лекарства могут способствовать развитию побочных эффектов, подбирать их должен специалист.
Для разжижения содержимого пазух понадобятся муколитики. Эффективными являются растительные препараты, которые оказывают не только муколитическое, но и противовоспалительное действие. Самый известный представитель этой группы – Синупрет.
Благодаря корню горечавки, траве вербены, щавелю, первоцвету и бузине в составе средства уменьшается отек слизистой, улучшается выведение слизи. Также препарат содержит компоненты, которые обладают иммуностимулирующими и противовирусными свойствами. Применение лекарства в составе комплексной терапии ускоряет выздоровление.
Немедикаментозное лечение
Улучшить состояние пациента помогают и немедикаментозные методы.
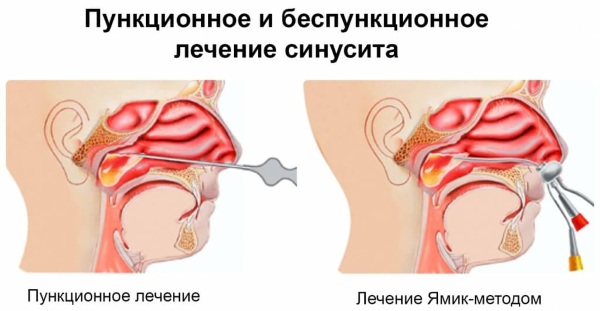
Пункция и зондирование околоносовых пазух
Такие способы используют для промывания пазух антисептиками, удаления патологического секрета и введения лекарств. Чаще всего проводят пункцию верхнечелюстной пазухи. Процедура должна быть строго обоснована, выполняют ее только при наличии гнойного содержимого.
Проведение процедуры:
- Слизистую обрабатывают раствором лидокаина, затем при помощи специальной иглы делают прокол верхнечелюстной пазухи и извлекают содержимое.
- Проводят промывание полости с помощью изотонического или дезинфицирующего раствора.
- Если есть необходимость, вводят медикаментозные средства.
Преимуществом такого способа является быстрое удаление гнойного содержимого, что способствует уменьшению болевых ощущений, улучшению общего состояния. Минус в том, что процедуру необходимо проводить неоднократно, пока пазуха полностью не очистится. Кроме того, для многих пациентов такой метод терапии связан с психологическим стрессом.
Метод дренирования
Чтобы избежать проведения повторных пункций, иногда в месте прокола ставят дренаж в виде тонкой резиновой трубки. Это способствует созданию дополнительного пути для выхода слизи из пораженной полости, увеличению воздухообмена.
Однако такой метод не рекомендован при первичной неосложненной форме заболевания. Кроме того, катетер – это инородное тело в пазухе, наличие которого может стать причиной занесения инфекции.
Ирригационная терапия
Для промывания носа используют препараты на основе морской воды, которые можно приобрести в аптеке (АкваЛор, Физиомер, Маример). Изотонический раствор улучшает реологические свойства слизи, облегчает носовое дыхание. Так как в составе таких препаратов отсутствуют компоненты, способные спровоцировать появление побочных эффектов, то строгое дозирование не нужно. Использовать лекарства можно по потребности.
В условиях медицинского учреждения нос промывают методом перемещения медикаментозных средств («кукушка»). При этом в одну ноздрю вливается раствор, а содержимое другой удаляют при помощи отсоса. Процедура не так эффективна, как пункция, но она безболезненна и неинвазивна.
Хирургическое лечение
Современные хирурги проводят операцию при помощи эндоскопа – тонкого гибкого оптоволоконного прибора. Устройство позволяет осмотреть носовую полость, расширить диаметр отверстия. С помощью прибора можно удалить кисты, полипы, другие новообразования. Пациент испытывает умеренный дискомфорт, после операции может ощущать небольшую заложенность носа из-за незначительного отека. В госпитализации после вмешательства нет необходимости.
Физиотерапия
Физиотерапевтическое лечение назначается в восстановительном периоде.
Оно способствует:
- устранению воспаления;
- улучшению микроциркуляции и активизации процессов обмена в тканях;
- снижению интоксикации;
- восстановлению функций иммунитета.
Для снятия воспаления используют:
- УВЧ-терапию низкоинтенсивную;
- сантиметроволновую терапию высокоинтенсивную;
- лазеротерапию;
- ультразвуковую терапию.
Для снижения концентрации бактерий рекомендуется проведение:
- электрофореза антибиотиков;
- КУФ-облучения слизистой;
- дарсонвализации.
Иммунитет повышают при помощи:
- лазерного облучения крови (7-10 процедур ежедневно или через день);
- талассотерапии (15 процедур);
- воздушных ванн (10-20 процедур).
Чтобы обеспечить успокаивающий эффект, нормализовать состояние нервной системы пациента, проводят:
- франклинизацию (10-12 сеансов по 1 в день);
- гальванизацию головного мозга (курс – 5-10 ежедневных процедур);
- электрофорез седативных препаратов.
Противопоказано применять физиотерапевтические методы при:
- гнойном синусите с затрудненным оттоком секрета;
- наличии кист придаточных пазух;
- доброкачественных новообразованиях.
Народные методы
Любые народные средства можно применять только с разрешения врача и в сочетании с традиционными способами.
При затяжном течении болезни эффективны ингаляции с применением противовоспалительных трав:
- ромашки;
- шалфея;
- календулы.
Процедура помогает освободить пазухи от гнойного содержимого. Настоями этих растений пропитывают тампоны и закладывают их в нос.
Чтобы снять воспаление также применяют сок каланхоэ, обладающий антибактериальными свойствами. Для приготовления капель понадобятся нижние листки растения. Их следует измельчить, отжать сок и процедить его. Смешав сок с водой в равных пропорциях, закапывают жидкость в каждую ноздрю 4 раза в сутки по 2 капли. Можно применять смесь сока свеклы и меда (3:1). Средством закапывают нос 5 раз в день по 3 капли в каждую ноздрю.
Также для лечения используют:
- отвар ромашки с соком чистотела. Ингредиенты смешивают в равных пропорциях, закапывают по 3 капли в каждый носовой ход. Процедуру проводят 5 раз в день;

Острый риносинусит у взрослых при заполнении пазух лечится корнем цикламена - сок цикламена. Его используют для очищения пазух. Следует закапывать по 2 капли в каждый носовой ход;
- оливковое масло с прополисом. Понадобится 100 мл масла, в котором нужно растворить кусочек прополиса. Полученное средство капают в нос 2 раза в день;
- снять воспаление и избавиться от болезненных ощущений можно при помощи меда. Рекомендуется закапывать по 2 капли в каждый носовой ход;
- йод и раствор марганцовки. По 3 капли каждого средства добавляют в 1 ст. воды. Раствором промывают полость носа;
- раствор мумие (2%). Можно применять как обычные капли в нос. Также раствор используют внутрь. Лечение длится 10-12 дней;
- зеленый чай с мятой и корицей. Напиток употребляют внутрь. Он помогает избавиться от головной боли, которая часто возникает при заболевании. Также головную боль устраняет полевой клевер. Сухое сырье (1 ст. л.) заливают 250 мл кипятка, настаивают 25 мин. и употребляют по 0,5 ст. трижды в день.
От неприятных ощущений помогают избавиться прогревания. В качестве согревающего компресса используют нагретую соль, сваренное вкрутую горячее яйцо, мед.
Возможные последствия и осложнения
Несвоевременное и неадекватное лечение может стать причиной:
- перехода заболевания в хроническую форму;
- распространения воспаления на другие ткани;
- развития бронхита, пневмонии, отита;
- осложнений со стороны органов зрения (гнойное воспаление глазниц, потеря зрения);
- внутричерепных осложнений: абсцесса мозга, менингита, энцефалита;
- сепсиса – распространения инфекции с током крови по всему организму.
Острый риносинусит – широко распространенная патология, причем заболеваемость среди взрослых постоянно растет. Причина в ослаблении иммунитета людей, развитии глобальной устойчивости к антибактериальным препаратам, бесконтрольном применении сосудосуживающих средств. Заболевание опасно своими последствиями, поэтому важно своевременно заниматься его лечением и не забывать о профилактике. Чтобы снизить риск развития патологии, рекомендуется вести здоровый образ жизни, избегать переохлаждения, заниматься спортом, своевременно лечить ОРВИ и регулярно обследоваться у стоматолога.
Видео о риносинусите
Риносинусит. Чем опасно заболевание:

Всё всегда идет из-за плохого иммунитета. Если защитные силы у организма высокие, то подобных болячек практически не хватаешь….а вы сами должны понимать, что сейчас с этой короной за иммунитетом следить нужно особенно тщательно. Мне больше всего зашёл эваларовский витамин C + бета-каротин + D3 в шипучих таблетках. Мало того, что вкусный напиток получается, так это ещё кстати для зрения полезно. Так что советую обратить внимание.