Болевые ощущения в области ребер возникают в результате различных патологических процессов, развивающихся в костных структурах, мягких тканях, нервных окончаниях и волокнах. При этом болезненность может возникать как с одной, так и сразу с двух сторон, что указывает на более сложную форму нарушения.
Что приводит к болезни ребер
Существует множество различных причин, вызывающих развитие болевого синдрома. При этом все они различаются по природе происхождения, характеру протекания, интенсивности и локализации болевого синдрома. Причиной боле могут выступать ушибы или переломы.
В первом случае интенсивность болевого синдрома умеренная и сопровождается развитием отечностей, реже – кровоподтеками.
При легком надавливании в соседней части от области поражения, а также при сдавливании грудной клетки боли не возникают. Это указывает на отсутствие переломов. Со временем интенсивность болей снижается и полностью исчезает примерно в течение 1-2-х недель.
При переломах возникает острый болевой синдром, особенно при движениях – разговоре, наклонах, кашле. Боли уменьшаются в сидячем положении, поэтому больные стараются совершать как можно меньше действий. При пальпации в отдаленной области от зоны поражения болезненность усиливается и носит ярко выраженный характер.
Симптоматика:
- изменение дыхания;
- ухудшение общего состояния (в случае обширных повреждений);
- шоковое состояние (в редких случаях).
При развитии одышки возможен разрыв легкого, что может приводить к значительному ухудшению состояния. Болят ребра с двух сторон по разным причинам, включая различные внутренние заболевания. Таким образом, патология может возникнуть на фоне воспалительных процессов, развивающихся внутри организма. При этом в зависимости от конкретной болезни симптоматика может быть разной, а характер и интенсивность болей отличаться.
Возможные заболевания:
- Миозиты. Нарушение протекает умеренно, характер болевого синдрома – тупой. Обострение возникает при выполнении резких движений или глубоком вдохе. При надавливании болезненность несколько усиливается. Иногда возникают незначительные отечности.
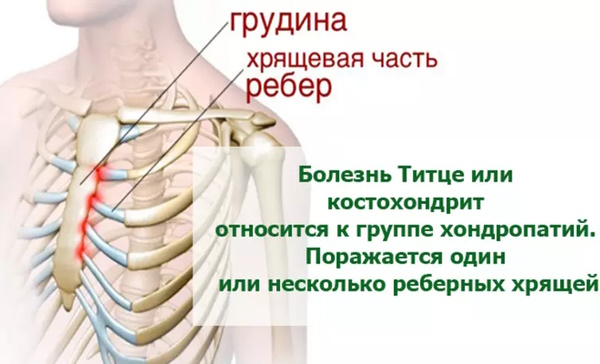
- Синдром Тице. Болевые ощущения развиваются, как правило, с одной стороны в области грудной клетки. Патология может быть острой или развиваться постепенно, усиливаясь при совершении каких-либо резких движений и часто иррадиируя в руку или плечо. Подобное состояние может сохраняться в течение длительного времени, чередуясь обострениями и ремиссиями. При надавливании возникает острый болевой синдром. В некоторых случаях могут образовываться припухлости в зоне поражения.
- Асептический периостит. Болезнь, как правило, возникает в результате ушиба и сопровождается умеренным болевым синдромом ноющего характера. Иногда отмечается развитие незначительных отечностей. Признаки болезни исчезают в течение недели. При образовании гнойного экссудата болезненность возникает стремительно и становится ярко выраженной, интенсивной. При этом состояние сопровождаются лихорадочными состояниями.
- Остеомиелит ребер. Возникает в крайне редких случаях и является следствием физического воздействия – травм, ранений, хирургических вмешательств. Для патологии характерно стремительное развитие совместно с возникновением лихорадочных состояний, увеличением количества гнойного экссудата и общим ухудшением самочувствия. Характер болей – пульсирующий, распирающий и снижается после образования свищей. При ощупывании зоны поражения болезненность интенсивная и ярко выраженная.
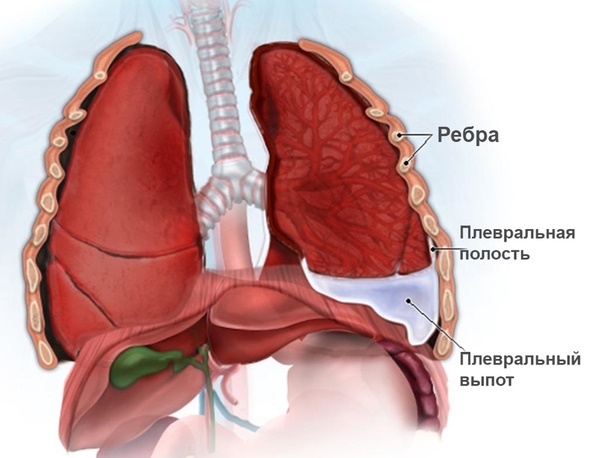
- Плеврит. Заболевание может приводить к развитию болей в боку и сопровождаться одышкой, кашлем, возрастанием температуры. Характер болей – колющий или тупой в зависимости от формы патологического процесса. Болезненность усиливается при движениях и уменьшается в положении лежа на боку.
Любое из указанных нарушений требует незамедлительной медицинской помощи, поскольку они могут приводить к развитию опасных для здоровья состояний (осложнений).
Мышечная патология
Болят ребра с двух сторон – это считается признаком серьезного или тяжелого патологического процесса, развивающего в организме, или может быть связано с защемлением нервов и мышц. В некоторых случаях причиной болевых ощущений в области реберной части могут стать мышечные спазмы или другие нарушения в мышечной ткани (межреберная миалгия). Однако главной причиной расстройства является гипертонус одной или нескольких мышц.
Межреберная миалгия возникает в области грудной клетки, сами боли образуются в результате повышенного тонуса и передавливания мышцами нервных окончаний, что и вызывает развитие болевых ощущений. Характер болевого синдрома при этом может быть разнообразным. Такие боли усиливаются во время движения, при кашле, смехе, разговоре.
Неврологические расстройства
Главной причиной неврологических нарушений является межреберная невралгия. Для заболевания характерно одностороннее развитие острых, нарастающих постепенно болевых ощущений, которые в конечном итоге становятся невыносимыми. Для облегчения состояния пациент задерживает дыхание и прекращает все движения. В некоторых случаях боли могут отдавать в сердце, лопаточную зону или эпигастральную область.

Сам синдром является следствием следующих нарушений:
- Переохлаждение – связано с пребыванием на сквозняках или ношением неподходящей для сезона одежды.
- Перенапряжение – патология возникает в результате длительных нагрузок или нахождения в неудобной позе.
- Повреждения – заболевание является следствием ушибов или переломов проблемной области.
- Заболевания позвоночника – частой причиной состояния считаются межпозвонковые грыжи, остеохондроз, деформации позвоночного столба.
- Опоясывающий лишай – образование папул с последующим вскрытием и заживлением может также спровоцировать развитие болевого синдрома.
Для устранения болезненности сначала следует избавиться от главного заболевания, поскольку межреберная невралгия является лишь симптомом иных патологических процессов.
Другие причины
Специалисты выделяют и другие причины происхождения болевого синдрома.
Так, патология может иметь психогенную природу происхождения и развиваться в результате следующих психических нарушений:
- неврозы;
- истерические состояния;
- психогенный ревматизм;
- онкологические заболевания;
- депрессии;
- ипохондрическое расстройство.
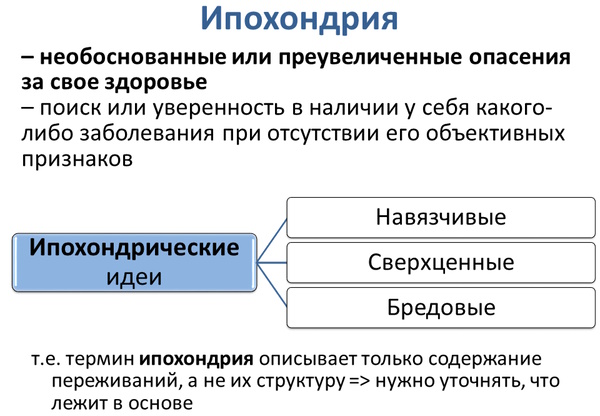
Клиническая картина у таких расстройств часто меняется, установить при этом точную причину практически невозможно без диагностики. Характер болей может быть тупым, острым, жгучим, сверлящим или выворачивающим.
Симптоматика может сопровождаться развитием дополнительных нарушений в виде онемения, покалывания, ползания мурашек.
При нажатии
Ребра могут болеть только в случае надавливания с одной или двух сторон на пораженный или рядом расположенный участок. При этом в остальные периоды времени боли пациента не беспокоят.
Такое состояние также может быть вызвано различными внутренними заболеваниями. При наличии иных симптомов и жалоб (например, при повышении температуры тела) требуется незамедлительная медицинская помощь, поскольку это может указывать на развитие острых и опасных воспалительных процессов (аппендицита, колита, гепатита).
Болезненность, вызываемая физическим воздействием или возникающая во время вдоха, может свидетельствовать о развитии так называемого синдрома Тице – воспалительного заболевания хрящевой ткани в области ребер. Нередко патология может возникать в результате перенапряжения мышц, что и вызывает болевой синдром при нажатии.
Если болит с одной стороны
Болезненность в районе ребер с одной стороны может возникать по ряду причин, не связанных с заболеваниями. Таким образом, боль справа часто становится причиной высоких физических нагрузок, бега трусцой или гормональными изменениями во время менструации.
Правосторонний или левосторонний болевой синдром может быть связан с нарушением расположенных рядом внутренних органов – печени, желчного пузыря и его протоков, почек, двенадцатиперстной кишки, поджелудочной железы, легких.
Причины патологии (общие):
- заболевания желчного пузыря – холангит, холецистит, желчнокаменная болезнь;
- болезни печени – гепатит, цирроз, абсцесс, печеночные колики;
- панкреатит;
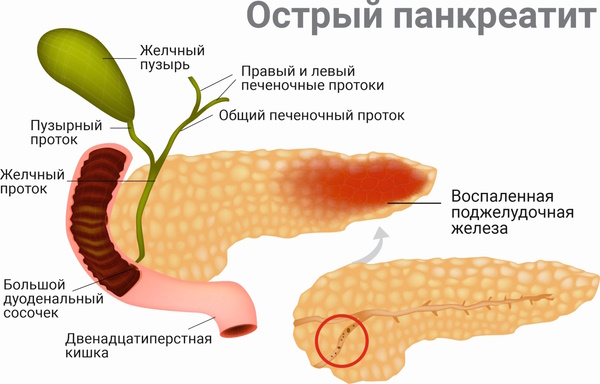
- легочные заболевания – туберкулез, пневмония, плеврит;
- заболевания позвоночника и опорно-двигательного аппарата – остеохондроз, сколиоз, ревматические заболевания;
- кишечные расстройства – болезнь Крона, колиты, гастриты, наличие полипов или опухолей;
- воспаление отростка слепой кишки (аппендицит);
- гинекологические заболевания – эндометриоз, инфаркт правого яичника, аднексит, внематочная беременность;
- сердечная недостаточность (при поражении правого желудочка);
- гемолитическая анемия.
Левосторонние боли также могут быть связаны с работой различных внутренних органов. Помимо указанных выше нарушений, дополнительно патология может развиваться в результате инфаркта миокарда, разрыва селезенки.
Для болевого синдрома с левой стороны характерно поражение сердца и сердечно-сосудистой системы и части печени. Правостороннее нарушение возникает в результате печеночных заболеваний. При этом и в первом, и во втором случае причины могут быть схожими, независимо от локализации патологического процесса.
Методы диагностики
Болят ребра с двух сторон или только с одной, зависит от того, в каком органе или отделе произошли патологические изменения. Поэтому всем пациентам показана обязательная консультация и осмотр у врача. Диагностировать патологию и установить точную причину ее развития можно во время осмотра и проведения различных исследований – инструментальных, физикальных, лабораторных.
Для начала проводится сбор анамнеза – выслушиваются жалобы, определяется симптоматика и выполняется визуальный осмотр пациента. Далее специалист проводит физикальную диагностику – прослушивает наличие шумов с помощью стетоскопа, оценивает состояние кожных покровов, определяет локализацию отечностей.
Затем назначаются инструментальные исследования, которые позволят оценить локализацию патологии, вовлеченность иных органов и отделов и оценить общее функциональное состояние внутренних органов и систем.
Виды диагностики:
- Рентгенография ребер. Применяется для оценки костных структур и позволяет определить наличие травм (переломов). Исследование также назначается при подозрении на онкологические заболевания легких.
- Компьютерная томография. Проводится с целью детального изучения мягких и более плотных тканей грудной клетки.
- МРТ. Назначается для исследования строения грудной клетки. Исследование позволяет детально изучить состояние мягких тканей.
Для выявления точной причины и постановки диагноза может потребоваться консультация и осмотр у нескольких узкопрофильных специалистов – невролога, фтизиатра, хирурга, вертебролога, ортопеда, травматолога. При наличии опухолей пациент направляется к онкологу, который может произвести пункцию (биопсию) для определения природы происхождения новообразования.
Методы лечения
Терапия патологии проводится комплексно с применением различных терапевтических методик – лекарственных, хирургических. При этом пациенту сначала необходимо оказать первую помощь. Таким образом, больному рекомендован постельный режим или ограничение подвижности и прием обезболивающих, противовоспалительных и согревающих средств. При нарушении целостности кожных покровов препараты для местной терапии противопоказаны.
В случае общего ухудшения состояния (лихорадки, одышки, нестерпимых болей, кровохарканья) требуется срочная госпитализация. Болят ребра с двух сторон по разным причинам, поэтому пациентам может назначаться консервативное лечение. Оно включает в себя множество различных лечебных методик и определяется с учетом выявленного нарушения. Таким образом, пациенту показано ограничение подвижности, выполнение дыхательных упражнений, физиотерапия.
В некоторых случаях могут назначаться сеансы массажа, мануальной терапии, физических упражнений.
Также проводится медикаментозное лечение, включающее в себя применение различных групп препаратов:
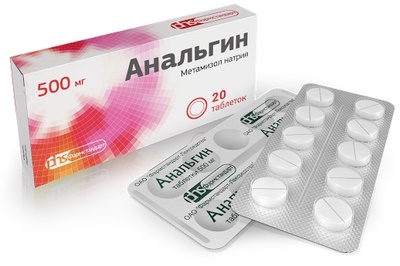
| Лекарственная группа | Когда используются и для чего нужны | Примеры препаратов (наименования) |
| Обезболивающие | При умеренном течении патологии назначаются таблетки, при выраженных болях – внутримышечные инъекционные растворы. При опухолях с метастазами показаны наркотические или опиоидные анальгетики. | Анальгин
Кеторолак Фентанил |
| Антибактериальные препараты | Основными показаниями для их назначения являются следующие заболевания: плеврит, гнойный периостит, остеомиелит. В первую очередь используются антибиотики широкого спектра действия. Затем подбираются средства с учетом выявленного вида микроорганизма. | Тетрациклины
Цефалосоприны Пенициллин |
| Глюкокортикостероиды (ГКС) | Данные препараты применяются при неэффективности иных лекарственных средств. Они используются для выполнения блокад и купирования болевого синдрома. | Преднизолон
Дексаметазон |
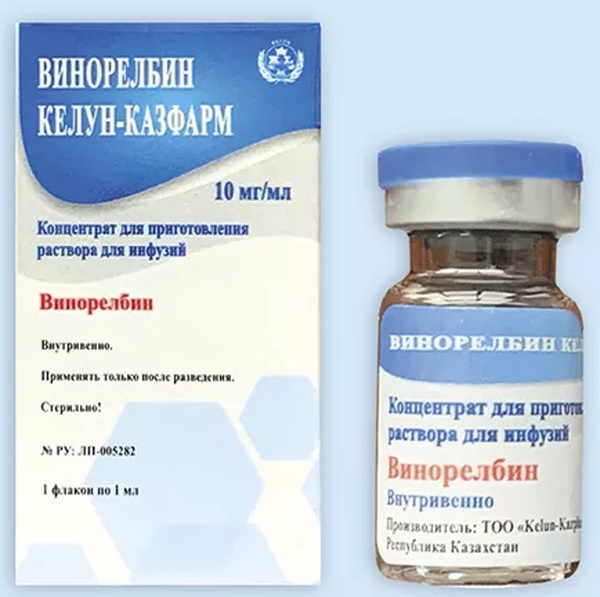
| Цитостатические средства | Применяются в качестве проведения противоопухолевой терапии. | Цисплатин
Анастрозол Винорелбин |
Лекарственные препараты подбираются только лечащим врачом после проведения всех необходимых исследований и постановки точного диагноза.
Оперативные вмешательства
В тяжелых случаях проводятся различные хирургические операции, которые определяются в зависимости от заболевания.
Таким образом, могут выполняться следующие виды вмешательств:
- Пункция и/или дренирование плевральной полости. Процедура проводиться при переломах, сопровождаемых скоплением крови или воздуха в области плеврального мешка.
- Остеосинтез. Процедура показана при многочисленных переломах.
- Гнойный периостит. Патология требует экстренного вскрытия и выведения экссудата.
- Секвестрэктомию или удаление ребра. Данная процедура назначается при остеомиелите.
- Резекция костей, мягких тканей или лимфатических узлов. Данный вид вмешательств проводится при наличии злокачественных опухолей.
В случае, если начали болеть ребра, необходимо сразу же обращаться к врачу, так как данный признак может сигнализировать о наличии серьезных и опасных для здоровья нарушений, развивающихся в организме. При этом не имеет значения, где возник болевой синдром – с одной стороны или с двух, нарушение требует обязательной диагностики и лечения.
Видео о том, почему болят ребра
Основные причины боли в ребрах:

От мышечных болей я обычно мажу гель Разогреватель от Лошадиной силы, он помогает снять напряжение и мышечный спазм. Расслабляет