При обнаружении на ЭКГ сочетания полной блокады атриовентрикулярного пучка с мерцательной аритмией или трепетанием предсердных отделов диагностируют синдром Фредерика. Аномалия осложняет протекание других кардиологический патологий. Среди клинических признаков отмечают слабость, периодические головокружения, одышку.
Причины синдрома Фредерика
Этиологические факторы кардиологического симптомокомплекса не установлены. Синдром Фредерика, называемый полной атриовентрикулярной блокадой III степени, сопровождает функциональные нарушения сердечного аппарата. Аномалию принято считать полиэтиологическим заболеванием.
К вероятным причинам тяжелой AV-блокады причисляют:
- воспалительные реакции;
- дистрофическое состояние сердечного органа;
- склеротические изменения в структуре миокарда;
- инфекционное поражение;
- врожденные анатомические аномалии;
- гемодинамические нарушения.
Синдром Фредерика на ЭКГ признаки имеет в виде расстройства проводимости электрохимических импульсов. На кардиографической ленте состояние заметно по отсутствию зубца P с заменой пика фибрилляционными волнами.
Часто встречающиеся в клинической практике патологии, способные провоцировать атриовентрикулярную блокаду, представлены в таблице.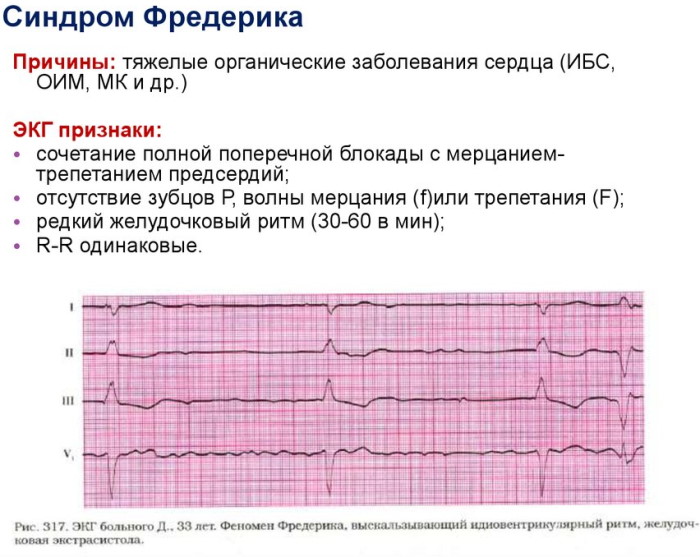
| Патология | Клинические характеристики |
| Ишемия | Функционально-органическое повреждение волокон сердечного мускула, обусловленное нарушением или полным прекращением кровоснабжения миокарда. Ишемический процесс нарушает иннервирующую связь предсердий с желудочками. |
| Инфаркт миокарда | Некротизацию отдельных участков сердечной мышцы называют распространенной причиной свойственных синдрому Фредерика аритмических пароксизмов. |
| Патологии не коронарного происхождения | Тяжелое нарушение нервной проводимости предположительно вызывают тиреотоксический или аутоиммунный миокардит, миопатические состояния органа. Синдром Фредерика часто наблюдают у пациентов с хроническими заболеваниями сердца или некротическим поражением большой площади миокарда, фиброзом либо склеротическими повреждениями сосудов на фоне морфологических изменений. |
| Лекарственная интоксикация | Признаки тяжелой AV-блокады фиксируют при регулярном приеме антиаритмических препаратов вне рекомендованного терапевтического диапазона. К таким медикаментам причисляют ингибиторы бета-адренорецепторов и кальциевых каналов, кардиологические гликозиды. |
Любая из перечисленных патологий вызывает сосудистый склероз, провоцирующий пролиферацию соединительнотканных структур. В результате нарушается проводимость нервных сигналов.
Факторы риска
Симтомокомплекс свойственен пациентам с тяжелыми врожденными дисфункциями или анатомическими аномалиями строения органа. Патологическое состояние провоцируют психоэмоциональные перегрузки, стрессовые состояния, регулярное физическое перенапряжение. Такие факторы увеличивают частоту сердечных сокращений.
Возникновению и прогрессированию синдрома Фредерика способствуют:
- злоупотребление алкоголем;
- курение;
- стрессовые состояния, вызывающие усиленную секрецию адреналина;
- несоблюдение при сердечно-сосудистых заболеваниях показанной гиполипидемической диеты;
- наследственные факторы;
- нейроциркуляторная дистония – симптомокомплекс, обусловленный расстройством функции церебральной регуляции;
- нарушенное электролитное равновесие.
Вероятность развития атриовентрикулярной блокады III степени повышают несвоевременно или не полностью излеченные сосудистые патологии. Риск увеличивается при неконтролируемом приеме указанных выше препаратов.
Симптомы синдрома Фредерика
Клиническая картина зависит от характера нарушения и локализации АВ-блокады. Характерные признаки – периодические аритмические проявления в сочетании гемодинамическими расстройствами.
Ощутимые симптомы:
- постоянная слабость;
- хроническая усталость;
- одышка при ходьбе или преодолении лестничных пролетов;
- потемнения в глазах;
- предобморочные состояния;
- периодические потери сознания.
Синдром Фредерика (на ЭКГ признаки аномалии часто проявляются синусовой брадикардией) вызывает заметную бледность кожного покрова рук и лица. Возникают колющие боли разной интенсивности и продолжительности в области грудной клетки.
При полной атриовентрикулярной блокаде в периорбитальной зоне, вокруг крыльев носа, около губ наблюдается акроцианоз – синюшная окраска эпидермиса, спровоцированная гемодинамическими нарушениями.
В зависимости от клинических характеристик синдрома Фредерика периодически возникает ноющий или тянущий дискомфорт в проекции сердечного органа – спереди либо под лопаткой.
У некоторых пациентов наблюдаются сжимающие или давящие болевые ощущения ангинозного типа. Пароксизмальные проявления сопровождают затрудненное либо прерывистое дыхание, позывы тошноты, избыточное потоотделение.
Свойственное атриовентрикулярной блокаде III степени сильное замедление частоты ритмов сочетается с фибрилляцией предсердных отделов – разновидностью желудочковой тахикардии, для которой характерна хаотичная электрическая активность миокарда.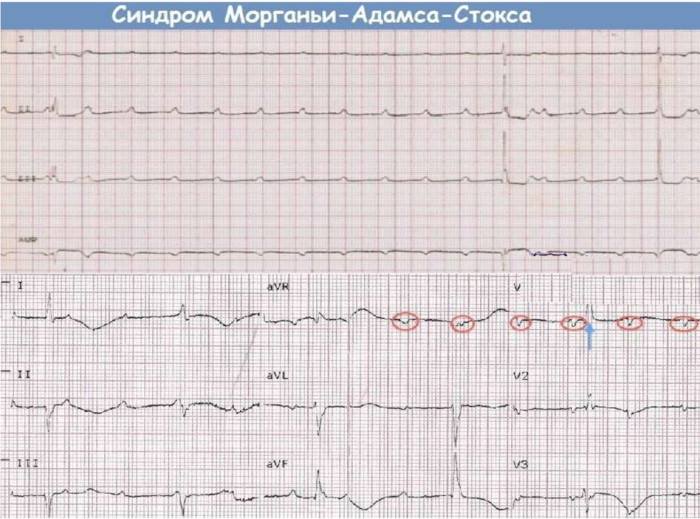
Развиваются синкопальные состояния, называемые синдромом Морганьи-Адамса-Стокса. Приступы обусловлены резким уменьшением объема выбрасываемой сердцем крови. Проявления МАС-синдрома приводят к периодическим потерям сознания.
Как выявляют синдром Фредерика
Диагностика нарушения атриовентрикулярной проводимости – сложный и многоэтапный процесс. Первой стадией служит физикальный осмотр, в ходе которого выявляют явные клинические признаки синдрома.
К ним относятся брадикардическая дисфункция, пониженное внутрисосудистое давление. Кардиолог проводит аускультационное обследование. Таким методом фиксируют функциональные нарушения, органические шумы, приглушенность сердечных тонов.
По результатам первичного осмотра назначают комплекс аппаратных диагностических мероприятий, стандартный набор лабораторных тестов.
Последние предусматривают:
- исследование электролитных параметров крови с целью выявления характерной для синдрома полной AV-блокады гиперкалиемии;
- ОАК;
- анализ мочи;
- гематологический тест на кардиоспецифические ферменты – креатинкиназу, тропонин, миоглобин.
По острофазным показателям и содержанию в крови простагландинов оценивают воспалительную активность. Из инструментальных методов диагностики применяют электрофизиологическое обследование.
Аппаратная технология позволяет уточнить локализацию АВ-блокады для последующего проведения хирургической операции или определения тактики консервативного лечения. В ходе процедуры выясняют морфологические характеристики нарушения.
Эффективным инструментальным методом диагностики синдрома Фредерика считается эхокардиографическое обследование, направленное на выяснение объема кровяного выброса. При АВ-блокаде III степени этот показатель не превышает 40% от нормы.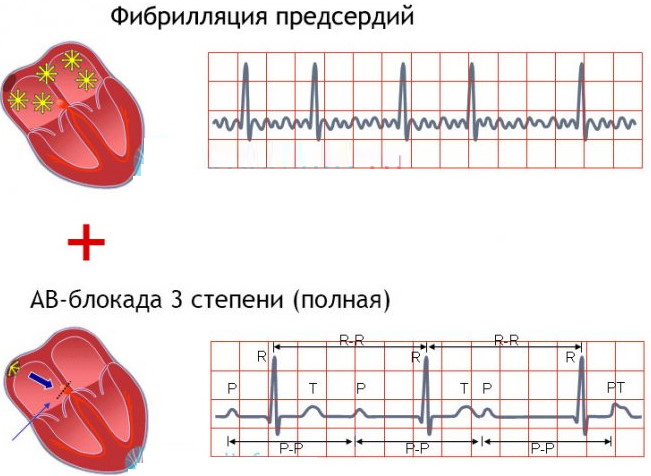
Эхокардиография позволяет обнаружить типичную для синдрома Фредерика дискоординацию между сокращениями правого и левого желудочков, предсердных отделов. Для определения толщины волокон миокарда применяют ультразвуковой метод.
УЗИ сердца позволяет установить внутренний объем камер органа. Воспалительную симптоматику диагностируют по наличию в полостях патологического жидкого экссудата. Для уточнения клинической картины применяют рентгеноскопические методы.
На снимке заметны расширенные контуры тени сердца, деформация естественных анатомических очертаний. У пациентов с функциональной недостаточностью застойного характера наблюдается ухудшение прозрачности полей легких.
Дополнительно назначают компьютерную томографию и ангиографическое исследование коронарных артерий. КТ создает четкую трехмерную модель сердечного аппарата с высоким уровнем детализации. Ангиография позволяет подробно изучить состояние сосудистых стенок.
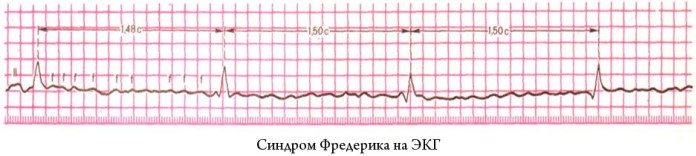
Признаки синдрома на ЭКГ
Электрокардиографическое исследование регистрирует f-волновые изменения в структуре органа. На предсердную фибрилляцию указывают крупные пики F, которых не должно быть в нормальном состоянии.
Синдром Фредерика проявляется на ЭКГ следующими признаками:
- расширенным комплексом QRS;
- деформациями пика R;
- редким возникновением на электрокардиографической записи экстрасистол – внеочередных сокращений миокарда;
- одинаковым расстоянием между соседними зубцами R;
- удлинением интервала QT.
В острых состояниях электрокардиографическое обследование проводят по методу Холтера с суточным мониторингом сердечной ритмики. Запись выполняют с помощью специального портативного аппарата-рекордера.
Метод позволяет установить ЭКГ-признаки полной блокады атриовентрикулярного соединения в динамике. Обследование предоставляет кардиологам детальную диагностическую информацию об интервальных изменениях участков PQ и QT.
Они характерны для синдрома Фредерика и любых других нарушений внутрижелудочковой проводимости. Суточный динамический мониторинг фиксирует изменение конечного участка сегмента ST, конфигурация которого при проведении стандартной электрокардиографии может соответствовать референсному значению.
Могут ли результаты ЭКГ быть ошибочными?
Метод отличает высокая диагностическая точность. Электрокардиография дает достоверные результаты. Ошибки возникают только из-за неправильной интерпретации записи или неверной калибровки аппаратуры.
К искажению результатов приводит обследование на фоне незапланированной физической нагрузки, после стрессовой ситуации или приема кардиостимулирующих препаратов. При сомнениях в достоверности обследования назначают повторную диагностику.
Ошибки часто связаны с неправильным расположением электродов на теле пациента. В такой ситуации фиксируют отрицательные значения пика P и комплекса QRS в I отведении. Неверное наложение сканирующих элементов – наиболее распространенная причина диагностической ошибки.
Синдром преждевременного возбуждения желудочковых структур можно принять за блокаду ножек сплетения Гиса, гипертрофическую патологию или инфарктные проявления в миокарде.
Расширение комплекса QRS иногда обусловлено неправильной калибровкой аппаратуры или повышенным вольтажом. Наблюдается инверсия пика Т и пседоинфарктная конфигурация зубца Q.
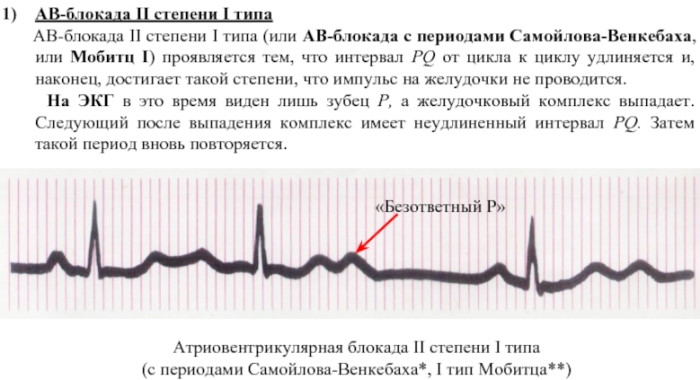
Изоритмическую атриовентрикулярную диссоциацию неопытный кардиолог может перепутать с полной блокадой, характерной для синдрома Фредерика. В первом случае исходящие из синусова узла и AV-сплетений импульсные сигналы обособлены. Периодичность комплекса не изменена.
При полной блокаде наблюдается замедление желудочкового ритма по отношению к предсердному. Ошибки при проведение электрокардиографическое диагностики возникают редко. В большинстве случаев результатам обследования можно доверять.
Какие методы диагностики помогут подтвердить результаты ЭКГ
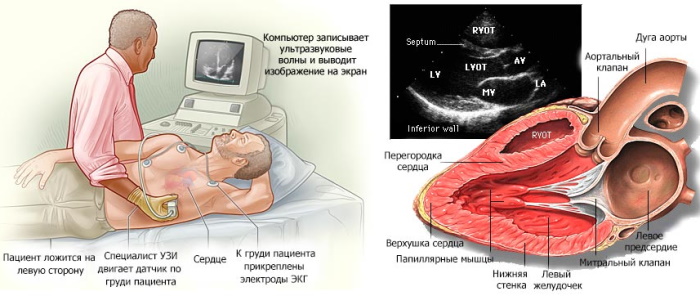
Для проверки полученных электрокардиографическим способом данных используют эхо-КГ, представляющую собой ультразвуковое сканирование. Метод визуализирует структуру органа, позволяет оценить состояние клапанного механизма.
С помощью эхокардиографического обследования уточняют сократительные характеристики миокарда, определяют объем кровяного выброса, обнаруживают скрытые ишемические участки. На эхо-КГ заметны пролапсы клапанов, другие аномалии. Результаты электрокардиографии проверяют рентгеноконтрастным способом, определяющим гемодинамические параметры коронарных сосудов.
Косвенно подтверждают или опровергают полученные при проведении ЭКГ данные лабораторным тестом на липидный профиль. Назначают коагулограмму, позволяющую установить реологические свойства крови.
Анализы
Синдром Фредерика, на ЭКГ признаки которого типичны для атриовентрикулярной блокады, часто требует уточнения клинической картины и подтверждения диагноза лабораторными методами.
С помощью общего анализа крови подчитывают количество клеток, их форму и размерные параметры. Такое исследование позволяет узнать содержание гемоглобина, установить лейкоцитарную формулу, гематокритный показатель.
Еще более информативен биохимический тест. Его назначают для определения большого количества показателей.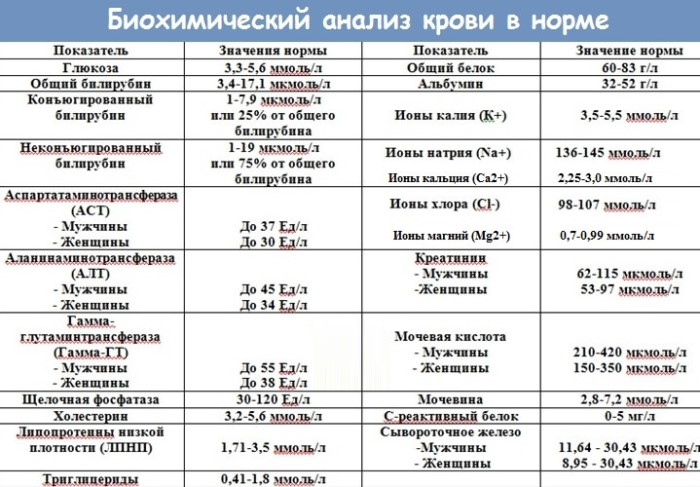
Для диагностики синдрома Фредерика имеют значение:
- содержание остаточного азота небелкового происхождения – нормальная концентрация в сывороточной фракции крови составляет 14,3-28,6 ммоль/л;
- креатинин, отражающий работу почечного аппарата;
- общие липиды – референсное значение 4-8 г/л;
- холестерин – органическая составляющая клеточных мембран;
- липопротеин малой плотности;
- коэффициент атерогенного фактора – отражает вероятность развития атеросклероза коронарных артерий;
- триглицериды, выполняющие структурообразующую, энергетическую и прочие функции;
- содержание кальция, обеспечивающего работу сердечно-сосудистого аппарата и нервной системы.
Биохимический тест позволяет установить физиологические параметры внутренних органов, характеристики метаболических реакций – липидного, углеводного, белкового обменов.
Назначают пробу Робертса, направленную на оценку клиренса эндогенного креатинина. Клинический анализ мочевого осадка предназначен для определения физико-химических свойств и компонентного состава выделяющейся при деуринации жидкости.
Инструментальная диагностика
При подозрении на полную атриовентрикулярную блокаду аппаратные обследования никогда не ограничиваются проведением электрокардиографии. Окончательный диагноз устанавливают комплексным методом.
В стандартный набор инструментальных обследований при синдроме Фредерика входят:
- Холтеровский мониторинг. Диагностический метод представляет собой динамическое обследование функциональных параметров сердечно-сосудистого аппарата на определенном отрезке времени.
- Электрофизиологическое обследование через пищеводный канал. Метод используют для обнаружения преходящих признаков АВ-блокады, не диагностируемых другими способами.
- Рентгенографическое обследование анатомических структур грудной клетки. Кроме определения конфигурации сердечного затенения, диагностическую технологию используют для обнаружения свойственного синдрому Фредерика венозного застоя.
- Ультразвуковой метод. С высокой степенью достоверности выявляет патологические изменения в структуре сердечной мышцы.
При необходимости дополнительно назначают тредмил-тест, альтернативно называемый велоэргометрией. Такое обследование предполагает фиксацию функциональных параметров сердца электрокардиографическим методом после физической нагрузки. Тредмил-тест точно определяет признаки ИБС, оценивает изменение ритмики органа.
Лечение
При выявлении полной атриовентрикулярной блокады требуется длительная терапия.
Ее основные задачи:
- сведение к минимуму вероятности внезапного летального исхода из-за тяжелой дисфункции сердца;
- восстановление нормальной сократительной активности миокарда;
- улучшение кровоснабжения органа;
- смягчение ощутимой клинической симптоматики;
- предотвращение обострений.
Синдром Фредерика, на ЭКГ признаки которого обычно четко выражены, лечат медикаментозными методами, нелекарственными способами, хирургическим вмешательством.
Назначают диетическое питание. Соблюдение лечебно-профилактического рациона особенно важно для пациентов с ишемией в анамнезе и при склеротическом повреждении коронарных артерий.
Сводят к минимуму потребление жирной пищи. Исключают из рациона газированные напитки, продукты с кофеином, острые блюда. Лечение назначают с учетом возраста пациента, биологической переносимости, тяжести клинических проявлений.
Консервативная терапия
В острой фазе пациента помещают в стационар или в отделение интенсивной терапии под круглосуточное врачебное наблюдение. При необходимости подключают к системам искусственного жизнеобеспечения.
Медикаментозное лечение синдрома Фредерика бывает симптоматическим или этиотропным. Первое направлено на стабилизацию физиологического состояния, купирование жизнеугрожающих признаков острой сердечной недостаточности.
Отменяют принимаемые для лечения основного заболевания препараты, провоцирующие блокаду атриовентрикулярных сплетений. К таким лекарствам причисляют антиаритмические средства, антагонисты кальция.
Медикаментозная терапия носит поддерживающий характер. Синдром Фредерика не поддается лечению лекарственными средствами. Для временного купирования AV-блокады применяют ингибиторы мускариновых холинорецепторов.
В рамках этиотропной терапии назначают препараты, влияющие на причину развития синдрома – антибиотики, противовоспалительные лекарства. При неотложном состоянии показаны реанимационные мероприятия.
Они направлены на устранение атриовентрикулярного шока, восстановление сердечного и церебрального кровоснабжений. Этиотропная терапия преследует цель предотвращения повторных кризов, компенсацию основной патологии.
При стенокардических проявлениях применяют антиагрегантные медикаменты. Пациентам с диагностированным миокардитом внутривенно вводят антибактериальные или противовирусные препараты, в зависимости от установленного штамма возбудителя.
Дополнительно назначают пероральный прием противовоспалительных средств на нестероидной основе, инфузионную подачу ГКС-стимуляторов. Применение атропина или другого холинолитика крайне нежелательно из-за повышенного риска развития делирического состояния.
Хирургическое лечение
Для стабилизации сердечной ритмики, предупреждения летальной функциональной недостаточности органа имплантируют электрокардиостимулятор. Это единственный способ лечения синдрома Фредерика, дающий относительные гарантии продления жизни.
Среди показаний к проведению хирургического вмешательства фигурируют регулярные потери сознания, частота сокращений миокарда менее 40 уд/мин., перенесенный ишемический инфаркт. Вживляют однокамерно-желудочковый или полноценный двухкамерный кардиостимулятор.
Его называют искусственным водителем ритма. При брадикардии используют обычный электроимпульсный прибор. Пациентам с тахиаритмическими нарушениями имплантируют модель с функциями кардиоверсии и дефибрилляции.
Осложнения и прогнозы
Продолжительность жизни с полной атриовентрикулярной блокадой определяют своевременно проведенное хирургическое вмешательство и качество имплантированного электрокардиостимулятора. Обычно удается стабилизировать состояние, купировать клинические проявления.
Самое тяжелое последствие синдрома Фредерика – внезапная смерть от остановки сердца. После вживления кардиостимулятора состояние контролируют с помощью периодических врачебных осмотров. Кардиолог направляет пациента на ЭКГ для обнаружения возможных признаков АВ-блокады и принятия соответствующих мер.
Видео о синдром Фредерика на ЭКГ
АВ блокады и ее степени на ЭКГ:
https://www.youtube.com/watch?v=q9sn3wKBYUg
