Спленомегалия – патология, поражающая селезёнку. Встречается она у людей независимо от пола и возраста. Вопросу о том, что собой представляет данное расстройство и как с ним справиться, посвящена данная статья.
Что такое спленомегалия?
Спленомегалия (что это такое, как лечить такое состояние рассказывается далее в статье) является сопровождающим заболеванием (синдромом). Она развивается вследствие уже имеющегося патологического процесса. Гипертрофированная селезёнка – индикатор существующих в организме серьезных проблем. Поэтому данный синдром называют вторичным.
Спленомегалия – синдром, при котором размеры селезёнки превышают норму. В нормальном состоянии орган весит не более 150 г. Он не выходит за пределы рёберного каркаса и не прощупывается при осмотре.
Виды патологии
По критерию этиологии и патогенеза спленомегалия делится на воспалительную и невоспалительную.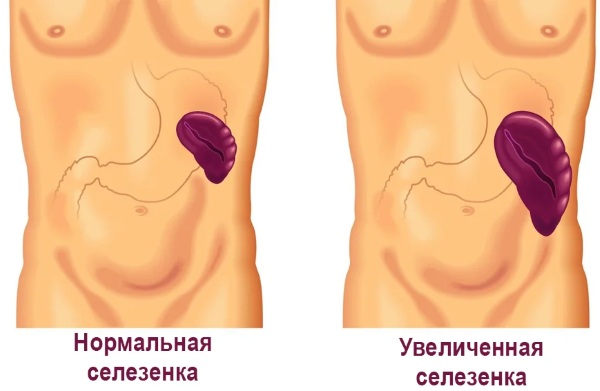
| Воспалительная | Невоспалительная |
|
|
Причины развития спленомегалии у взрослых и детей, при беременности
Селезёнка — важное звено в поддержании нормального функционирования иммунной системы.
Среди причин спленомегалии выделяют:
- различные расстройства, связанные с обменом веществ. Развитие болезни связано с заселением клеток селезёнки липидами, макрофагами и другими продуктами обмена веществ (метаболитами) на фоне приобретённых или врождённых патологий обменной системы (гликогенозы, фенилкетонурия).
- Миелопролиферативные заболевания. В костном мозгу происходит формирование злокачественных клеток. Они начинают активно делиться. Этот процесс препятствует образованию кровяных телец: тромбоцитов, эритроцитов, лейкоцитов.

- Заболевания, которые носят инфекционный характер. Селезёнка гипертрофируется из-за загруженности защитной системы организма.
- Расстройства гематологической системы. Болезни крови (наследственного и приобретённого характера) дополнительно нагружают селезёнку.
- Любые новообразования (злокачественные и доброкачественные опухоли).
- Аутоиммунные патологии. Селезёнка приобретает гипертрофированный размер из-за усиленного выполнения ею своей фильтрационной функции. В усиленном режиме начинает работать ретикулярная ткань. Она выстилает и поддерживает селезёнку. Такое происходит при ревматоидном артрите, системной красной волчанке.
- Нарушенное кровообращение. Из-за затруднённого движения крови по венам образуются застои. Они провоцируют разращение сосудов, увеличение численности эритроцитов и повышенный уровень давления в той венозной системе, в которой вены заканчиваются и начинаются капиллярами. Поэтому селезёнка становится гипертрофированной. Вследствие этого процесса возможно развитие тромбоза селезёночной вены, а сосудистая ножка органа может перекрутиться.
В детском возрасте этот синдром может сопровождать даже здоровых детей. В таком случае он указывает на неполадки в иммунной системе.
У беременных женщин увеличение селезёнки может произойти при:
- гельминтозах;
- опухолях;
- вирусных гепатитах;
- гнойном процессе в селезёнке;
- травмах;
- сепсисе;
- инфаркте селезёнки;
- анемии (в гемолитической форме);
- болезнях вирусно-бактериального характера.
Симптомы заболевания
Спленомегалия (что это такое, как лечить заболевание пациенты узнают зачастую только после случайной диагностики) симптоматически проявляется зависимо от нескольких факторов:
- род первичной патологии, которая спровоцировала увеличение селезёнки;
- причина её гипертрофии;
- степень увеличения органа.
| Воспалительная | Невоспалительная |
|
|
Увеличение селезёнки часто сопровождается увеличением печени. Такое состояние называется гепатоспленомегалией.
Осложнения
Отсутствие своевременной помощи больному органу может спровоцировать следующими последствиями:
- разрыв селезёнки. В результате возникает сильное кровотечение, развивается геморрагический шок и человек умирает (если своевременно не была оказана медицинская помощь).
- Разрушение кровяных элементов внутри селезёнки. Наступает состояние, при котором количество клеток в пределах костного мозга увеличивается, а концентрация их в периферической крови снижается — гиперспленизм. Его сопровождают анемия, лейкопения и тромбоцитопения. Далее – нарушение свёртываемости крови, снижение защитной функции организма, развитие гипоксии. Результат – кровотечение и шок – угрожающие жизни состояния.
Когда и к кому обращаться за медицинской помощью?
Спленомегалия (что это такое, как лечить синдром гипертрофированной селезёнки – такими знаниями о заболевании лучше всего владеет специалист узкой направленности – гастроэнтеролог) диагностируется несколькими методами.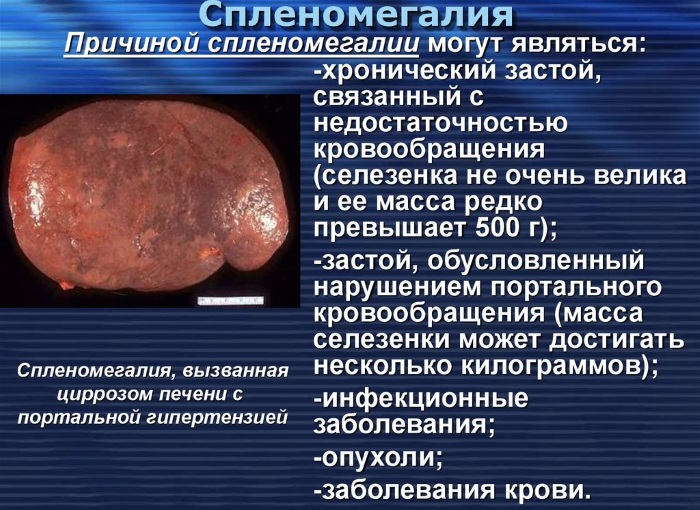
На первичном приёме врач проведёт прощупывание и простукивание селезёнки. Такая методика поможет определить степень увеличения органа и изменения селезёночной тупости.
Но она не является достаточной для окончательной постановки диагноза по двум причинам:
- у некоторых людей (как правило, худых) увеличенный орган не пальпируется;
- прощупываемое образование в левом подреберье может быть симптомом другой патологии.
Также врач опросит пациента о заболеваниях, которые он перенёс. Для уточнения диагноза пациента направляют на дополнительные исследования.
Диагностика спленомегалии
Признаки спленомегалии схожи с симптомами онкологических патологий. Поэтому необходимо провести тщательное исследование.
Диагностические методы, помогающие установить наличие изменений в селезёнке:
- сцинтиграфия (радиоизотопное исследование). Помогает оценить функциональный статус селезёнки и патологические очаги паренхимы.
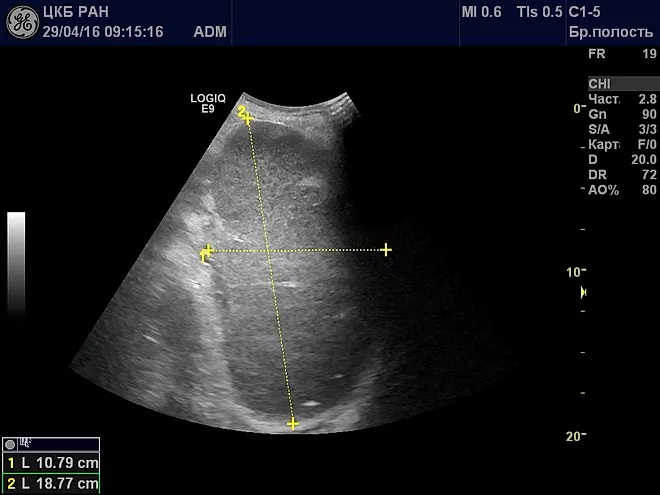
- Ультразвуковое исследование (УЗИ). С его помощью можно выявить внешние изменения органа — размер и форму. Также хорошо показывает наличие травм, аномальных признаков развития, воспалений и опухолей.
- МСКТ (многослойная компьютерная томография) органов, расположенных в пределах брюшной полости. С помощью этого современного метода можно детально рассмотреть органы. Легко выясняется причина гипертрофии селезёнки, если первичная патология располагается в брюшной полости.
- Рентгенография органов брюшной полости обзорного характера. Во время исследования сохраняется подвижность селезёнки. Можно увидеть степень увеличения селезёнки и смещение соседних органов – кишечника и желудка.
- Лабораторные методы исследования: анализ крови (общий и биохимический), общий анализ мочи. Отклонение показателей от нормы поможет выявить основное заболевание.
Медикаментозное лечение заболевания
Необходимо устранить причину синдрома, поэтому врач делает выбор в пользу этиотропной терапии.
Опираясь на основное заболевание, назначают:
- при онкологии – противоопухолевые препараты;
- при аутоиммунных расстройствах – гормональные лекарственные средства;
- при явных симптомах интоксикации – противовоспалительную и дезинтоксикационную терапию.
Народные средства
Дополнительно к консервативному лечению можно применять народные средства, помогающие при увеличении селезёнки:
- мазь. Смешивают в равных частях топлёное масло, мёд и тёртый корень имбиря. Наносят смесь на кожу в области левого подреберья и оставляют на ночь.
- Настой. 10 г сухой и измельчённой травы пастушьей сумки заливают стаканом кипящей воды. Дают постоять 30 мин, затем процеживают. Принимают 5 раз в день по 1 ст. л.

- Настой. Ложку высушенной полыни заливают стаканом кипящей воды, накрывают и дают постоять 30 мин. Затем открывают ёмкость и доливают 200 мл только что вскипевшей воды, размешивают и процеживают. Принимают лекарство перед едой (за 30 мин) по 1/3 стакана. Настой горький, можно подсластить его сахаром, мёдом или сиропом.
- Настойка. Измельчённый хмель засыпают в банку (500 мл) так, чтобы ёмкость заполнилась на четверть. Оставшееся в банке пространство заливают водкой. Оставляют настаиваться на 10 дней, затем процеживают. Шишки хмеля нужно отжать. Принимают настойку по 40 капель 3 раза в день. Лечение продолжают до тех пор, пока она не закончится.
Диета
Спленомегалия — это заболевание, лечение которого предполагает ограничения в еде.
При таком состоянии необходимо:
- исключить всё жареное, консервированное и копчёное;
- отказаться от алкоголя;

- значительно уменьшить количество потребляемой сладкой пищи и напитков;
- стараться не потреблять грибы;
- выбирать диетические сорта мяса;
- употреблять богатые витаминами овощи (капусту, свёклу, перец), крупы, ягоды, фрукты;
- сделать выбор в пользу домашних напитков (морсы, компоты), слабого чая.
Хирургическое вмешательство
Причины для спленэктомии – операции по удалению селезёнки:
- значительная гипертрофия органа;
- необратимые изменения;
- гиперспленизм;
- отсутствие положительного эффекта от лекарственной терапии;
- травмы;
- закупорка селезёночной и воротной вен (тромбоз);
- развитие болезней накопительного характера (амилоидоза, болезни Гоше).
Перед операцией больной сдаёт все анализы и проходит необходимые исследования. Обязательным условием является вакцинация от определённых инфекций. Это необходимо для лучшей защиты организма от вредоносных организмов, потому что без селезёнки он не может эффективно бороться с патогенными микроорганизмами.
Операция проводится с привлечением общего наркоза.
Операция проходит следующим образом (при открытом виде вмешательства):
- хирург надрезает кожу над больным органом;
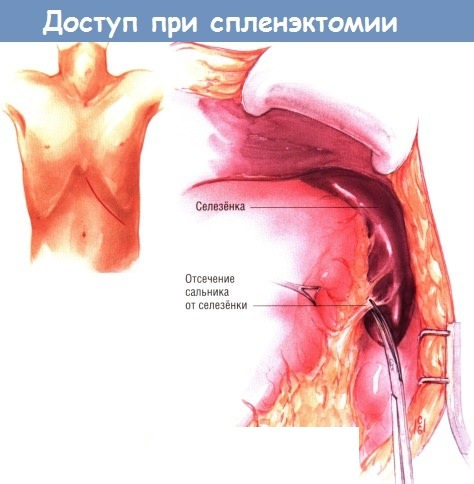
- кожа с мышцами разводятся в стороны;
- скопление кровеносных сосудов отсекается для высвобождения селезёнки;
- в брюшной полости размещают специальные губки, впитывающие кровь и жидкость;
- после удаления органа извлекают и губки;
- очищение раны;
- скрепление кожи и мышц скобками и швами;
- место разреза накрывается повязкой.
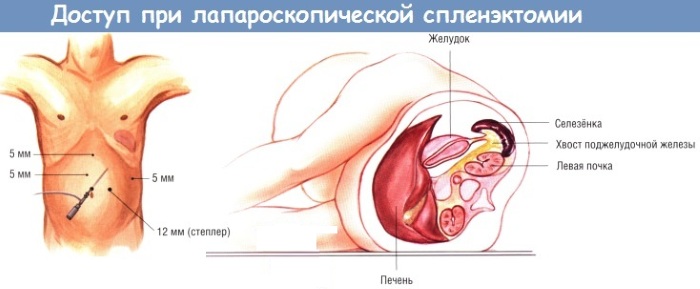
Хирургическое вмешательство при лапароскопии проходит так:
- врач делает маленький надрез в животе;
- в брюшную полость помещают лапароскоп (имеет вид тонкой трубки с камерой на конце);
- для увеличения объёма живота, в брюшную полость закачивают углекислый газ;
- делают 2-3 надреза на животе, через которые вводят специальные инструменты;
- идущие от органа кровеносные сосуды связываются и отрезаются;
- селезёнку вынимают из любого надреза;
- при разрыве органа врач проверяет — не повреждены ли смежные органы;
- на разрывы накладывают швы.
Операция длится не более часа. При большой кровопотере больному требуется переливание крови. Удалённый орган отправляют на лабораторное исследование. Больной остаётся в больнице примерно на 2 — 4 дня. При возникновении осложнений срок пребывания увеличивается.
Если поражена поджелудочная железа, то хирург удаляет только её часть, а селезёнку — полностью.
Показания для дистальной гемипанкреатэктомии со спленэктомией:
- повреждения паренхимы органического характера (деструктивный панкреатит);
- новообразования;
- повреждения железы из-за травмы;
- осложнённый панкреатит в хронической форме;
- кисты;
- патология соседних органов.
Чем грозит удаление селезенки?
Спленэктомия – сложная хирургическая манипуляция.
В результате могут появиться следующие проблемы со здоровьем:
- инфекции;
- кровотечение;
- травма близлежащих органов;
- сгущение крови;
- изменённая структура крови будет сопровождать больного всю жизнь (факт связан с кроветворной функцией селезёнки);
- тромбоэмболия лёгочной артерии и сосудов мозга из-за высокой степени свёртываемости крови и повышенной концентрации тромбоцитов;

Тромбоэмболия легочной артерии - ослабленный иммунитет вызывает у человека часто возникающие гнойно-инфекционные расстройства, которые могут закончиться сепсисом (заражением крови) и смертью;
- снижение концентрации защитных белков в плазме, страдает фагоцитарная функция, что увеличивает риск болезни при переохлаждении организма (гепатит, менингит, пневмония);
- возникновение грыжи или воспаления на прооперированном участке;
- сбой в деятельности всех органов, участвующих в пищеварении;
- из-за отсутствия функций, которые выполняла селезёнка, развивается лейкоцитоз (высокая концентрация лейкоцитов), тромбоцитоз (высокая концентрация тромбоцитов).
Период реабилитации
Спленомегалия (что это такое, как лечить синдром – эти вопросы успешно изучены и апробированы в практической части медицины) поддается лечению. Один из факторов положительной динамики терапии – правильное поведение больного в реабилитационном периоде.
Длительность восстановления зависит от нескольких факторов:
- вида операции;
- возникших в ходе операции или после неё осложнений;
- состояния здоровья человека и внутренних резервов его организма.
После операции нужно спросить у врача, когда можно будет начинать мыться, можно ли мочить рану. При несильных болях больному назначают обезболивающие средства, которые не имеют в своём составе аспирина.
Питание после спленэктомии должно быть сбалансированным и содержать достаточное количество микроэлементов. Нельзя, чтобы в организм поступала пища, богатая холестерином, экстрактивными веществами и жирами с высокой температурой плавления.
Запрещённые продукты для прооперированных больных:
- продукты, содержащие сахар или много соли;
- жирные сорта мяса, сало, сливочное масло, яйца;
- маринованная и консервированная пища;
- продукты из белой муки и дрожжей;
- кофейные и алкогольные напитки;
- кислая пища;
- острые блюда;
- субпродукты;
- грибы, редис, шпинат, хрен, репа, редька, щавель.
Разрешённые продукты:
- некислые фрукты и ягоды, орехи, мёд;
- молоко и молочные продукты;
- домашние соки из фруктов и овощей, травяные чаи;
- жидкие блюда из овощей (пюре, супы, бульоны);
- несвежий хлеб;
- каши, сваренные на воде;
- продукты с высоким содержанием белка (рыба, птица, свинина, печень, говядина).
Общие рекомендации:
- исключить стрессовые ситуации;
- делать массаж в области левой части живота для улучшения кровообращения;
- делать выбор в пользу свободной одежды, которая не препятствует нормальной циркуляции крови;
- наладить режим приёма пищи, употреблять больше продуктов, богатых железом;
- вести подвижный образ жизни, чтобы предотвратить развитие застойных явлений (не раньше, чем через 4 недели после операции), но нельзя заниматься контактными видами спорта.
Симптомы, которые могут возникнуть после выписки (при их возникновении следует сразу обращаться за помощью):
- выделения крови или другой жидкости из раны;
- тошнота и рвота;
- одышка;
- невыносимые боли, сильная боль в груди;
- развитие отёчности;
- признаки, указывающие на развитие инфекции (резко повысившаяся температура, озноб, лихорадка).
Прогноз
Селезёнка – важный орган. Она выполняет три жизненно необходимые функции: фильтрационную, кроветворную и защитную (иммунную). Удаление органа влияет на работу всего организма, которому потребуется до 3 месяцев, чтобы подстроиться под новые условия.
Частично функции селезёнки теперь будут выполнять другие органы – печень и лимфатические узлы. Через 6 месяцев после удаления селезёнки, больной должен пройти обследование, чтобы убедиться, что он может вернуться к привычной жизни.
Особых мер по предотвращению данной патологии нет.
Есть общие рекомендации, которые применимы к профилактике любого заболевания:
- отказ от вредных привычек;
- достаточная спортивная нагрузка;
- необходимость избегать сильных эмоций;
- сбалансированное питание;
- хорошо налаженный режим приёма пищи и отдыха;
- своевременная вакцинация;
- позитивный взгляд на жизнь;
- регулярный осмотр у врачей (1 раз в год), при котором упор делается на имеющиеся проблемы со здоровьем;
- своевременное обращение за медицинской помощью при систематических болях и других неприятных симптомах.
Спленомегалия (увеличение селезёнки) – серьёзная патология, что может привести к смерти, если своевременно не обратиться за помощью. Это состояние поддаётся лекарственной терапии, но в случае её несостоятельности врач назначает операцию по удалению больного органа. При хорошем исходе такого лечения человек возвращается к нормальной жизни, но с поправками в питании и режиме дня.
Автор: Виктория Комарова
Видео о спленомегалии
Как лечить спленомегалию:
