Лечение неосложненной пневмонии занимает не больше 14 дней при отсутствии сопутствующих системных патологий. Иногда после курса медикаментозной терапии температура остается повышенной. В такой ситуации требуются дополнительная диагностика и комплекс лечебных мероприятий.
Когда спадает температура после пневмонии?
Сопровождающая острый воспалительный процесс в легочных тканях гипертермическая реакция имеет разную продолжительность в каждом клиническом случае.
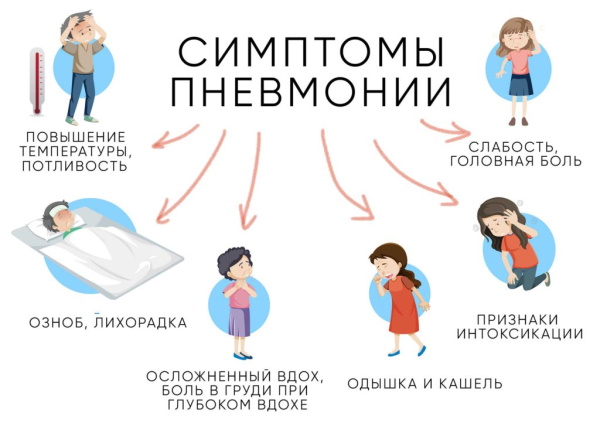
Показатель носит индивидуальный характер, обусловленный:
- физиологическими особенностями организма;
- патологическими факторами;
- типом заболевания;
- иммунным статусом;
- возрастом пациента.
Температура после пневмонии сразу приходит в норму или держится на субфебрильном уровне 3-5 дней. Симптом носит характер остаточного явления либо сигнализирует об активности не полностью подавленной патогенной микрофлоры.
При повышенной больше 3 дней после завершения назначенного курса лечения температуре целесообразно пройти диагностическое обследование с целью:
- поиска хронического воспалительного процесса;
- установления чувствительности микробных штаммов;
- оценки морфологических характеристик измененных тканей органа;
- определения обширности поражения.
После полностью излеченной респираторной патологии температурный показатель должен стабилизироваться и принять естественное значение. Продолжающийся больше 3 дней субфебрилитет – типичный признак вялотекущего воспалительного процесса. В нормальных условиях температура спадает сразу же после ликвидации микробных возбудителей.
К остаточной гипертермической реакции приводят:
- ослабленный иммунитет;
- дефицит витаминов, минералов и микроэлементов;
- нарушение белкового обмена;
- гормональный дисбаланс.
Однозначно спрогнозировать, когда температурный показатель вернется в норму после заболевания, не представляется возможным из-за большого количества влияющих факторов и индивидуальных физиологических особенностей.
В клинической практике пульмонологов встречаются случаи воспалительного поражения легочных тканей, не сопровождающегося гипертермией. Некоторые формы заболевания развиваются со слабовыраженной симптоматикой, размывающей клинические признаки и затрудняющей дифференциальную диагностику.
Что значит, если после пневмонии температура выше нормы?
Продолжающийся не более 3 дней после завершения курса медикаментозной терапии субфебрилитет не должен вызывать беспокойства. Подобные физиологические проявления считаются вариантом нормы. Опасность и клиническое значение повышенной до субфебрильного уровня температуры тела оценивают в комплексе с лабораторными показателями состава крови и рентгенографическим или компьютерно-томографическим обследованием.

Тестовая проба гематологической жидкости не должна содержать простагландинов и интерлейкинов – биохимических медиаторов воспалительного процесса. При обнаружении таких веществ требуется дополнительные терапевтические мероприятия. Если рентгенографический снимок не демонстрирует инфильтрированных затемнений легочных тканей, температурный показатель возвращается в норму на протяжении 3 дней. Учитывают сопутствующую симптоматику – кашель, одышку, прочие.
Температура после пневмонии может означать:
- Неполную ликвидацию воспалительных очагов. Провоцирующая патологический процесс бактериальная микрофлора обладает определенной резистентностью. Требуется коррекция дозы антибиотика или замена препарата.
- Поражение внутренних органов и функциональных систем продуктами распада легочных тканей. Развивается септико-некротический процесс с выделением пирогенных соединений.
- Присоединение новых штаммов взамен подавленной патогенной микробиоты. На фоне ослабленных защитных сил организма и перенесенного физиологического шока нередко активизируются бактерии и грибковые возбудители, в обычных условиях контролируемые иммунной системой.
- Инфекционно-токсический шок. Острое состояние характерно для массивной микробной нагрузки. ИТШ чаще провоцируют экзотоксины грамположительных микробов, чем грамотрицательных – 70% и 30% соответственно от всех клинически фиксируемых случаев такой этиологии.

Повышенная температура после пневмонии может означать инфекционно-токсический шок. - Наличие скрытых инфекций. Клиническая картина характерна для латентно протекающих хронических воспалительных процессов. Некоторые присутствующие в L-фазной форме штаммы при снижении иммунной защиты продуцируют М-белки и другие токсические вещества, вызывающие гипертермическую реакцию.
Вялотекущий субфебрилитет на уровне 37,2-37,5°С в большинстве случаев означает недолеченность воспаления легочных тканей или развитие осложнений. Среди других признаков выделяют астенический синдром, сердечную аритмию, отсутствие аппетита.
Патологии и осложнения, которые могут вызвать температуру после пневмонии
Провоцирующие остаточную или продолжительную гипертермическую реакцию последствия воспалительного процесса подразделяют на легочные и системные.
К первым относят:
- экссудативный плеврит, характеризуемый скоплением выпота в одноименном пространстве;
- эмпиема плевры – концентрация гнойных выделений и продуктов распада пораженных воспалительным процессом органических структур;
- абсцедирующая пневмония – обструктивное повреждение патологического очага;
- гангрена легкого – прогрессирующий некротический распад паренхиматозной оболочки, провоцируемый анаэробными штаммами;
- респираторный дистресс-синдром – острая форма дыхательной недостаточности, представляющая угрозу жизни.
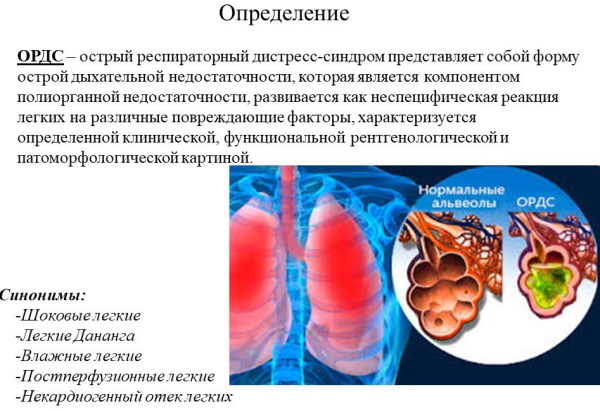
Классификация считается условной в силу быстрого распространения патологического процесса, вызывающего постпневмонийное повышение температуры тела, за пределы зоны первоначальной локализации.
К внелегочным осложнениям причисляют:
- септические проявления, развивающиеся при проникновении продуктов распада тканей, гнойного выпота и инфекционных возбудителей в системный кровоток;
- полиорганную недостаточность – тяжелую неспецифическую стрессовую реакцию организма, характерную для терминальной фазы осложненной пневмонии;
- менингит – распространение воспалительного процесса на церебральные оболочки и спинномозговой ствол;
- миокардит – поражение приводящей мышцы сердца;
- ДВС-синдром – внутрисосудистую патологию, характеризуемую образованием диссеминированных тромботических сгустков.
Повышен риск развития осложнений и ассоциированных с пневмонией системных патологий у детей, пожилых пациентов, заядлых курильщиков.
Гипертермическая реакция после курса лечения часто возникает при:
- хронических заболеваниях сердечной-сосудистой системы;
- сахарном диабете;
- ВИЧ-ассоциированной иммунной недостаточности;
- метаболических синдромах;
- бронхиальной астме;
- эндогенной интоксикации химическими веществами, лекарственными средствами или алкогольными напитками;
- ХОБЛ.
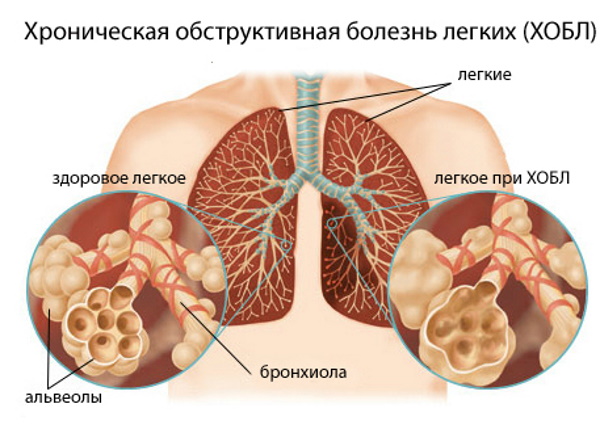
Пневмония характеризуется частым развитием осложнений и активизацией скрытых патологических процессов. Причин повышения температуры после подавления воспаления легких насчитывается огромное количество. В каждом отдельном клиническом случае этиологический фактор гипертермической реакции или их совокупность выясняют индивидуально с учетом анамнеза пациента и текущего физиологического состояния организма.
Клинические проявления рецидива патологии
Ведущим симптомом постпневмонийного синдрома считается показание термометра. Многие патологические процессы и осложнения протекают скрытно или имеют размытую клиническую картину. Такая ситуация затрудняет дифференциальную диагностику и подбор действенных методов терапии.
Характерная для постпневмонийного синдрома субфебрильная гипертермия – симптом неспецифический, свойственный многочисленным воспалительным процессам другой локализации. Показатель градусника оценивают в комплексе, что позволяет составить более точную клиническую картину.
Сопровождающие постпневмонийную гипертермию симптомы в зависимости от типа осложнения или патогенетических характеристик провоцирующего заболевания включают в себя:
- усиленное потоотделение;
- упадок сил;
- лихорадочное состояние ремиттирующего протекания;
- патологическую сонливость;
- сухой либо влажный кашель;
- затрудненное дыхание;
- тахи- или брадикардические проявления;
- заторможенность психоэмоциональных реакций;
- сниженную двигательную активность;
- головную боль;
- тошнотно-рвотные позывы;
- озноб.
При глубоком дыхании возникает острая колющая боль в области грудной клетки и в подреберной зоне, свидетельствующая о поражении плевральной полости.
Нередко постпневмонийную гипертермию сопровождают:
- пересыхание слизистого покрытия дентального пространства;
- диспепсические явления;
- признаки желудочно-кишечного расстройства;
- изменение оттенка кожного покрова.
Клинические проявления по своему характеру чрезвычайно разнообразны и многочисленны. Фиксируемая симптоматика определяется еще и типом бактериального или грибкового возбудителя.
Методы диагностики
Первичное обследование предусматривает физикальный осмотр профильным специалистом – пульмонологом, инфекционистом или отоларингологом. Визуально заметны цианоз, дыхательные затруднения, другие симптомы. Врач измеряет температуру тела и артериальное давление. При пальпации наблюдается усиление дрожания голоса. Дальнейшие обследования для точной постановки диагноза включают в себя комплекс аппаратных процедур и лабораторных тестов.
Эффективные методы диагностики при постпневмонийной гипертермии представлены в таблице:
| Вид обследования | Диагностическое значение |
| Перкуссия | Физическая методика, предусматривающая простукивание участков тела в предполагаемой проекции поражения с целью анализа звукового отклика. Позволяет обнаружить топографические трансформации внутренних органов, установить их функциональное состояние. |
| Аускультация | Проводят с применением стетоскопа. Аускультация эффектна для поиска аномальных участков легких и сердца. При постпневмонийной гипертермии фиксируют усиленную бронхофонию, влажную мелкопузырчатую хрипоту, трущиеся шумы плевральной оболочки. |
| Гематологический тест | Осложнения воспаления легких лабораторно подтверждают лейкоцитоз, лимфопения, повышенная скорость оседания эритроцитов и содержание в биологическом материале С-реактивного белка, вырабатываемого клетками-гепатоцитами в острой стадии воспалительного процесса. |
| Рентгенография | Аппаратная процедура направлена на определение в фронтальной и фланговой проекциях величины, расположения и конфигурации деструктивно измененных тканей. |
| Спиральная томография | Используют компьютерный метод или магнитно-резонансную технологию для дифференцирования патологического процесса. При диагностике последствий бактериальной пневмонии СТ позволяет исключить или обнаружить туберкулезный инфильтрат, онкологическую неоплазию, инфарктное состояние респираторного органа, застойную функциональную недостаточность сердца. |
Температура после пневмонии требует назначения анализа венозной крови на стерильность, лабораторного исследования плеврального экссудата. Дополнительно изучают газовый состав гематологической жидкости на предмет насыщенности кислородом.
Особенности лечения температуры после пневмонии у взрослого
Терапия зависит от установленной причины гипертермической реакции и показателя градусника. Скрытый или сопутствующий патологический процесс, осложнение требует срочного лечения. При отсутствии адекватного терапевтического вмешательства высок риск перехода заболевания в стадию хронизации с обширным повреждением удаленных от очага воспаления тканей. Непродолжительный субфебрилитет самопроизвольно исчезает после восстановления физиологических процессов.
В условиях лечебного стационара или амбулаторно контролируют состояние пациента в зависимости от остроты и выраженности клинической симптоматики.
Показаны:
- постельный режим;
- обильное питье;

- стимулирующая иммунитет диета;
- регулярное проветривание комнаты.
При благоприятных результатах инструментальной диагностики и лабораторных тестов указанных мероприятий достаточно для окончательного выздоровления. Субфебрилитет часто служит ответом организма на остаточные бактериальные белки.
Как облегчить состояние, препараты для симптоматического лечения
В зависимости от наблюдаемой клинической картины и для ускорения восстановления поврежденных воспалительным процессом тканей назначают витаминно-минеральные комплексы, успокоительные или седативные средства.
В стандартную симптоматическую терапию постпневмонийной гипертермии с сопутствующими проявлениями входят:
- Противокашлевые таблетки на ненаркотической основе. Применяют гидрохлорид глауцина, Ледин, Тусупрекс. Эффективны средства с содержанием растительных компонентов. В зависимости от выраженности кашлевого синдрома такие препараты принимают 2-3 раза в день.
- Жаропонижающие медикаменты. Температуру ниже 38°С сбивать не рекомендуется. Для взрослых подходят Аспирин, Парацетамол, Нурофен.
- Противовоспалительные средства нестероидной категории. Такие препараты устраняют отечность, улучшают микроциркуляторную гемодинамику, имеют умеренные жаропонижающие свойства. Применяют Ибупрофен, Долгит, Найз.
- Анальгетики. При интенсивных постпневмонийных болях взрослым рекомендован Метиндол-ретард или Вольтарен.
По соответствующим показаниям применяют лекарства для стимуляции сердечно-сосудистой деятельности. При постпневмонийной гипертермии с признаками дыхательной недостаточности используют препараты с бронходилатирующими свойствами и улучшающие гемодинамику в малом круге кровообращения.
Поддерживающая терапия
Для быстрейшего восстановления функционального состояния легочного органа, плевральной полости и бронхиального древа медикаментозное лечение сочетают с ЛФК-процедурами, физиотерапевтическими методиками, калорийной диетой. Температура после пневмонии исключает возможность даже минимальных физических нагрузок. Лечебную физкультуру применяют только после нормализации показателя.
Для поддержки респираторной и сердечно-сосудистой систем эффективно камфорное масло. Вещество оказывают тонизирующее воздействие на кровеносные русла, улучшает сократительную способность миокарда. Камфорное масло преодолевает эпителиальный барьер дыхательных путем, проявляя физиологическую активность в просветах.
Лечебно-поддерживающее средство способствует удалению слизи и обладает бактерицидными свойствам, препятствующими вторичному инфицированию. При остаточных интоксикационных эффектах в терапевтический протокол включат Реопополиглюкин, предназначенный для инфузивного введения.
Чем лечить ребенка при температуре после воспаления легких
При сопутствующем патологическом процессе или остаточных явлениях ребенка обеспечивают сбалансированным рационом. Рекомендован постельный режим. Применяют витаминные препараты и иммуномодулирующие средства.
Комплексная медикаментозная терапия включает:
- бронхолитические препараты;
- отхаркивающие микстуры;
- жаропонижающие таблетки при температурном показателе 38°С и выше;
- муколитические средства;
- антигистаминные лекарства.
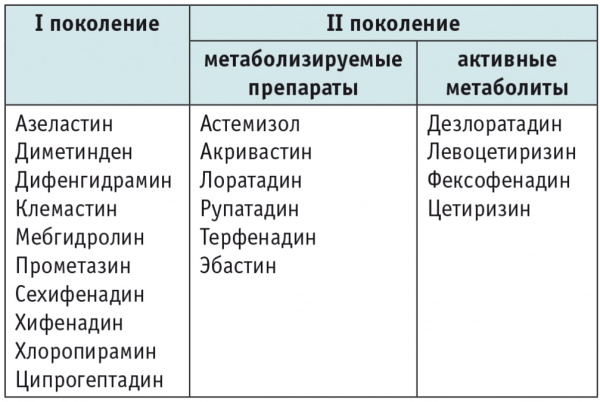
При сильных болях применяют анальгетики, при повышенной возбудимости – успокоительные препараты на растительной основе. Точный состав медикаментозной терапии зависит от диагностированного провоцирующего повышение температуры фактора. Подбор лекарственных средств определяют с учетом симптоматики и возраста ребенка. Многие применяемые в педиатрической практике для лечения постпневмонийной гипертермии препараты показаны от 12 лет.
Чего нельзя делать
Даже при купированном воспалительном процессе в легочных тканях и остаточном характере повышенной температуры настоятельно рекомендуется оказаться от курения. Содержащиеся в сигаретах никотин, растительные смолы и канцерогенные вещества усугубляют повреждения. При приеме лекарственных средств категорически возбраняется употреблять алкоголь.
Другие врачебные ограничения запрещают:
- проявлять неумеренную двигательную активность – прыгать, бегать, поднимать тяжести;
- подвергаться высокотемпературному воздействию;
- поглощать большое количество кондитерских изделий и сахара;
- самовольно принимать медикаментозные средства.
До полного излечения пневмонии, купирования симптоматики и устранения остаточных явлений нельзя посещать баню, сауну, солярий. Пока сохраняется даже незначительно повышенная температура после воспаления легких не следует находиться под воздействием прямых солнечных лучей.
Видео о температуре после пневмонии
Реабилитация после перенесенной пневмонии:
