Комплексная врожденная или приобретенная аномалия развития костно-мышечной системы приводит к тому, что ребенок косолапит. Нарушение проявляется деформацией и анатомически неправильной постановкой стоп при ходьбе. Патология возникает в раннем возрасте, негативно влияет на координационные функции и двигательные возможности.
Причины косолапия у детей
Этиологические факторы врожденной эквиноварусной деформации стоп полностью не выяснены. Предположительно анатомическое нарушение возникает из-за аномального размещения эмбриона, малого объема околоплодной жидкости. Провоцирующими факторами считаются курение, употребление женщиной алкоголя во время беременности.

Ребенок косолапит при ходьбе из-за приема матерью в гестационном или лактационном периоде лекарственных препаратов с тератогенными свойствами. Неблагоприятные воздействия нарушают формирование твердых тканей стопы, мускулатуры и нервных волокон голени.
Среди вероятных причин первичной аномалии выделяют:
- прием матерью наркотических веществ в период беременности;
- дизостоз – генетически детерминированную патологию, характеризуемую нестандартным формированием скелетных структур;
- остеохондродисплазию – порок внутриутробного развития костей, соединительных тканей и хрящевых элементов;
- избыточное давление на маточный орган при вынашивании ребенка;
- несбалансированный рацион женщин в гестационном периоде;
- вирусные поражения, способные нарушить процесс эмбриогенеза;
- продольная эктромелия – тяжелое внутриутробное поражение костных тканей;
- амниотические перетяжки – волокнистые нити, образующиеся в амнионе и не влияющие на протекание беременности, но повышающие риск развития косолапия у младенца.
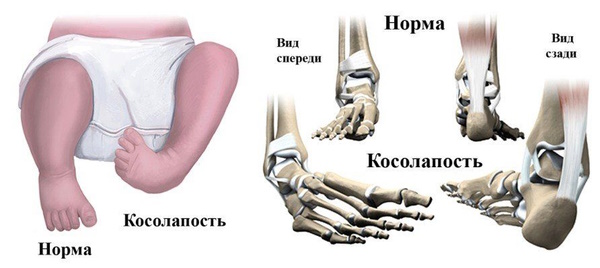
При таких нарушениях стопа деформируется на 3-м месяце внутриутробного периода под воздействием разрастающихся соединительнотканных структур, прогрессирующего фиброза. Причины вторичного (приобретенного) косолапия прояснены в большей степени.
Анатомическая аномалия возникает из-за:
- травматических повреждений у новорожденного;
- сильного ушиба ног;
- ожогового поражения;
- полиомиелита – детского спинномозгового паралича, спровоцированного высококонтагиозными вирусными инфекциями;
- церебральных патологий;
- острых заболеваний центральной нервной системы;
- миелопатий – различных по этиологии поражений спинномозгового канала;
- миодистрофии – наследственно обусловленной патологии, характеризуемой прогрессирующей мышечной слабостью и дегенеративными процессами в скелетной мускулатуре;
- артрогрипоза – врожденного заболевания опорно-двигательного аппарата, проявляющегося суставными деформациями.
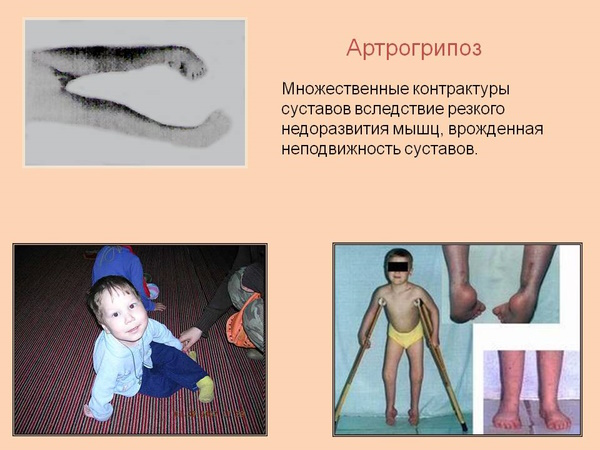
Редкой причиной вторичного косолапия у детей раннего возраста считается синдром Ларсена, характеризуемый системными пороками формирования скелета. К анатомическому нарушению приводит рахит – расстройство остеогенеза из-за недостаточной минерализации или дефицита холекальциферола.
Классификация и симптомы патологии
При слабовыраженном косолапии кости деформированы незначительно, подвижность голеностопного сустава сохранена. Средняя степень анатомического нарушения характеризуется заметным искажением связочного аппарата, сочленений и мускулатуры нижних конечностей.
Тяжелую форму косолапия характеризуют выраженные деформационные изменения в обеих стопах. Терминальная стадия, грозящая инвалидностью и требующая хирургической коррекции, встречается только при врожденном анатомическом нарушении.
Принятая в клинической травматологии и ортопедии классификация детского косолапия представлена в таблице:
| Форма | Патогенетические характеристики |
|
Идиопатическая |
Аномально малый размер таранной кости с патологическим размещением и измененной конфигурацией шейки скелетного образования. Пяточный бугор вывернут кверху, изгиб стопы устремлен в направлении подошвенной поверхности. |
|
Позиционная |
Изменения в пяточном сегменте, расположении и строении таранной кости малозаметны. Суставные капсулы нормально развиты. При взрослении ребенка прогрессирует подвывих голеностопа. |
|
Врожденная |
Часто сопровождается нейропатической или миопатической симптоматикой. Такая деформация может осложняться вторичными расстройствами костно-мышечных функций. |
|
Синдромологическая |
Сочетается с системными патологиями внутренних органов и внескелетными аномалиями. Наиболее распространена комбинация с почечными дисфункциями. |
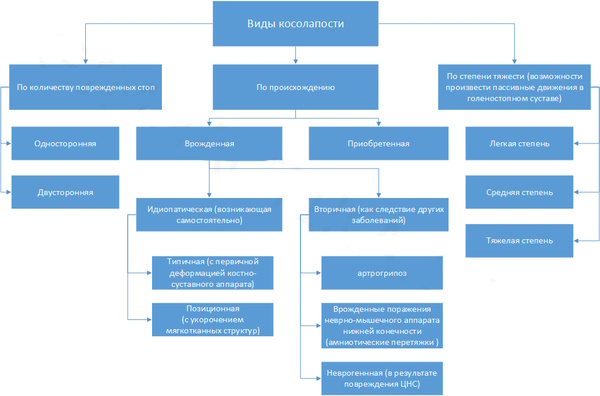
Ребенок косолапит при ходьбе вследствие свойственного идиопатической форме укорочения икроножного мускула. Клиническая симптоматика выражается нарушенным развитием большеберцовых кровеносных русел. Типичный признак всех разновидностей эквиноварусной деформации – ограничение подвижной голеностопа. Характерные симптомы у новорожденных и детей старше 2 лет различаются.
В первом случае наблюдается:
- заметная припухлость кожного покрова стоп;
- разница в длине ног;
- заворачивание пальцев внутрь из-за деформации связок и фиксирующих в анатомически правильном положении мышц;
- завышенный свод;
- разница в расположении мыска и пятки по высоте;
- разведение нижних конечностей в стороны относительно центральной вертикали тела.
Когда ребенок начинает ходить, нарушение усугубляется из-за мышечной слабости, деформаций анатомических структур, ухудшения несуще-опорных функций скелетного каркаса. Прогрессируют суставные подвывихи, грубеет эпидермис наружной поверхности стоп.

Деформированные мышцы голени не принимают участия в обеспечении движений при ходьбе, что приводит к их постепенной атрофии. Заметны нарушения опорно-сгибающих функций коленных суставов. Возникает своеобразная манера постановки ног с перешагиванием через опорную конечность.
Что делать, если ребенок косолапит при ходьбе?
Чем позже применены коррекционные средства, мероприятия и процедуры, тем сложнее компенсировать прогрессирующее опорно-двигательное расстройство и восстановить анатомически правильную форму стопы.
Лечение после комплексной аппаратной диагностики (рентгена, УЗИ, МРТ) назначает детский ортопед. Если требуется оперативное вмешательство, привлекается хирург соответствующего профиля.
При обнаружении первых признаков эквиноварусной деформации следует незамедлительно начать лечение. Ниже представлены существующие способы коррекции анатомической аномалии.
Лечение по Понсети
Поэтапная методика ориентирована на исправление косолапия у детей раннего возраста с учетом:
- особенностей строения суставных капсул и скелетных костей;
- индивидуального развития опорно-двигательного аппарата;
- функционального состояния сухожилий;
- морфологии соединительных тканей.
Лечение по Понсети начинают с гипсования ног. Этап имеет продолжительность 2-2,5 месяца. За это время функциональные свойства сухожильных волокон полностью восстанавливаются, что позволяет сохранить объем мускулатуры в зоне голеней для последующего нормального развития. Гипсовые повязки фиксируют стопы в корректируемом положении. Процедура безболезненна благодаря высокой податливости и эластичности мышечной-связочного комплекса детей первого года жизни.
Гипсование стимулирует выработку коллагеновых соединений. Сухожилия растягиваются и приобретают готовность к применению средств дальнейшей коррекции. Повязки меняют каждые 5-7 дней. При тяжелой форме косолапия требуется не менее 5 циклов обновления фиксирующего средства. После завершения первого этапа выполняют ахиллотомию для удлинения сухожилия.
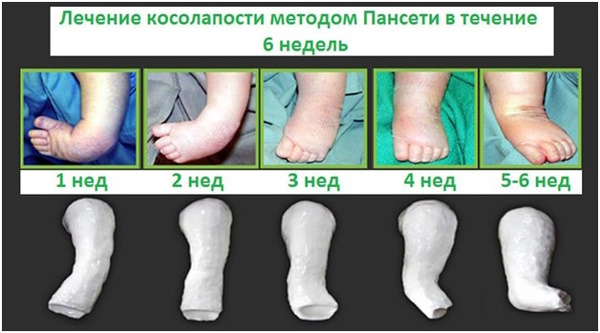
Операция восстанавливает способность нижних конечностей выдерживать нагрузку тела. Метод Понсети предусматривает выполнение ахиллотомии закрытым способом, который отличается меньшей травматичностью, чем открытия резекция. Хирургическое вмешательство не оставляет заметных рубцов.
Ребенок перестанет косолапить после применения завершающего этапа методики Понсети – ношения ортопедических брейсов. Приспособления фиксируют стопы, помогая выработать правильную их постановку при ходьбе. Брейсы обеспечивают результат лечения и исключают возникновение рецидивов.
Физиотерапия
Смысл процедурного комплекса заключается в стабилизации мышечного тонуса, синергии с другими средствами лечения. Физиотерапия абсолютна безболезненна, нетоксичная для растущего детского организма. доступная для многократного повторения с соблюдением установленных интервалов времени. Методика обеспечивает продолжительный эффект в сочетании с другими способами коррекции деформации стоп.
Применяемые варианты воздействия:
- Обертывания парафином или озокеритом. Метод базируется на использовании природных свойств таких пластичных материалов – малой теплопроводности и низкой конвекции. Нагретое до 42°С вещество не обжигает кожу ребенка. Процедура улучшает кровообращение, расслабляет мышцы, активизирует регенеративные процессы.
- Магнитотерапия. На деформированные нижние конечности воздействуют переменными либо импульсными полями низкой частоты. Метод физиотерапии оказывает противовоспалительное, лимфодренажное, гипотензивное влияния. Магнитотерапия показана при лечении любых опорно-двигательных нарушений у детей.
- Электрофорез. Процедура имеет вспомогательное значение. Новорожденным и детям до 2 лет при эквиноварусной деформации стоп назначают электрофорез по методу Вермеля. Такой вариант физиотерапии позволяет достичь быстрой динамики коррекции благодаря усилению действия лекарственных средств.
- Хвойно-солевые ванны. Насыщенная витаминно-минеральным комплексом жидкость улучшает нейромышечные функции, устраняет спазматические состояния, укрепляет стенки кровеносных и лимфатических сосудов. Содержащиеся в хвое фитонциды считаются мощными природными антибиотиками.
- Грязелечение. При опорно-двигательных расстройствах, костно-мышечных деформациях применяют сульфидные и сапропелевые составы. Лечебный эффект обеспечивают торфяные и сопочные смеси. Процедура сочетает химическое воздействие с механическим и температурным.

Продолжительность сеанса парафиновых или озокеритовых аппликаций для новорожденных не превышает 15-20 мин., для детей возрастом старше 2 лет – 30-40. Для коррекции эквиноварусной деформации стоп применяют электростимуляцию мускулатуры голени, ультразвуковое лечение.
Лекарственная терапия
Медикаментозные инъекции в икроножную мышцу показаны с 2-3 недели жизни младенца. Применяют растворы с содержанием витамина В, улучшающего нервную проводимость. Показаны миорелаксанты с высоким профилем безопасности – Мидокалм, Норакин.
Ребенок косолапит при ходьбе часто при причине мышечного гипертонуса. В такой клинической ситуации медикаментозная терапия считается основой комплексного лечения. Выбор препарата для введения в икроножную мышцу определяют выраженность нарушения, индивидуальная переносимость. Терапевтический эффект обеспечивают инъекционные составы с содержанием аминокислотных соединений.
Ноотропные средства:
- стимулируют обмен белковых веществ;
- усиливают энергетические реакции в церебральных тканях;
- улучшают внутриклеточный метаболизм в костных, мышечных и сухожильных волокнах нижних конечностей;
- активизируют гемодинамические процессы;
- способствуют эвакуации токсичных продуктов распада.
Применяют Ноотропил или Пирацетам, облегчающий формировании ассоциативных нейромышечных связей. В комплексную лекарственную терапию при врожденной деформации стоп вводят Цианокобаламин, препараты на основе кальциевого пангамата либо липоцеребрина.
Такие инъекционные средства:
- стимулируют липидный обмен в органических структурах голени;
- улучшают миелинизацию нервных каналов;
- устраняют тканевую гипоксию;
- облегчают усвоение костными и мускульными клетками питательных веществ, формирующих анатомически правильное строение матрикса.
Мидокалм предназначен для угнетения каудальных функций ретикулярного кластера спинномозгового ствола. Такое прицельное действие обусловливает уменьшение деформирующей мускулы спастичности. Препарат устраняет состояние мышечной ригидности.
Для улучшения передачи нервно-мускульного импульса через синапсы вегетативного и периферического отделов ЦНС назначают инъекционные растворы на основе антагонистов холинэстеразы. Детям младше 2 лет показано введение в минимальных дозах Элениума, Дилантина, Седуксена.
Ортопедическая обувь и стельки
Такие средства коррекции считаются простым и доступным способом исправления эквиноварусной деформации у детей возрастом от 4 лет. Ботинки специальной конструкции с выравнивающей металлической или полимерной планкой используют при тяжелых формах косолапия. Ортопедическая обувь оснащена жестким задником, плотной подошвой, корректирующим супинатором. Подходящую модель подбирает исключительно профильный специалист по индивидуальным показаниям.
Ортопедическую обувь ребенок носит постоянно после завершения комплексного лечения или параллельно с терапевтическим курсом. Главные задачи таких ботинок заключаются в закреплении достигнутого результата и предупреждении рецидива. Период использования брейсов определяет лечащий врач на основании действующего протокола и выраженности деформационных изменений в голеностопе.
Ортопедическую обувь дополняют специальными стельками, предназначенными для улучшения амортизационных свойств подошвенной части ног. Оригинальная конструкция таких изделий содержит вкладки для подъема и поддержания в анатомически правильном положении свода стопы.
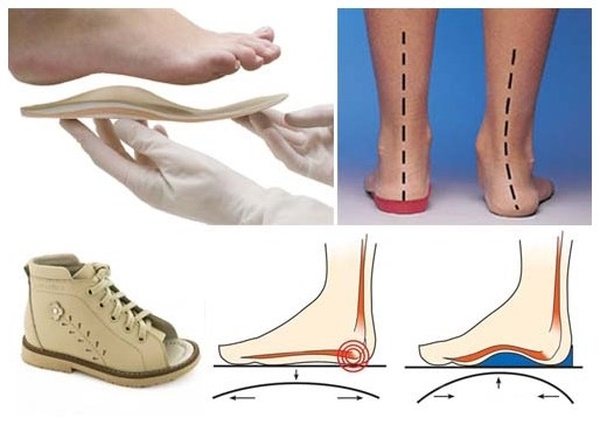
Ребенок косолапит при ходьбе из-за нарушения несуще-фиксирующей функции мышечных групп и сухожилий. Для исправления дефекта в ортопедических стельках предназначен метатарзальный валик, представляющий собой аппликатор круглой формы. Элемент предназначается для фиксации поперечного свода стопы.
Ортопедическая обувь с соответствующими стельками равномерно распределяет нагрузки, выполняет поддержку и постепенное выравнивание деформированных органических структур. Подходящая жесткость изделий зависит от выраженности и формы анатомической аномалии нижних конечностей.
Гимнастические упражнения
ЛФК-мероприятия направлены на восстановление подвижности, анатомического строения голеностопа, укрепление мускулатуры нижних конечностей. Для новорожденных и детей старше 2 лет предназначены разные лечебно-гимнастические комплексы.
Упражнения для младенцев:
- Растяжение сухожильных волокон пяточного бугра. Ребенка переворачивают на живот, одну ногу сгибают в коленном суставе. Мягкими пружинящими движениями слегка надавливают на подошвенную часть стопы, направляя ее в сторону коррекции.
- Устранение патологического изгиба голени. Малыша переворачивают на спину, ноги плотно прижимают к ровной плоскости пеленального столика. Свободной рукой обхватывают стопу. Нажимают на наружную поверхность голеностопа, отводя его внутрь.
- Выравнивание передней поверхности стопы. В позиции лежа на спине ладонью фиксируют голень новорожденного. Свободной рукой выполняют плавные движения распрямляющего назначения. Передний край стопы аккуратно отводят к внешней стороне нижней конечности.
- Расслабление контрактуры. Ступню ребенка обхватывают ладонью и осторожно выполняют медленные вращательные движения с минимальной амплитудой попеременно в наружном и внутреннем направлениях.
Гимнастические упражнения производят поочередно с каждой ногой. Для детей старше 2 лет предназначен балетный шаг с вытягиванием носка, разминания путем подъема пальцев, глубокие приседания. Перед выполнением упражнений обязательна произвольная разминка – бег на месте, подпрыгивания.
Массаж
Косолапость – опорно-двигательное нарушение, при котором мышечные группы, сухожилия и соединительные ткани нижних конечностей находятся в разном функциональном состоянии. Анатомические структуры внешней поверхности голеностопа зачастую ослаблены больше, чем внутренней.
Задние группы мышц обычно имеют повышенный тонус или спазмированы. Массаж позволяет кратковременно устранить физиологический дисбаланс, но не способен обеспечить длительный клинический эффект, поскольку не воздействует на причину аномалии.
Мануальную терапию, если ребенок сильно косолапит, применяют исключительно в дополнение к другим методам лечения. Разминание, растирание и растягивание облегчают движения при ходьбе или выполнении гимнастики. Массаж повышает податливость мышц, улучшает их восприимчивость лечебных процедур и препаратов.
Видео о том, что делать, если ребенок косолапит при ходьбе
Лечение детского косолапия:
