Уробилиноген – это желчный пигмент, который содержится в моче. Повышение концентрации вещества до 34 мкмоль/л может указывать о развитии нарушений в работе мочевыделительной системы, кишечника или печени.
Что такое уробилиноген и что он обозначает в моче
Уробилиноген является метаболитом билирубина и отвечает за окрашивание мочи в золотистый или соломенный цвет. Компонент формируется в результате действия бактерий, обитающих в кишечнике. В норме присутствует у каждого человека в незначительной концентрации. Его повышенное наличие в моче служит поводом для выявления печеночных заболеваний.
Как образуются уробилиногены, какие факторы влияют на процесс
Процесс распада гемоглобина приводит к образованию билирубина, который, в свою очередь, оказывает высокое токсическое действие на организм (в основном, на печень).
При дальнейшем преобразовании билирубин вступает во взаимодействие с глюкуроновой кислотой, что полностью или практически полностью деактивируется его токсическое действие. После этого компонент проникает в кишечник и поддается ферментации, окислительным процессам и метаболическому преобразованию. В результате этого возникает уробилиноген.
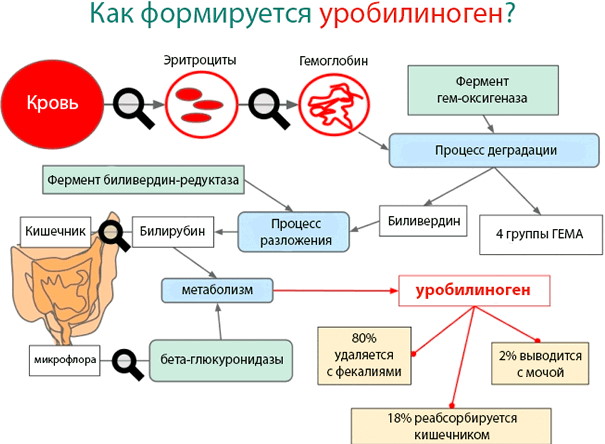
Факторы, влияющие на процесс:
- ускоренные реакции распада гемоглобина;
- нарушение функций печени – отсутствие способности самостоятельно метаболизировать билирубин;
- расстройства кишечника, приводящие к нарушению метаболизма билирубина.
Данные процессы могут быть обусловлены как влиянием внешних негативных факторов, так и являться врожденными нарушениями.
Подготовка и сдача анализа
Анализ на определение желчного пигмента требует предварительной подготовки.

Таким образом, перед исследованием необходимо соблюдать следующие правила:
- За 1-2 дня до процедуры необходимо (при возможности) исключить прием различных медицинских препаратов, особенно средств, влияющих на кишечник и печень.
- За 2-е суток следует придерживаться диетического меню. Рекомендуется ограничить потребление жиров и белков. Не следует употреблять острые блюда, различные соусы, маринады и другие продукты, в состав которых входят красящие вещества (свекла, ягоды).
- За 3 дня необходимо исключить любые спиртосодержащие напитки.
- За несколько часов следует прекратить прием пищи и любой жидкости. Последний ужин должен быть накануне вечером.
Для сбора мочи необходимо приобрести специальный стерильный контейнер. Собирать биологический материал следует с утра за 1-2 ч до проведения исследования.
Перед забором мочи необходимо провести гигиенические процедуры. Женщинам следует воспользоваться тампонами, чтобы предотвратить случайное попадание выделений в биоматериал.
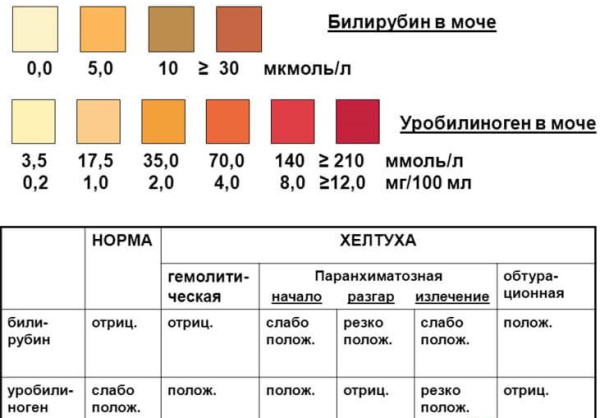
Норма содержания уробилиногена в моче
Нормальные значения для желчного вещества не должны превышать 34 мкмоль/л. При этом во время беременности показатели могут постоянно варьироваться. При отсутствии каких-либо дополнительных признаков состояние считается нормой.
У новорожденных детей уробилиноген может полностью отсутствовать.
О чем говорят повышенные в 2 раза показатели
Уробилиноген в моче (34 мкмоль/л является критичным показателем и свидетельствует о развитии внутренних патологий) может повышаться значительно и превышать допустимые нормы в несколько раз.
Возрастание уровня желчного пигмента более чем в 2 раза свидетельствует о развитии желтухи. При этом присутствует соответствующая заболеванию симптоматика – окрашивание кожных покровов и склер глаз в желтый цвет.
Состояние требует обязательного обращения к врачу и проведения незамедлительной терапии.
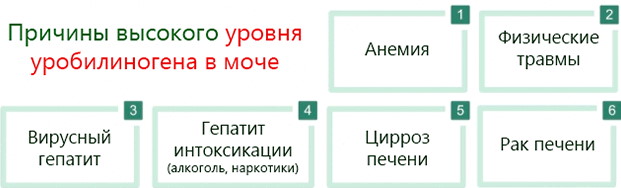
Причины повышения уробилиногена до 34 мкмоль/л
Причины повышения красящего пигмента могут быть разными и зависят от возраста пациента, сопутствующих нарушений или других физиологических особенностей и состояний.
У взрослых
У взрослого человека повышение уровня желчного компонента в большинстве случаев связывается с развитием желтухи, гепатита или цирроза.
Другие причины:
- токсическое поражение организма – отравление ядами или другими химически опасными веществами;
- тяжелые заболевания селезенки;
- обструктивные нарушения в желчных протоках (закупорка проходов);
- образование тромбов или обструкций в венах печени;
- недостаточность сердца (включая инфаркт миокарда);
- гемолиз, вызванный проведением переливания крови или анемическими нарушениями;
- болезни желудочно-кишечного тракта (колиты, энтероколиты, илеит);
- обезвоживание;
- реакции, обусловленные имплантацией (установка клапанов).
Для установления точной причины и постановки диагноза требуется целый комплекс различных исследований.
При беременности
Во время беременности уробилиноген обнаруживается по ряду причин. Главными из них являются гормональные и другие изменения, связанные с вынашиванием ребенка. Токсикоз способствует потере жидкости и приводит к увеличению пигментного вещества. Показатели при этом варьируются в пределах 20-35 мкмоль/л.
Также патология может возникать в результате врожденных нарушений, гепатита или холестаза. Моча при этом приобретает более темный цвет (вплоть до коричневого). Требуется проведение дополнительных анализов, чтобы установить точную причину нарушения.
У ребенка
У детей нормальными показателями желчного пигмента считаются, когда они не превышают 3,2 ммоль/л.
Возможные причины:
- различные формы гепатита;
- образование солевых отложений (камней) в желчном пузыре;
- цирроз;
- дисбактериальное поражение кишечника;
- желтуха (физиологическая форма болезни);
- анемические нарушения;
- колиты и энтероколиты;
- интоксикация, вызванная приемом пищи или лекарственных препаратов;
- другие инфекционные заболевания кишечника.
Уробилиноген в моче 34
У новорожденных детей требуется ознакомиться с особенностями их развития, поскольку в таком возрасте идет адаптация организма к новым условиям жизни, что может приводить к изменению уровня уробилиногена.
Особенности лечения
Уробилиноген в моче 34 мкмоль/л возникает в крайне редких случаях и в большинстве случаев указывает на развитие различных заболеваний печени. Однако существуют и другие нарушения, которые могут приводить к возрастанию концентрации желчного пигмента.
Терапия подбирается, исходя из причины, которые привели к повышению уровня желчного пигмента. В первую очередь, назначается медикаментозное лечение. В дополнении пациенту корректируется питание. При необходимости могут применяться средства народной медицины.
Гепатопротекторы
Гепатопротекторные средства применяются для восстановления функций печени. Препараты препятствует разрушению клеточных мембран, оказывают стимулирующее действие в отношении гепатоцитов. Медикаменты повышают сопротивляемость печени к воздействию токсинов и усиливают ее ферментную активность.
Классификация:

| Группа препаратов | Представители |
| Фосфолипидные средства | Эссенциале, Фосфоглив, Эссливер |
| Производные аминокислот | Метионин, адеметионин, орнитин |
| Препараты, содержащие желчные кислоты | Ацетилцистеин, урсодезоксихолевая кислота |
| Средства растительного происхождения | Карсил, Дарсил, Гапебене, Лив-52 |
| Медикаменты животного происхождения | Сирепар, Гепадиф |
| Биологически активные комплексы, гомеопатические препараты | Витаминные комплексы, содержащие в своем составе витамины A и E |
Как правило, подобные лекарства необходимо принимать продолжительно. Часто в комплексе с гепатопротекторами назначаются средства, обладающие высоким противовирусным действием.
Желчегонные препараты
Уробилиноген в моче привести в норму можно с помощью желчегонных препаратов. Назначаются такие средства в комплекс с иными медикаментами и только, когда показатели красящего пигмента достигли свыше 34 мкмоль/л.
Желчегонные средства (холеретики) применяются для нормального оттока желчи из желчного пузыря. Данная группа препаратов назначается при различных заболеваниях печени в качестве вспомогательного лечения.
К таким лекарствам относятся Аллохол, Хофитол, Холомин.
Народные средства
Народные средства используются только с разрешения врача и в составе комплексной (медикаментозной) терапии. Одним из часто применяемых средств является экстракт расторопши (выпускается в виде порошка).
Также можно употреблять кукурузные рыльца, чеснок. Больным рекомендуется принимать отвар, приготовленный из куркумы. Перечисленные средства подходят для поддержания функций печени и не способны справиться с самим заболеванием.
Диета
Диетическое питание рекомендуется пациентам с различными заболеваниями печени. Назначается для снижения нагрузки на пораженный орган. Таким больным запрещено употреблять спиртные напитки, принимать острую, жареную пищу. Также исключаются мясные наваристые бульоны, жирное, свежая выпечка.
Длительность диеты и рацион определяются в каждом случае отдельно согласно установленному нарушению и тяжести его протекания.
Что нужно делать зависимо от причины повышения уробилиногена
Методы воздействия на проблемы определяются индивидуально и зависят от причин, спровоцировавших развитие патологии.
При циррозе печени
В первую очередь, назначается диета. В рацион должны входить продукты с высоким содержанием калорий. В тяжелых случаях ограничивается потребление белка и соли.
- В качестве лекарств используются гепатопротекторы, желчегонные средства. При вирусной природе происхождения назначаются противовирусные препараты из группы нуклеозидов или его аналогов.
- Для устранения болевых и дискомфортных ощущений показан прием таких средств, как Нош-па или Кетонал.

- При возникновении асцита рекомендуется применять диуретические средства (Фуросемид).
В качестве вспомогательной терапии можно воспользоваться народными средствами. Наиболее эффективным считается корень цикория. Для этого употребляют свежевыжатый сок растения по 5 мл 3 раза в сутки за полчаса до принятия пищи. Также можно использовать овес и готовить из него различные каши, супы настои. Продукт обладает противовоспалительными свойствами, способствует восстановлению обменных процессов во всем организме.
Дополнительно рекомендуется принимать биологическую добавку на растительной основе – Гепатрин. Препарат помогает восстанавливать печеночные клетки. Для повышения дезинтоксикационных свойств органа рекомендуется использовать Гепатрин-детокс.
При гепатите
Уробилиноген в моче (34 мкмоль/л и выше отмечается при острых состояниях или в тяжелых и запущенных случаях) может возрастать в результате протекания гепатита.
При развитии нарушения на фоне гепатита назначается диетическое питание стол №5. Оно способствует снижению нагрузки на орган, уменьшает выработку желудочного сока и предотвращает возникновение метеоризма.
Среди медикаментов наиболее часто применяются инфузионные растворы, обладающие высокими дезинтоксикационными свойствами. В качестве поддерживающего лечения рекомендуется прием гепатопротекторов.
При вирусном поражении печени показана комбинация интерферона и рибавирина, которая оказывает высокое терапевтическое действие. Также могут применяться и другие интерфероновые препараты. В домашних условиях рекомендуется употреблять мед. Для этого его разводят в стакане теплой воды и принимают перед едой 3 раза в сутки. Экстракт расторопши следует использовать в виде настоя или отвара. Принимают средство 3-4 раза в сутки перед принятием пищи.
Высокую эффективность при гепатите показали следующие растения:
- шалфей;
- хвощ полевой;
- ромашка;
- лопух;
- шиповник;
- девясил;
- пижма;
- зверобой.
Растительные сборы способствуют восстановлению функций печени, укрепляют иммунитет и повышают общий тонус организма.
При интоксикации
При токсическом поражении печени, в первую очередь, необходимо установить причину, которая привела к развитию нарушения. При отравлении лекарственными препаратами следует отменить дальнейшее использование таких средств и провести промывание желудка. В качестве дополнения назначаются сорбенты (активированный уголь, Смекта) или энтеросорбенты (Полисорб).
Также назначаются различные гепатопротекторные средства. Наиболее эффективными являются эссенциальные фосфолипиды, урсодезокисхолиевая кислота и флумецинол (Зиксорин). Вспомогательная терапия заключается в применении преднизолона (короткими курсами), антиоксидантов (витаминов A и E) и тиоктоновой кислоты.
Среди народных средств большой популярностью пользуются различные травяные сборы из цветков бессмертника, мяты, одуванчика, тысячелистника, корней цикория и листьев березы. Все смешивают, берут 1 ст.л. сырья и заливают холодной водой. Затем ставят на огонь и доводят до кипения. Настаивают в течение 1 ч и процеживают. Принимают смесь за полчаса до принятия пищи 3 раза в сутки по 100 мл.
Другие возможные средства:
- настой из сухих соцветий календулы;
- лекарственный чай из цикория;
- отвар из корневищ одуванчика;
- лекарство из смородины и меда;
- целебное средство из хрена.
Перед приемом того или иного отвара рекомендуется предварительно посоветоваться с врачом.
При болезнях селезенки
Уробилиноген в моче 34 мкмоль/л может достигать подобных значений при различных нарушениях со стороны селезенки. Это могут быть как изменения в размерах органа, так и другие патологические процессы (инфекции, новообразования). При заболеваниях селезенки средства подбираются, исходя из природы происхождения патологии и причин, спровоцировавших ее развитие. При инфекционном поражении назначаются различные антибактериальные, противовирусные и противопротозойные средства.
Аутоиммунные расстройства требуют применения гормональных препаратов. При гематологических нарушениях и опухолевидных процессах назначаются противоопухолевые препараты, проводится лучевая или химиотерапия. Дополнительно назначаются обезболивающие средства и витаминные комплексы. В более тяжелых случаях может быть проведено хирургическое вмешательство, связанное с удалением части органа.
При этом рекомендуется придерживаться диетического питания. Следует уменьшить потребление выпечки, жареных, копченых и консервированных продуктов. Также запрещено употреблять кофе, шоколад, газированные напитки, грибы. В рационе должны присутствовать нежирные сорта мяса, овощи, некрепкие напитки (зеленый, чай, морсы или компоты).
Народные средства подбираются согласно установленному нарушению в каждом случае отдельно. Наиболее эффективными являются такие средства, как земляника, горчица, прополис, цикорий, облепиха, инжир. Рецепт (при увеличенном размере органа): смешать в равных количествах топленое масло, мед и имбирь. Полученную массу необходимо втирать в области селезенки. Продолжительность лечения – 1,5-2 месяца.
При энтероколите
При остром протекании болезни назначается водно-чаевая диета. В случае необходимости проводится промывание желудка. Для устранения болевого синдрома применяют спазмолитики. Также назначается инфузионное ведение дезинтоксикационных растворов. При инфекциях используются антибактериальные препараты.
Лечебные мероприятия (при хроническом течении болезни):
- нормализация питания;
- отказ от лекарственных средств, приводящих к развитию расстройства;
- проведение антибактериальной или противоинфекционной терапии;
- своевременное и адекватное лечение заболеваний ЖКТ.
Дополнительно назначается диета. В зависимости от симптоматики рекомендуется придерживаться меню №2, 3 или 4.
Также используются пребиотики и пробиотики и средства. Способствующие улучшение перистальтики кишечника (Лоперамид, Мебеверин, Тримебутин).
Среди народных средств рекомендуется использовать клизмы с содержанием отваров из различных трав. При диарее показано введения настое из коры дуба, черемухи ил зверобоя. В случае развития запоров назначаются клизмы на основе облепихового масла. При избыточном газообразовании рекомендуется вводить отвар из ромашки.
При эрозийных или язвенных явлениях рекомендуется применять винилин.
Для определения уровня уробилиногена необходимо пройти соответствующее исследование. Показанием к анализу мочи является изменение ее цвета. В случае повышение уровня пигментного вещества выше 34 мкмоль/л требуется обязательное проведение терапии.
Видео об уробилиногене
Метаболизм билирубина:
